不同浓度罗哌卡因在超声引导下腹横筋膜阻滞 用于剖宫产术后镇痛效果的临床观察
刘明

[摘要] 目的 觀察剖宫产术后进行腹横筋膜阻滞(transverse abdominal fascia block,TAP)阻滞时应用不同浓度罗哌卡因镇痛效果的差异性。 方法 选择我院自2019年1~6月120例剖宫产患者,随机分为A、B、C组,每组40例。麻醉方式均采用腰硬联合阻滞。术毕进行TAP阻滞,A、B、C三组分别予0.4%、0.5%、0.6%浓度罗哌卡因40 mL。术后患者均口服双氯酸芬钾50 mg/6 h。如服药期间不能维持疼痛数字评价量表(number rating scale,NRS)评分≤4分,静脉注射曲马多。记录患者术后48 h内的静息、运动状态NRS评分及阿片类药物使用剂量及首次下地、首次排气时间及恶心、呕吐发生情况,镇静程度(Ramsay评分法)及术后镇痛满意度。 结果 术后24 h,A组静息状态NRS评分明显高于B、C两组,术后36 h,A组静息和运动状态NRS评分明显高于B、C两组,差异具有统计学意义(P<0.05)。术后24~36 h,A组曲马多使用量明显高于B、C两组,差异具有统计学意义(P<0.05)。而B、C组间,差异无统计学意义(P>0.05)。A、B、C三组患者首次下地时间、首次排气时间,恶心、呕吐,镇静程度及术后镇痛满意度比较,差异无统计学意义(P>0.05)。 结论 超声引导下双侧TAP阻滞使用0.5%罗哌卡因40 mL与使用0.4%浓度比较,能够提供长时效的镇痛,与0.6%浓度比较基本相当,因此更适合剖宫产术后镇痛。
[关键词] 腹横筋膜阻滞;剖宫产;罗哌卡因;术后镇痛
[中图分类号] R614;R445.1 [文献标识码] B [文章编号] 1673-9701(2020)09-0151-04
[Abstract] Objective To observe the difference of analgesic effect of ropivacaine at different concentrations when transverse abdominal fascia block(TAP) performed after cesarean section. Methods 120 cesarean section patients treated in our hospital from January to June 2019 were randomly divided into three groups(groups A, B, and C), with 40 patients in each group. The anesthesia methods adopted combined spinal-epidural anesthesia(CSEA). After the operation, TAP block was performed, and the three groups were given 40 mL of ropivacaine at a concentration of 0.4%, 0.5%, and 0.6%, respectively. All patients received oral diclofenac potassium 50 mg/6 h. If the pain cannot be endured during the medication, and the number rating scale (NRS) score was ≤4, tramadol was injected intravenously. The NRS scores in resting and exercise status and doses of opioids within 48 hours after surgery, first time getting out of bed, first aerofluxus time, occurrence of nausea and vomiting, degree of sedation(Ramsay score), and postoperative analgesia satisfaction were recorded. Results At 24 hours after surgery, the resting NRS scores in group A were significantly higher than those in groups B and C. At 36 hours after surgery, the resting and exercise NRS scores in group A were significantly higher than those in groups B and C, and the difference was statistically significant(P<0.05). During 24 to 36 hours after surgery, the amount of tramadol used in group A was significantly higher than that in group B and group C from 24 to 36 hours after surgery, and the difference was statistically significant(P<0.05), while the difference between group B and group C was not statistically significant(P>0.05). There were no significant differences in the first time getting out of bed, first aerofluxus time, the occurrence of nausea and vomiting, the degree of sedation and satisfaction among groups A, B, and C(P>0.05). Conclusion As compared with 0.4% concentration, ultrasound-guided bilateral TAP block using 0.5% ropivacaine 40 mL can provide long-term analgesia, which is basically equivalent to 0.6% concentration, thus it is more suitable for postoperative cesarean analgesia.
[Key words] Transverse abdominal fascia block; Cesarean section; Ropivacaine; Postoperative analgesia
剖宫产术后疼痛程度与开腹全子宫切除术后疼痛程度相当,属于中重度疼痛,会引起全身系统性应激反应,从而产生大量炎症介质,给患者造成进一步伤害[1]。因此,临床上常规采用术后镇痛,充分体现了舒适化医疗的理念[2,3]。目前神经阻滞术后镇痛的模式受到广泛关注,国内也有许多学者进行了大量研究[4,5]。
自2001年以来,国外有研究人员将TAP阻滞用于临床,并证实TAP阻滞能够为腹部手术提供满意的术后镇痛[6],国内一些研究人员在剖宫产术后使用0.4%的罗哌卡因50 mL进行TAP阻滞,也取得了良好的效果[7],但增加浓度是否会延长镇痛时间有待进一步研究。因此,本实验通过比较剖宫产术后TAP阻滞应用不同浓度罗哌卡因镇痛效果的差异性,从而找到一个最适浓度。
1 资料与方法
1.1 一般资料
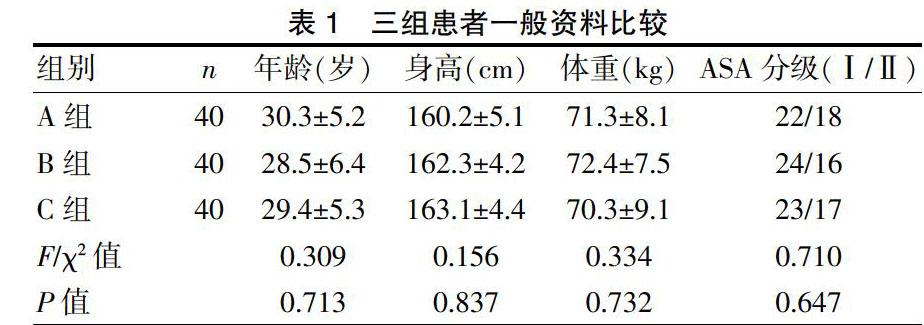
选择我院自2019年1~6月18周岁以上的120例剖宫产手术的患者,随机分为A、B、C组,每组40例,三组患者一般资料比较见表1。纳入标准:美国麻醉医师协会分级(American society of anesthesiologists,ASA分级)Ⅰ~Ⅱ级;无相关麻醉药物过敏史;术前24 h内未服用过镇痛药物;体重指数(body mass index,BMI)<40 kg/m2;穿刺部位无感染等。排除标准:年龄18岁以下;麻醉效果不理想而改变麻醉方式。经伦理委员会同意,并告知患者及家属后,签订麻醉及镇痛相关知情同意书。
1.2 麻醉方法
1.2.1 术中麻醉 所有患者术前均未给药,均采取腰硬联合阻滞麻醉。入室后常规开放静脉通道,吸氧,监测无创血压、心电图、血氧饱和度、脉搏。患者取右侧卧位,腰3,4间隙穿刺,蛛网膜下腔给予重比重液0.5%罗哌卡因10 mg。
1.2.2 TAP阻滞 手术结束后,超声引导下进行双侧腹横筋膜阻滞。注射器由不参加实验的人员编排,分别内置0.4%(A组)、0.5%(B组)、0.6%(C组)罗哌卡因,操作者和术后观察者完全不知分组情况。操作步骤:将25 mm线阵超声探头置于肋缘和髂棘中间,腋中线水平轴状位放置。依次识别腹外斜肌、腹内斜肌和腹横肌,三层肌肉以腹内斜肌最厚。在探头内侧进针(22G短斜面针),采用平面内技术穿刺,引导针尖刺穿腹横肌平面后,注入小剂量生理盐水,可将腹横肌平面撑开。确认针尖位于腹横肌平面筋膜下方后,回抽无血在腋前线至腋中线的范围内每侧注入罗哌卡因20 mL,局麻药在腹横肌平面筋膜下方扩散效果比较理想,由于腹横肌较薄,因此一般腹膜会被推向深面,形成一个梭形的低回声区域表示注药成功。见图1。
图1 为超声引导下TAP阻滞超声解剖示意图。图a中探头轴向置于肋缘和髂棘中间,腋中线水平图像,图像的右侧为患者右侧。由浅入深依次识别为,F:皮下脂肪;EO:腹外斜肌;IO:腹内斜肌;TA:腹横肌及腹膜;TAP:腹横筋膜平面;P:腹膜内组织;QL:腰方肌。图b为针尖在腋中線水平位于腹内斜肌和腹横肌之间的TAP内,回抽确认无血管内注射后每侧给予20 mL局麻药。LA:局麻药。Needle:穿刺针
1.3 评价指标
记录术后2 h、4 h、6 h、12 h、24 h、36 h、48 h的NRS评分(NRS评分[8]:0分为无痛;1~3分为轻度疼痛;4~6分为中度疼痛;7~10分为重度疼痛),包括静息和运动状态。记录术后每12小时曲马多的使用量。评估患者的镇静程度(采用Ramsay镇静评分法[9]:1分为烦躁不安;2分为清醒,安静合作;3分为嗜睡,对指令反映敏捷;4分为浅睡眠状态,可迅速唤醒;5分为入睡,对呼叫反应迟钝;6分为深睡,对呼叫无反应。其中2~4分为镇静满意,5~6分为镇静过度)。记录患者出现恶心、呕吐的情况,当出现严重恶心、呕吐时静脉滴注托烷司琼0.5 mg。记录患者首次下地和首次排气时间以及患者对术后镇痛的满意度,0~10分,满意度递增(0分为非常不满意,10分为十分满意)。
1.4 统计学方法
采用SPSS 17.0软件进行分析,计量资料符合正态分布,以均数±标准差(x±s)表示,组间比较采用t检验,多组间比较采用单因素方差分析;计数资料采用χ2检验。不符合正态分布的资料采用中位数(M),四分位数(Q)表示,应用秩和检验进行组间比较,P<0.05为差异有统计学意义。
2 结果
2.1 三组患者术后静息状态及运动状态下的NRS评分比较
三组患者术后2 h静息和运动状态的NRS评分均为0分。静息状态下:A组患者24 h[A组比B组,P=0.037;A组比C组,P=0.004]及36 h[A组比B组,P=0.025;A组比C组,P=0.011]的NRS评分明显高于B、C两组,而B、C两组比较,差异无统计学意义(P>0.05)。运动状态下:A组患者36 h的NRS评分[A组比B组,P=0.007;A组比C组,P=0.001]明显高于B、C两组,而B、C两组比较,差异无统计学意义(P>0.05)。其他时间三组NRS评分比较,差异无统计学意义(P>0.05)。见表2。
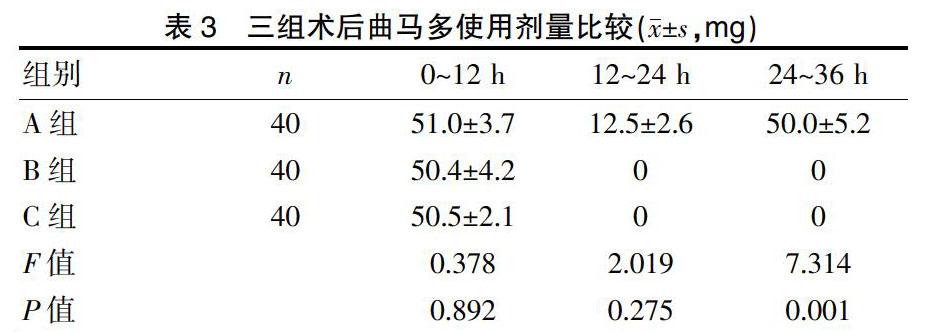
2.2 三组术后曲马多使用剂量比较
A组患者曲马多的使用量在术后24~36 h明显高于B、C两组,差异有统计学意义(均P<0.05)。其他时间间隔内,差异无统计学意义(P>0.05)。见表3。
2.3 三组术后其他情况比较
包括A、B、C三组患者的首次下地时间、首次排气时间;恶心、呕吐的发生情况(由于患者并未出现严重的恶心、呕吐,因此并未给予托烷司琼进行处理);患者镇静程度(Ramsay评分法)评分(均为2分);患者对术后镇痛的满意度比较(问卷调查评分),以上情况比较,差异无统计学意义(P>0.05)。见表4。
3 讨论
剖宫产术后疼痛不仅影响产妇哺乳及照顾婴儿,而且影响产妇下地活动,从而增加血栓栓塞的风险。因此良好的术后镇痛可以显著减少术后并发症,有利于产妇术后康复[10]。传统镇痛方式包括硬膜外腔注射吗啡,患者自控静脉镇痛泵等。由于使用大剂量阿片类药物,不可避免使患者出现恶心、呕吐、皮肤瘙痒、嗜睡等并发症,甚至还有可能出现延迟性呼吸抑制,危及患者生命安全[11]。静脉输入阿片类药物随乳汁进入到新生儿体内而产生影响,也大大限制其使用[12]。随着超声设备的普及和操作技术的日渐成熟,神经阻滞术后镇痛越来越受到关注,而且有大量研究表明该模式优于静脉自控镇痛效果,减少了阿片类药物的使用剂量,从而提高了术后镇痛质量[13-15]。目前腹横筋膜阻滞已经作为多模式镇痛的一部分而广泛应用。
解剖学研究显示,腹壁前侧的皮肤、肌肉和部分腹膜由六支胸神经前支(胸6~胸12)和一支腰神经前支(腰1)支配[16]。这些神经出椎间孔以后发出支配前外侧腹壁的分支行走于腹内斜肌与腹横肌之间的平面,被称为腹横肌平面。在此平面内注射局麻药,可以阻滞同侧腹壁皮肤、肌肉,甚至部分腹膜神经支配。侧腹壁包括三层肌肉(腹外斜肌、腹內斜肌和腹横肌),前腹壁正中为腹直肌,每层肌肉在腹部不同部位移行为腱膜。在超声引导下可以清晰显示不同部位的肌肉层次。近年来有研究发现,腹内斜肌和腹横肌之间有一层致密的筋膜,腹横肌神经丛位于此筋膜的深面,因此穿刺针必须穿透此筋膜才能达到良好的效果。由于剖宫产患者皮下脂肪比较丰富,在鉴别三层肌肉时虽然有超声引导也可能遇到一定困难,一般情况下是腹外斜肌和腹横肌较薄,腹内斜肌最厚。
目前临床中大部分产科医师采用子宫下段横切口剖宫产手术,切口部位皮肤主要神经支配来源于胸12和腰1脊神经[17]。腹横筋膜平面阻滞的是胸7~腰1的脊神经,而且主要阻滞感觉神经,对运动神经影响较小[18],有利于患者早日排气、早日下床,从而减少一系列并发症的发生,也非常符合现代医学中加速康复外科(enhanced recovery after surgery,ERAS)的理念。
本实验中,使用0.4%罗哌卡因40 mL可以提供24 h的有效术后镇痛,与多数研究基本一致。而使用0.5%罗哌卡因可以提供36 h的有效术后镇痛,从而大大减少了阿片类药物的使用,但使用0.6%罗哌卡因并未进一步延长镇痛效果,也未减少阿片类药物的使用剂量,且增加药物浓度可能会增加麻醉相关并发症的风险。
综上所述,超声引导下双侧腹横筋膜阻滞可以作为多模式镇痛的一部分,使用0.5%的罗哌卡因40 mL可以提供大约36 h的术后镇痛,与0.4%浓度相比有很大优势,而且也不会增加相关不良反应和并发症,与0.6%浓度作用基本相当,因此可以安全用于临床。
[参考文献]
[1] 李曼,梅伟,王鹏,等.剖宫产术后慢性疼痛危险因素研究进展[J]. 临床麻醉学杂志,2011,27(7):718-719.
[2] 陈唯韫,张秀华,马满娇,等.术后加速康复策略对全身麻醉下减重手术患者术后恢复的影响[J]. 临床麻醉学杂志,2015,31(6):576-578.
[3] 黄永侨,华福洲,邬林泉,等.加速康复外科理念下不同镇痛方式对肝切除术后早期康复的影响[J]. 临床麻醉学杂志,2017,33(2):140-143.
[4] 周雁,许莉,种皓,等.髂腹下-髂腹股沟神经阻滞联合经腹横筋膜平面阻滞与单纯经腹横筋膜平面阻滞用于剖宫产术后镇痛效果比较[J].中国医药导报,2015, 12(5):67-71.
[5] 陈友勇,戴阳,王树桂,等.后路与肋缘下腹横肌平面阻滞应用于下腹正中纵切口剖宫产术后镇痛的比较[J]. 国际麻醉学与复苏杂志,2017,38(8):718-721.
[6] Petersen PL,Mathiesen O,Torup H,et al. The transversus abdominis plane block:A valuable option for postoperative analgesia? A topical review[J]. Acta Anaesth Scand,2010,54(5): 529-535.
[7] 周雁,敦元莉,林慧华. 剖宫产患者术后应用超声引导下双侧TAP阻滞联合非甾体类抗炎药的镇痛效果[J].中国医刊,2013,48(8):79-81.
[8] 刘进,邓小明. 2014版中国麻醉学指南与专家共识[M].北京:人民卫生出版社,2014:295.
[9] 韩裕权. 经腹横筋膜平面阻滞时使用不同浓度罗哌卡因对腹腔镜胆囊切除术后镇痛效果的影响[J]. 解放军医药杂志,2018,30(1):91-94.
[10] 黄天丰,王存金,方向志,等. 超声引导下腹横肌平面阻滞对剖宫产产妇催乳素及术后镇痛的影响[J]. 临床麻醉学杂志,2016,32(1):24-27.
[11] 种皓,周雁,赵旸,等. 经腹横筋膜平面阻滞时使用不同浓度罗哌卡因对剖宫产术后镇痛效果的影响[J]. 中国医药导报,2015,12(5):72-76.
[12] 全耀晨,吴超,刘路,等. 超声引导下行双侧腹横肌平面阻滞对产妇术后镇痛和舒芬太尼用量及血清催乳素水平的影响[J].解放军医药杂志,2018,30(11):94-97.
[13] 廖新华,车向明,贾宗良,等.腹腔镜直肠癌术中应用腹横筋膜阻滞与镇痛泵的效果对比[J]. 腹腔镜外科杂志,2018,23(8):578-580.
[14] 陈曲敏,陈曲珍,廖瑞哲.腹横筋膜阻滞在妇科腹腔镜手术术后镇痛的应用[J]. 中外医学研究,2019,17(26):115-116.
[15] 谢秋红.腹横筋膜阻滞对腹腔镜结直肠癌根治术术后镇痛及患者恢复情况的影响[J]. 中外医疗,2018,36:63-65.
[16] 许福生,庄海滨,邓莎,等.不同浓度罗哌卡因腹横肌平面阻滞用于剖宫产术后镇痛的效果[J]. 临床麻醉学杂志,2014,30(10):1012-1014.
[17] 王东亚,范艳霞,贺海丽,等. 超声引导下腹横筋膜平面阻滞对乙肝产妇术后细胞免疫功能的影响[J]. 山西医科大学学报,2018,49(4):431-433.
[18] 刘楠,张熙哲,冯艺. 超声引导髂腹下/髂腹股沟神经阻滞和腹横肌平面阻滞用于剖宫产术后镇痛的效果[J]. 中华麻醉学杂志,2016,36(9):1098-1101.
(收稿日期:2019-11-26)

