不同手术方法治疗胆囊息肉疗效比较
崔正旅,胡佐宇
延安市志丹县人民医院普外科,陕西 延安 717500
胆囊息肉多为良性病变,多以胆囊壁向胆腔内出现息肉状突起为主要的症状表现,是临床上最常见的胆囊病变之一,且近年来其检出率呈现出明显上升趋势[1]。胆囊息肉早期缺乏明显的临床表现,但是胆囊息肉如果出现持续的增长,患者可以出现一系列消化道症状,如恶心呕吐、胃纳减退等,部分息肉长期发展还可发生恶变,进而造成严重的影响[2-3]。由于大多数胆囊息肉为良性且癌变发生率较低,即使是胆囊腺瘤其癌变率也仅有1.5%,故目前对于胆囊息肉治疗方式的选择存在争议[4]。腹腔镜下胆囊切除术是目前临床上治疗胆囊息肉的常见术式,但是随着微创技术的进步及对胆囊功能认识的深入,越来越多的学者及临床工作者对传统的胆囊切除理论及实际手术操作提出了质疑,微创内镜保胆术也随之产生[5]。本研究对比了微创内镜保胆术与腹腔镜胆囊切除术治疗胆囊息肉的临床疗效,现将结果报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2017年1月至2018年3月期间志丹县人民医院收治的160例胆囊息肉患者的临床资料,其中80例接受保胆术治疗者纳入观察组,80例接受腹腔镜胆囊切除术治疗者纳入对照组。纳入标准:①年龄18~70岁;②经超声等检查确诊为胆囊息肉,息肉直径在0.6~1.5 cm;③同意接受手术治疗。排除标准:①合并结石、胆道疾病及腹腔黏连明显者;②合并严重的肝肾功能障碍、血液系统疾病、恶性肿瘤者;③无法接受随访者。两组患者的基线资料比较差异均无统计学意义(P>0.05),具有可比性,见表1。

表1 两组患者的基线资料比较
1.2 治疗方法 观察组患者行微创内镜保胆术治疗。全麻,患者脐部下缘行一切口,常规建立CO2气腹,维持压力在10~15 mmHg(1 mmHg=0.133 kPa),置入Trocar,通过腹腔镜观察胆囊情况;提起胆囊底,在其囊壁做一0.5 cm左右小切口,插入纤维胆道镜后吸尽胆汁,然后冲洗胆囊,观察息肉情况,如大小、位置、数目等。使用活检钳钳夹息肉蒂根部,进而摘除息肉;如果息肉的位置在胆囊底部,则可行胆囊壁部分切除;送检息肉行病理检查,如为恶性则中转根治术。如为良性,确认无息肉残留后退出胆道镜,关闭胆囊切口,引流管放置引流,结束手术[6-7]。对照组患者则行常规的腹腔镜胆囊切除术。
1.3 观察指标与评价方法 ①围手术期指标:手术时间及术中出血量、术后排气时间、疼痛程度、术后住院时间和并发症发生情况。其中术后疼痛在术后1 d进行评价,使用视觉模拟评分法(VAS),取一段20 cm 线段,两端分别为0分、10分,分别代表无痛及无法忍受的剧痛,由患者根据自己疼痛指出相应位置进而得分,分数越高则说明疼痛越剧烈。②胆囊壁厚度及胆囊收缩功能:观察组患者术前及术后1年,使用超声在空腹状态下测定胆囊壁厚度及胆囊收缩功能。首先测定空腹状态下的胆囊容积,接着让患者进食油脂食物,使用B超测量并计算胆囊容积,胆囊收缩功能=(空腹容积-餐后容积)/空腹容积×100%。
1.4 统计学方法 应用SPSS19.0 统计软件进行数据分析,计量资料以均数±标准差表示,两样本率的比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的围手术期临床指标比较 观察组患者的手术时间、术中出血量、术后排气时间及住院时间明显少于对照组,术后VAS评分明显低于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组患者的围手术期临床指标比较
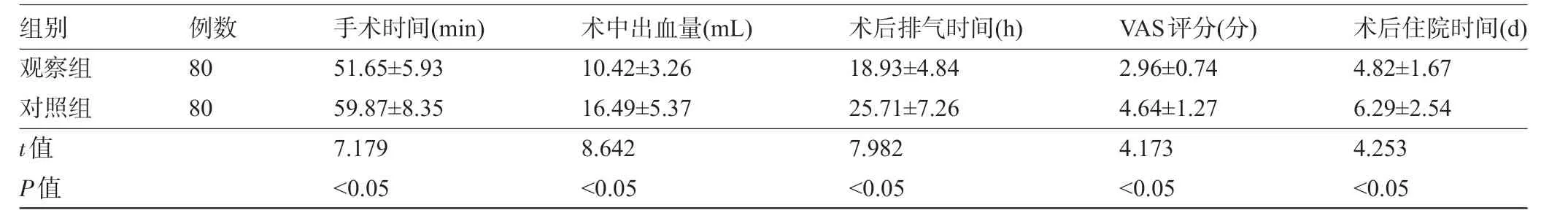
表2 两组患者的围手术期临床指标比较
组别 例数 手术时间(min)术中出血量(mL)术后排气时间(h)VAS评分(分)术后住院时间(d)观察组8051.65±5.9310.42±3.2618.93±4.842.96±0.744.82±1.67对照组8059.87±8.3516.49±5.3725.71±7.264.64±1.276.29±2.54 t值7.1798.6427.9824.1734.253 P值 <0.05<0.05<0.05<0.05<0.05
2.2 两组患者的术后并发症比较 观察组患者术后出现恶心呕吐、腹泻分别为3 例、1 例,其他3 例,总发生率为8.75%;对照组术后出现恶心呕吐、腹泻分别为6 例、5 例,其他4 例,总发生率为18.75%;观察组患者术后并发症发生率明显低于对照组,差异有统计学意义(χ2=3.986,P<0.05)。
2.3 观察组患者手术前后的胆囊壁厚度和胆囊功能比较 术后1 年,观察组患者的胆囊收缩功能与术前比较明显升高,胆囊壁厚度明显低于术前,差异均有统计学意义(P<0.05),见表3。
表3 观察组患者手术前后的胆囊功能比较

表3 观察组患者手术前后的胆囊功能比较
时间 胆囊收缩功能(%)胆囊壁厚度(mm)术前35.62±11.093.34±0.96术后1年64.38±14.222.83±0.62 t值13.3923.992 P值 <0.05<0.05
3 讨论
近年来,胆囊息肉等胆囊疾病的发病率有逐年增高的趋势。胆囊息肉可以为单发或者多发,患者常常缺乏典型的症状,往往出现食欲下降、腹痛、腹部不适等表现[8]。部分患者病情可加重而使健康受到威胁,且有些息肉有恶变倾向,预后较差,因此对于胆囊息肉实施科学的治疗具有极为重要的临床意义。腹腔镜胆囊切除术在胆囊息肉的治疗中取得了公认的效果,也是治疗胆囊息肉的传统术式,不仅可以切除胆囊解决病变还避免了胆囊息肉的恶变和复发。此外,腹腔镜手术还具有微创的特点,对患者损伤相对较小。胆囊不仅仅是消化器官,具有重要的贮存和浓缩胆汁的生理功能,并且还具有一系列重要及复杂的化学免疫功能,它同时也具有免疫功能[9-10]。因此,随着该术式例数的庞大积累,由于胆囊切除而引发的一系列术后并发症及不良反应也引起了关注。如胆囊切除后,胆囊原有的浓缩、储存、排出胆汁的功能丧失,并且也失去了胆道内胆汁流体压力所发挥的缓冲调节作用,因而患者在术后可以导致腹泻、消化不良、反流性胃炎等消化道并发症;另一方面,胆囊切除后,胆总管在一定程度上存在着代偿性扩张的可能,患者胆总管术后容易出现结石;再次,研究证明胆囊切除后,使患者肝功能损害及结肠癌的发病风险大大提高[11-12]。随着人们对生活质量要求的愈加重视及不断提高,如何确保胆囊息肉的治疗效果的同时又保留患者的胆囊功能成为了临床上研究的热点,相应地倾向于保留有功能胆囊的保胆手术应用也日益广泛[13]。本研究对观察组患者实施微创内镜保胆术,与对照组进行比较,结果发现观察组患者手术时间和术中出血量、术后排气时间及住院时间均少于对照组,术后VAS 评分明显低于对照组,差异均有统计学意义(P<0.05);观察组患者术观察组患者术后并发症发生率也更低,差异有统计学意义(P<0.05)。说明微创内镜保胆术治疗胆囊息肉的效果更好,对促进术后恢复、降低术后疼痛、减少术后并发症的发生具有重要的意义。其原因在于保胆手术使用的胆道镜的镜头可以任意弯曲,有效探知胆囊息肉的位置和数目,彻底清除息肉;由于手术在胆囊内进行操作,对腹腔脏器造成的干扰较小,且不会损伤胆囊床;加之手术保留了胆囊的正常功能,更加符合人体的生理,因而术后疼痛程度轻、胃肠功能恢复快,术后消化不良等并发症的发生率明显降低[14-16]。另一方面,观察组患者胆囊收缩功能明显高于术前,胆囊壁厚度明显低于术前,差异有统计学意义(P<0.05),说明保胆手术对改善胆囊功能效果确切。
综上所述,微创内镜保胆术治疗胆囊息肉具有较好的临床应用价值,与腹腔镜胆囊切除术比较,具有创伤小、术后疼痛轻、术后康复快及并发症少的优势。

