不同麻醉方法在妊娠期糖尿病产妇行剖宫产手术中的麻醉效果比较*
顾振华,张治萍,曹瑞谨
上海市浦东新区妇幼保健院:1.麻醉科;2.妇产科,上海 201200
分娩是女性生命中的特殊经历,常伴随严重的疼痛,随着第一产程的接近,这种疼痛强度将逐渐增强[1-2]。随着临床医疗水平的提升,近年来剖宫产的选择率得到不断提升,虽然剖宫产手术能够有效避免顺产过程中的疼痛感受,但不同的麻醉方式可能会影响产妇分娩过程中的血流动力学变化,以及血糖和激素水平,尤其是合并妊娠期糖尿病的产妇[3],如何选择一种安全、有效的麻醉方式,是剖宫产麻醉研究中的重要课题。腰硬联合麻醉(CESA)及硬膜外麻醉(EA)是目前较为主流的剖宫产麻醉方式,本研究拟以妊娠期糖尿病的产妇作为研究对象,探讨CESA在妊娠期糖尿病产妇行剖宫产手术中的麻醉效果,为临床应用提供参考。
1 资料与方法
1.1一般资料 选取2019年1-9月在本院行剖宫产手术的220例妊娠期糖尿病产妇为研究对象,均为初产妇,单胎头位,纳入标准:(1)年龄22~36岁;(2)符合妊娠期糖尿病诊断标准;(3)无严重心、肺、肝、肾等功能不全;(4)符合剖宫产手术标准;(5)术前体质量指数(BMI)≥18.5 kg/m2且≤29.0 kg/m2;(6)产妇及家属对本研究知情同意,并签署知情同意书。排除标准:(1)BMI<18.5 kg/m2或BMI>29.0 kg/m2;(2)有妊娠高血压;(3)过敏体质或已知对本研究方案使用药物(芬太尼、罗哌卡因等)及其辅料有过敏史;(4)产前存在吸烟、酗酒等不良嗜好;(5)有凝血功能异常;(6)1年内有手术、外伤史;(7)失访者。根据麻醉方法不同将所有研究对象分为观察组(CESA,n=112)和对照组(EA,n=108)。两组产妇的年龄、身高、孕周、产前BMI、麻醉前宫口直径一般资料比较,差异无统计学意义(P>0.05),有可比性,见表1。

表1 两组产妇的一般资料比较
1.2方法 产妇禁食、禁饮6 h,入手术室后开放静脉通道,鼻导管吸氧2~3 L/min,监测心电图、血压、血氧饱和度。对照组实施EA,选择左侧卧位行L1~2或L2~3间隙穿刺置管,平卧位后,硬膜外间隙注入1%利多卡因3 mL,5 min后注入0.75 %罗哌卡因10~12 mL,平面控制在T6以上。观察组实施CESA,选择L3~4或L4~5间隙穿刺,硬膜外穿刺成功后,再置入腰穿针行蛛网膜下腔穿刺,见脑脊液回流后注入0.5%盐酸罗哌卡因3 mL(用脑脊液稀释),再退出腰穿针,置入硬膜外导管备用。术中血压下降>基础血压20%,迅速建立静脉通路,需输入全血。若发生休克应立即做好输液准备,建立静脉通路,以确保迅速、有效地补充循环血量,心率<50次/分时用阿托品0.5 mg。术毕两组均经硬膜外导管连接镇痛泵,行硬膜外自控镇痛(PCEA),配方:布比卡因187.5 mg+芬太尼0.5 mg+氟哌啶5.0 mg+生理盐水120.0 mL。
1.3观察指标 观察两组产妇麻醉前(T0)、给药后5 min(T1)、给药后15 min(T2)、给药后30 min(T3)、手术结束(T4)时平均动脉压(MAP)及心率的变化;检测两组产妇在T0、T4时血液激素水平,血液激素5项检测内容为卵泡生成激素(FSH)、黄体生成激素(LH)、雌二醇 (E2)、睾酮(TT)、催乳素(PRL);检测两组产妇在T0、T3时血清趋化素,检测方法选择ELISA法,采用趋化素1试剂盒(48T/96T)进行趋化素检测;观察两组产妇麻醉期间血压下降、心率减慢、恶心呕吐、呼吸抑制等不良反应。
2 结 果
2.1两组产妇不同时间点血流动力学指标对比 组内比较:对照组产妇MAP、心率和观察组产妇心率在T1-T4时间点变化,差异有统计学意义(P<0.05),观察组产妇MAP在T1-T4时间点变化,差异无统计学意义(P>0.05)。组间比较:在T0时间点,两组产妇间MAP、心率比较,差异无统计学意义(P>0.05);观察组产妇在T1-T4时间点MAP均高于对照组产妇,心率均低于对照组产妇,差异有统计学意义(P<0.05)。见表2、3。
表2 两组产妇不同时间点MAP比较

表3 两组产妇不同时间点心率比较次/分)
2.2两组产妇麻醉前后血液激素水平的比较 两组产妇T0时间点TT、E2、FSH、PRL及LH比较,差异无统计学意义(P>0.05)。观察组产妇在T4时间点TT、E2、FSH、PRL及LH水平均高于对照组产妇,组间差异有统计学意义(P<0.05)。见表4。

表4 两组产妇麻醉前后血液激素水平比较
2.3两组产妇血清趋化素水平比较 两组产妇在T0时血清趋化素比较,差异无统计学意义(P>0.05)。观察组产妇血清趋化素在T3时低于对照组产妇,差异有统计学意义(P<0.05)。见表5。

表5 两组产妇趋化素比较
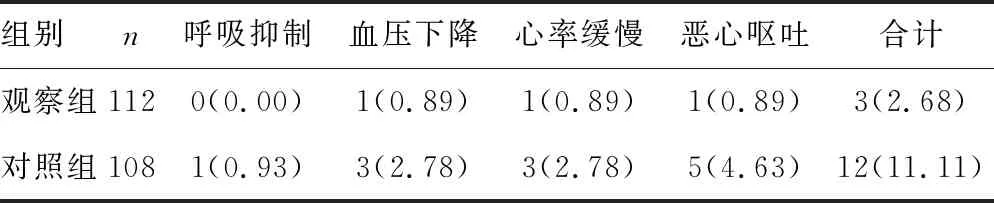
表6 两组产妇麻醉不良反应比较[n(%)]
2.4两组产妇麻醉不良反应比较 观察组产妇麻醉不良反应发生率低于对照组产妇,差异有统计学意义(χ2=6.154,P=0.013)。见表6。
3 讨 论
随着医学水平的不断提升,大众生活水平得到有效改善,加之分娩疼痛及妊娠期并发症等其他因素影响,人们的生殖观念发生巨大变化,近年来剖宫产率正呈现出持续增长的趋势,妊娠期糖尿病产妇剖宫产占较大的比例。剖宫产过程中血流动力学的稳定对于降低产妇心血管意外发生率,以及改善产妇预后具有重要意义,而麻醉方式的选择则对产妇术中的血流动力学及血糖的稳定具有重要的影响。因此,不断探讨科学、安全、合理的临床麻醉方式具有十分重要的临床意义[4-5]。
分娩期疼痛和紧张等因素易导致交感神经兴奋,血液循环中的儿茶酚胺增加,从而使心率和血压升高,对产妇术中安全造成威胁。此外,妊娠期糖尿病产妇外周组织对于胰岛素的敏感性降低,加之手术应激因素,易导致产妇血糖波动、血液各类激素和因子的变化。缩短麻醉起效时间和手术时间,降低交感神经-肾上腺髓质兴奋程度,对维持产妇手术过程中血流动力学的稳定,维持血糖水平及趋化素等因子的分泌具有重要作用[6]。EA能够实现交感神经-肾上腺髓质传出的冲动阻断,能一定程度上降低产妇的应激反应,改善产妇术中血压和血糖的应激性波动[7]。但EA是实现阻滞平面横断区域的麻醉,且起效时间通常需15 min,15 min后方可执行手术,在15 min内将造成产妇腹壁肌肉松弛,易引起宫缩,增加痛苦和应激反应,此外,EA术中根据阻滞情况可能追加麻醉药物,一定程度上增加了药物对产妇术中血液状态、激素及趋化素的影响[8]。CESA在保留EA优势的基础上整合蛛网膜下腔阻滞优点,不仅可实现脊神经根、背根神经节及脊髓表面不同程度的阻滞,并且可快速达到整个阻滞平面以下区域的完全阻滞,且麻醉药物应用明显减少[9]。本研究结果显示,对照组产妇MAP、心率和观察组产妇心率在T1-T4各时间点变化差异有统计学意义(P<0.05),且观察组在T1-T4时间点MAP均高于对照组,心率均低于对照组,提示CESA对维持术中血流动力学的稳定作用更加明显,考虑与起效时间快,阻滞完全,从而降低产妇应激状态和缩短阻滞至手术时间密切相关。
有研究显示,肺血管收缩与“性激素撤出现象”密切相关[10],但由于目前临床数据较少,相关机制有待进一步研究。但值得注意的是,此类激素水平不但在一定程度上反映产妇的机体状态和脏器功能,并且可能对产妇术中的血流动力学稳定具有一定影响,虽然目前机制尚未明确,但维持术中此类激素的稳定无疑具有重要的意义。本研究结果显示,两组产妇T4时间点TT、E2、FSH、PRL及LH水平均降低,但观察组产妇在T4时间点TT、E2、FSH、PRL及LH水平均高于对照组产妇,提示CESA对TT、E2、FSH、PRL及LH水平影响更低。
趋化素属于趋化因子之一,主要参与了炎性反应,对反映产妇炎症状态具有重要作用。妊娠期糖尿病患者存在不同程度的胰岛素抵抗,而低水平炎性反应状态是胰岛素抵抗表现之一[11]。目前认为炎性反应参与并促进了妊娠期糖尿病的发生与发展,趋化素成为反映糖脂代谢的重要指标[12]。本研究结果显示,两组产妇手术T3时间点趋化素水平均上升,但观察组低于对照组,且观察组麻醉不良反应发生率明显低于对照组,差异有统计学意义(P<0.05),提示CESA可有效限制趋化素水平,减少不良反应的发生。考虑与T3时间点两组产妇手术均开始引起机体炎性反应,趋化素水平升高,而CESA起效时间更快,手术开始时间更早,麻醉药物应用更少,对术中患者机体状态影响更小有关。
综上所述,妊娠期糖尿病产妇行剖宫产手术采用CESA效果明显,麻醉期间血流动力学平稳,对促性腺激素、雌激素、TT、PRL水平影响较小,可降低趋化素的水平,减少不良反应的发生,安全可靠,值得推广。

