淋巴结切除术对早期卵巢癌预后影响的加权Cox回归分析
李一凡,贾晓灿,冯 宇,谭洁冰,杨永利,施学忠
郑州大学公共卫生学院卫生统计学教研室 郑州 450001
卵巢癌是女性生殖器官常见的恶性肿瘤,是世界范围内死亡率较高的妇科肿瘤之一。2018年,在全球范围内, 其发病率为6.6/10万;在妇科肿瘤中排名第八位,死亡率为3.9/10万[1],卵巢的解剖位置在盆腔深处;大多数卵巢癌患者在疾病早期缺乏特异性症状,确诊时已是中晚期,大大增加了转移和早期死亡的风险。对早期卵巢癌患者进行淋巴结切除术可以明确肿瘤分期,为辅助治疗提供参考依据[2]。然而,淋巴结切除术对早期卵巢癌患者预后的影响还没有达成一致意见[3-5]。
Cox回归模型是最常用的生存分析方法,但满足比例风险假设(PH假设)是其基本前提。当不满足PH假设时,用Cox回归模型会低估或高估协变量的相对危险度。分层Cox模型、分段Cox模型以及在Cox模型中加入协变量与时间的交互作用项等方法可以处理不满足PH假设的问题,但当存在多个时依协变量时,应用上述方法会比较复杂,同时也给结果的解释带来困难。Schemper等[6]提出的加权Cox回归模型,可以在感兴趣的变量不满足PH假设时明确其是否为危险因素。本研究提取美国国家癌症研究所“监测、流行病学和最终结果数据库”(SEER数据库)中2004~2016年确诊的早期卵巢癌患者数据,利用加权Cox回归模型研究淋巴结切除术对早期卵巢癌患者预后的影响。
1 对象与方法
1.1研究对象利用SEER*Stat 8.3.6获取SEER数据库中2004~2016年确诊的卵巢癌患者数据。病例纳入标准:①诊断年份为2004~2016年。②病理诊断为卵巢癌。③肿瘤分期为FIGOⅠ期及Ⅱ期,即早期卵巢癌。排除标准:①有其他部位肿瘤史。②生存时间未知或生存时间为0。③肿瘤分期未知。④是否进行肿瘤切除术未知。⑤是否进行淋巴结切除术未知。⑥种族未知。满足上述标准的卵巢癌患者共17 927例。本研究纳入的变量有年龄、种族、婚姻状况、组织学分类、单双侧、肿瘤分期、肿瘤分级、肿瘤切除术、淋巴结切除术、肿瘤大小及术前血清CA125。参考文献[7]将肿瘤直径按≤ 5 cm, ~10 cm, ~15 cm, ~20 cm, >20 cm分段。
1.2加权Cox回归模型简介假设一个样本有n个研究对象,其中,有m个观察对象具有明确且未删失的生存时间tj(m≤n,1≤j≤m)。在Cox回归模型中,风险函数的公式为:
h(t)=h0(t)exp(β1X1+β2X2+…+βpXp)
式中,β1,β2,…,βp是自变量的回归系数,h0(t)是当X1=X2=…=Xp=0时的风险函数。为了估计回归系数β,Cox模型的对数偏似然值的一阶导数被估计为0。在加权Cox回归模型中,权重函数w(tj)用来对m个失效时间的对数偏似然值的贡献加权。因此,加权Cox回归模型的回归系数可以被估计。权重函数w(tj)的公式为:
w(tj)=S(tj)G(tj)-1
式中,S(tj)是Kaplan-Meier法估计的时间tj的生存函数,可以反映对数风险比的相对重要性。G(tj)可利用Kaplan-Meier法估计,估计时将生存状态(status)中的生存或删失与终点事件互换,反映tj时仍随访的概率。在加权Cox回归模型中,风险比为平均风险比,可在不满足PH假设的情况下保证结果的稳定性[8]。
1.3统计学处理采用SPSS 22.0对数据进行分析,应用χ2检验及t检验分析未接受与接受淋巴结切除术的早期卵巢癌患者基本人口学及临床特征的差异,应用R 3.6.1进行生存分析。生存时间定义为从患者确诊到死亡的时间,用Kaplan-Meier法及Log-rank检验对淋巴结切除术进行单因素生存分析,并绘制生存曲线, 利用reverse Kaplan-Meier法估计随访时间。Survival包中的cox.zph功能被用来检验变量是否满足PH假设。变量满足PH假设时应用Cox回归模型,不满足PH假设时应用加权Cox回归模型。检验水准α=0.05。
2 结果
2.1研究对象基本人口学资料及临床信息详见表1。17 927例早期卵巢癌患者被纳入本研究,其中12 066例接受了淋巴结切除术,5 861例未接受淋巴结切除术。与未接受淋巴结切除术的患者相比,接受淋巴结切除术的患者年龄更小,低分化/未分化患者的比例更高(38.2%vs28.8%,χ2=448.638,P<0.001)。
2.2淋巴结切除术对早期卵巢癌患者生存的影响随访终点为患者死亡或最后一次随访时间。接受淋巴结切除术的患者为70(69~72)个月,未接受淋巴结切除术的患为69(67~71)个月。接受淋巴结切除术的患者预后好于未行淋巴结切除术的患者(χ2=497.935,P<0.001)。生存曲线见图1。
2.3早期卵巢癌患者预后影响因素分析单变量加权Cox回归中有意义的变量纳入多变量加权Cox回归中,在调整了年龄、种族、婚姻状况后,多变量加权Cox回归结果显示:组织学分类、单双侧、肿瘤分期、肿瘤分级、肿瘤切除术、淋巴结切除术、肿瘤大小、术前血清CA125水平是影响早期卵巢癌预后的独立危险因素(表2);接受淋巴结切除术的患者死亡风险低于未进行淋巴结切除术的患者[平均风险比(AHR)=0.668,95%CI=0.604~0.740]。
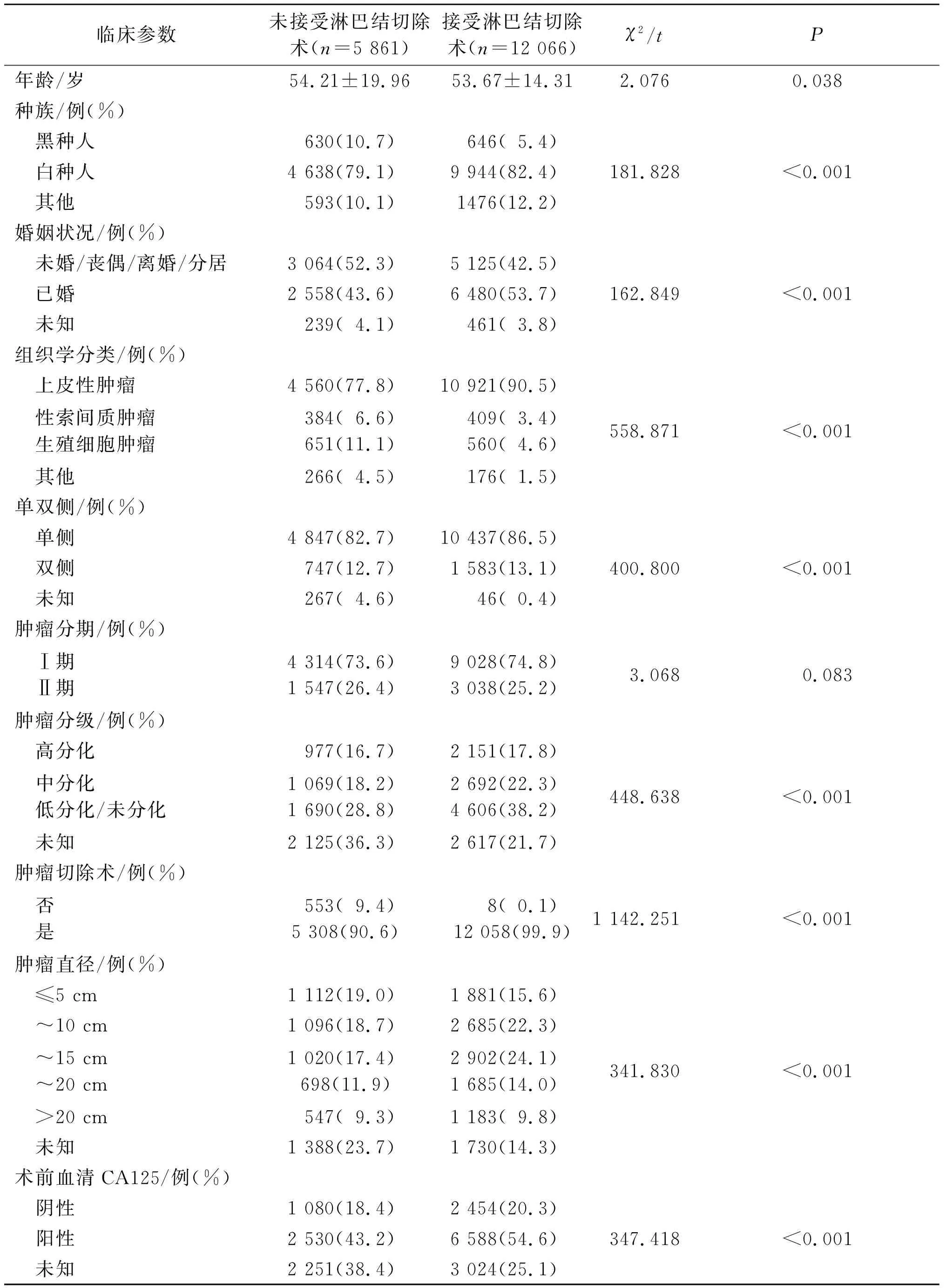
表1 未接受与接受淋巴结切除术的早期卵巢癌患者基本人口学资料及临床参数的比较

图1 以淋巴结切除术分组的生存曲线图
*:满足PH假设,参数表示为HR;#:调整了年龄、种族、婚姻状况
3 讨论
淋巴结切除术对早期卵巢癌患者的预后影响尚存在争议。Wang等[5]研究了363例AJCC T1 和T2期的卵巢癌患者,发现淋巴结切除术可以改善AJCC T2期患者的预后(总生存HR=0.59,95%CI=0.42~0.83);肿瘤特异性生存(HR=0.61,95%CI=0.43~0.87),但不能提高AJCC T1期患者的预后(总生存HR=0.88,95%CI=0.56~1.38;肿瘤特异性生存HR=0.96, 95%CI=0.56~1.65)。在一个前瞻性研究[9]中,有34%的肿瘤分期Ⅰ期的上皮性卵巢癌患者接受了淋巴结切除术,5 a随访后,接受淋巴结切除术组生存率为85%,未接受淋巴结切除术组生存率为80%,差异并无统计学意义;结果提示淋巴结切除术并不能提高肿瘤分期Ⅰ期的上皮性卵巢癌患者的生存率。在Ercelep 等[10]的研究中,淋巴结切除术并不能延长早期卵巢癌患者的总生存及无进展生存期。Zhou等[11]的meta分析结果显示,淋巴结切除术可以延长早期卵巢癌患者的5 a生存率,但不能延长其无进展生存期。Gao等[12]和Kim等[13]的meta分析结果显示,淋巴结切除术不能提高早期卵巢癌患者的5 a生存率。
淋巴结切除术对卵巢癌患者预后的影响存在争议的原因可能是:第一,淋巴结切除术可能会延长手术时间,这可能导致一些外科并发症的发生,如淋巴囊肿、淋巴管阻塞和神经损伤[14]。第二,淋巴结切除术总是在大血管的周围进行,例如系统性腹膜后淋巴结清扫术在腹主动脉及下腔静脉周围进行,这可能会导致术中出血。
本研究提取了SEER数据库中2004~2016年早期卵巢癌患者的数据,利用加权Cox回归模型在不满足PH假设的情况下分析了淋巴结切除术对早期卵巢癌患者预后的影响,发现淋巴结切除术可以降低早期卵巢癌患者的死亡风险(AHR=0.668,95%CI=0.604~0.740)。可能的原因是:第一,淋巴结切除术可以去除常规的淋巴结内的微小转移。第二,淋巴结切除术是卵巢癌分期手术的一部分,接受淋巴结切除术可以更准确地分期,指导新辅助治疗。例如,肿瘤分期被确诊为FIGOⅠ期的未接受淋巴结切除术的患者,实际上肿瘤分期可能是FIGOⅢc期,需要接受6个疗程的紫杉醇和铂类化疗[15]。
总之,淋巴结切除术可以改善早期卵巢癌患者的预后,建议在临床实践中对早期卵巢癌患者行淋巴结切除术。

