晕皮炎一例并文献复习
秦 凤,崔成军
临床资料
患者,男,34岁。背部及左下肢褐色丘疹10余年,丘疹周围出现红斑、丘疹伴瘙痒2年,于2016年11月18日就诊。10余年前,患者背部及左下肢分别出现一直径约5 mm褐色丘疹,无不适;2年前,背部丘疹周围直径5 mm范围出现环状红斑、散在丘疹伴干燥、脱屑及瘙痒;1年零6个月前,左下肢丘疹周围亦出现类似改变;近2年来,背部及左下肢褐色丘疹颜色逐渐变淡,但红斑面积扩大、丘疹增多。患者既往体建,否认特应性皮炎病史,否认家族性遗传疾病史。体格检查:各系统检查无异常。皮肤科检查:背部及左下肢各见有一直径约5 mm的褐色扁平丘疹,周围直径10 mm范围环绕边界清楚的淡红斑和散在斑丘疹,表面附着少量鳞屑(图1)。实验室及辅助检查均无异常。切取背部褐色丘疹及周围部分红斑(深达皮下组织)行组织病理检查,结果显示表皮角化过度伴角化不全,轻度不规则增生,伴灶状海绵水肿形成及基底细胞空泡改变,真皮内可见成巢分布的痣细胞、无异型性,血管周围有稀疏淋巴细胞浸润(图2)。诊断:①色素痣;②晕皮炎。活检术后1个月电话随访,患者诉自术后2周起,背部原有红斑及斑丘疹逐渐消退;未治疗的左下肢褐色丘疹周围红斑与背部皮损同时消退。
讨论
晕皮炎最早由Meyerson于1971年报告,是一种在中央基础疾病周围环绕红斑、丘疹、干燥、脱屑、伴瘙痒等湿疹样改变的一种炎症性皮肤病,又称为Meyerson现象。其原发疾病除色素痣外还包括黑素瘤、鲜红斑痣、获得性平滑肌错构瘤、脂溢性角化病、基底细胞癌、鳞状细胞癌、皮肤纤维瘤、血管角皮瘤等[1-5]。其病因及发病机制目前尚不明确。本例报道的多发性晕皮炎患者,其原发病为色素痣,经手术切除一处色素痣后所有湿疹样皮损均消退。常见的晕痣与晕皮炎可能是针对原发病灶的两种不同的炎症反应模式,但二者的转归有所不同:通常晕痣中央的色素痣最终会消失[3],但亦有报道晕痣与晕皮炎共存的现象[6]。目前发现,晕痣以CD8+T淋巴细胞浸润为主,而晕皮炎以CD4+T淋巴细胞浸润为主,同时伴有细胞间粘附分子1(ICAM-1)表达的增加,推测二者共同作用导致疾病的发生[7]。
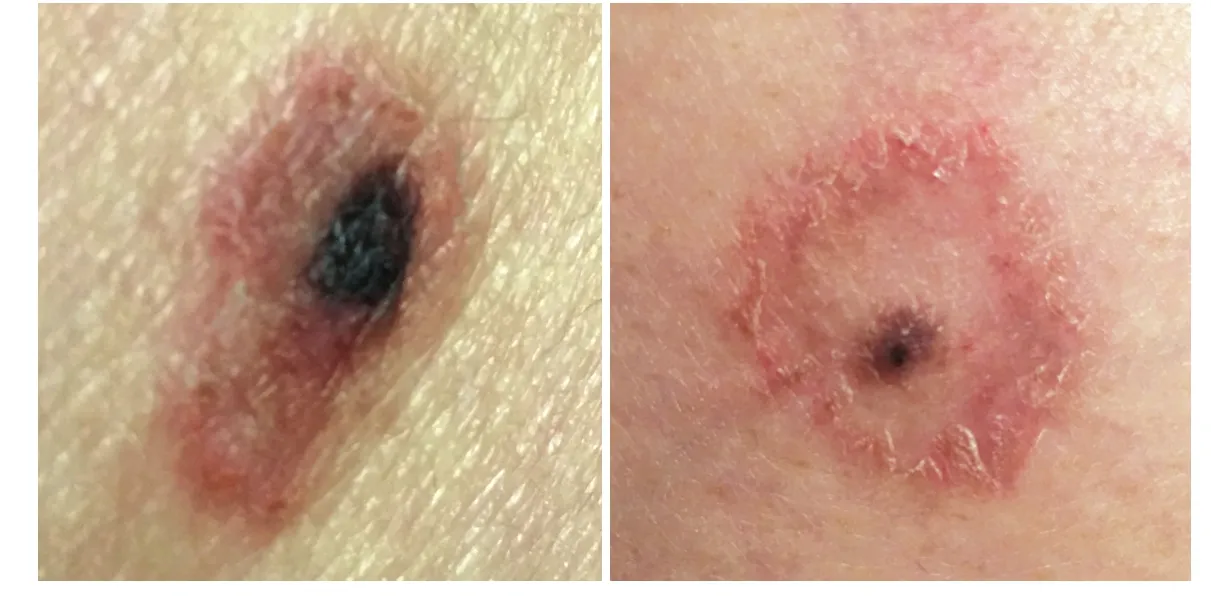
图1 色素痣及晕皮炎患者临床皮损

图2 色素痣及晕皮炎患者背部皮损组织病理
通过PubMed、万方数据、中国知网和维普网输入 关 键词 检 索 :halo dermatitis、Meyerson phenomenon、Meyerson nevi、pigmented nevus、melanoma、色素痣、晕皮炎、Meyerson现象等,检索近5年相关文献,排除无法获取全文者、体外实验、动物研究、书籍的章节、会议文摘以及不针对晕皮炎的综述。共检索出13篇文献即16例患者,其中国外14例、国内2例,并进行回顾性分析。
分析发现,晕皮炎的可疑诱因包括部分患者有使用干扰素、补骨脂素长波紫外线(PUVA)、激光治疗史,但大部分患者均无明显诱发因素。所有患者均无家族史。晕皮炎的典型临床表现为在原发疾病周围环绕红斑、丘疹、干燥、脱屑等湿疹样改变的炎性改变,原发疾病包括色素痣、黑素瘤、皮肤纤维瘤、鲜红斑痣、获得性平滑肌错构瘤、脂溢性角化病等。晕皮炎的典型组织病理改变为表皮角化不全、棘层肥厚和海绵水肿形成,真皮内淋巴细胞及嗜酸粒细胞浸润;部分病例报告显示表皮、真皮内CD4+T淋巴细胞表达高于CD8+T淋巴细胞。晕皮炎的疾病转归:手术切除原发疾病后,湿疹样改变自然消退,最长随访1年未复发;未切除者,外用糖皮质激素制剂治疗皮炎消退后,中心原发疾病通常继续存在,最长随访6个月,皮炎未见复发。
色素痣周围的晕皮炎应注意与色素痣的恶变进行鉴别诊断。通常当色素痣直径>5 mm,边缘不规则,着色不均匀,或伴溃疡、渗血提示出现恶变的可能。皮肤镜及共聚焦显微镜可初步判断色素痣是否出现非典型增生或恶变。当皮肤镜检查表现为非典型色素网、非典型血管、蓝白色面纱的存在,以及棕色和黑色不规则分布的非结构化区域时应警惕黑素瘤;而晕皮炎则表现为原发皮损形状规则、颜色均匀,皮炎部分呈点状血管和黄色鳞片。共聚焦显微镜下色素痣主要表现为蜂窝状排列高折光物质(痣细胞巢)的规则性分布,表皮及真表皮交界处结构基本正常。当出现恶变时,则以较大且中央折光度稍低或者不规则树枝状突起的异形细胞为主,表皮及真表皮交界处结构紊乱,真皮浅层可见炎性细胞浸润[8-13]。

