高血栓负荷伴弥漫性病变的STEMI患者延期支架植入术的效果观察
杜 超,张丽华,江 平*,王立君,秦利强,张国瑞
(1.河北省石家庄市第三医院心内一科,河北 石家庄 050011;2.河北省石家庄市第三医院功能科,河北 石家庄 050011)
急诊经皮冠状动脉介入治疗(primary percutaneous coronary intervention, PPCI)是救治急性ST段抬高型心肌梗死( ST-segment elevation myocardial infarction,STEMI)的重要方法[1],其核心目的是尽早开通阻塞冠状动脉、恢复正常血流和心肌灌注,从而尽量多的挽回频临死亡心肌,尽量保留心功能,降低近远期死亡等并发症,改善预后。但PPCI术中无复流或慢血流是导致住院死亡及远期主要不良心脏事件(major adverse cardiovascular events,MACE)最重要原因之一,严重影响急诊介入治疗效果。因此,如何更好的解决这一重要问题,成为目前STEMI救治的热点。当前认为其发生的主要原因包括微栓塞、缺血-再灌注损伤、内皮功能异常、白细胞聚集等,以上因素均单独或混合性参与了无复流或慢血流的发生、发展[2-3]。现有资料显示,PPCI中无复流或慢血流出现的概率高达10.0%~50.0%,预测因素主要包括高龄、就诊延误、合并血糖异常、高血栓负荷及病变弥漫性长等[4-5]。其中与临床PPCI操作密切相关的,常常会困扰急诊介入医生的主要问题即高血栓负荷病变和弥漫性长病变,主要原因是此类病变在PPCI治疗过程中会导致大量微小栓子脱落至冠状动脉远端,造成广泛微循环阻塞。如何更好地治疗此类患者,临床进行了许多探索,如血栓抽吸、冠状动脉内用药、延期支架植入等,但尚未达成统一、有效地认识和方法。本研究旨在观察病变血管血栓的负荷严重合并长病变的STEMI患者,经抽栓导管抽吸联合应用药物后,比较即刻与延期支架植入后冠状动脉灌注、心功能等指标的差异,探索更好的治疗措施。报告如下。
1 资料与方法
1.1一般资料 选择2018年1月—2019年6月就诊于我院的STEMI并行急诊冠状动脉造影后判断为高血栓负荷,心肌梗死溶栓实验(thrombolysis in myocardial infarction,TIMI)血栓积分≥4分,经初步介入操作(单纯或联合导丝通过、血栓抽吸、小球囊扩张、冠状动脉内用药),至心肌梗死相关冠状动脉(infarction related artery,IRA)达到TIMI3级,造影判定病变长度>20 mm的患者93例,按随机数字表法分为即刻组47例和延期组46例。2组性别、年龄、吸烟比率、合并疾病、梗死血管分布、基线与经介入初步干预后造影TIMI血栓评分、恢复至TIMI血流3级时间、门-球(door-to-balloon,D2B)时间差异无统计学意义(P>0.05),具有可比性,见表1。
本研究经医院伦理委员会批准通过。

表1 2组一般资料比较Table 1 Comparison of general data between two groups
1.2纳入标准和排除标准 纳入标准:(1)符合《中国急性心肌梗死诊断和治疗指南(2015)》诊断的急性STEMI;(2)发病在12 h内;(3)冠状动脉造影同时满足以下特点,①高血栓负荷,TIMI血栓积分≥4分,②经初步介入干预,如导丝通过、血栓抽吸、球囊扩张、冠状动脉内用药后达到TIMI 3级血流,IRA病变长度>20 mm;(4)志愿行介入治疗。排除标准:①年龄>75岁;②心源性休克;③心功能Killip分级3~4级;④严重肝肾功异常病史;⑤肿瘤晚期;⑥不能配合研究者。
1.3治疗方法 遵照《中国急性心肌梗死诊断和治疗指南(2015)》,接诊后即应用双联负荷量抗血小板药物(阿司匹林联用氯吡格雷或替格瑞洛),应用普通肝素抗凝。根据有无禁忌证,使用“他汀类、血管紧张素转化酶抑制剂/血管紧张素受体拮抗剂(angiotensin-converting enzyme inhibitor,ACEI/angiotensin receptor blocker,ARB)、β受体阻滞剂”等药物。行急诊冠状动脉造影,按照目前国际公认的TIMI血栓积分标准,≥4分为高血栓负荷。依照《冠状动脉血栓抽吸临床应用专家共识》[6]进行血栓抽吸,抽吸导管无法通过狭窄时可行球囊预扩张,按照TIMI标准,至IRA血流达到TIMI3级,造影判断IRA病变>20 mm者作为研究对象。即刻组行后续支架植入操作。延期组患者结束第1次介入操作。2组静脉泵人普通肝素72 h,替罗非班24 h。延期组于住院第8天复查造影,术者根据造影情况行支架植入操作,如IRA直径狭窄≤70%,TIMI血流3级且根据美国国立心肺血液研究所定义,无C型及以上夹层,则不植入支架。术者自行决定是否冠状动脉内应用药物及何种药物(替罗非班、尿激酶原、硝普钠、尼可地尔),药物由抽吸导管向IRA内注射,介入操作的第1术者由指定的2名高年资介入医师完成。
1.4观察指标 比较支架植入后2组慢血流/无复流发生率(TIMI 0~2级定义为慢血流/无复流)、人均支架植入数量及长度。于发病时和6个月时记录左心室射血分数(left ventricular ejection fractions,LVEF)、左心室舒张末内径(left ventricular end-diastolic dimension,LVD)。随访6个月比较2组MACE,包括靶血管再次血运重建、心源性死亡、心脏原因再住院等。
1.5统计学方法 应用SPSS 20.0统计软件分析数据。计量资料比较采用两独立样本的t检验和配对t检验,计数资料比较采用χ2检验;Kaplan-Meier生存曲线评估累积无MACE生存率。P<0.05为差异有统计学意义。
2 结 果
2.12组主要用药情况比较 2组主要用药情况差异无统计学意义(P>0.05),见表2。

表2 2组主要用药情况比较Table 2 Comparison of main drugs used in two groups (例数)
2.22组介入数据比较 支架植入后,延期组慢血流/无复流发生率显著低于即刻组,人均支架植入数和平均支架长度小于即刻组,无支架植入比例高于即刻组,差异有统计学意义(P<0.05)。见表3。

表3 2组介入数据比较Table 3 Comparison of coronary intervention data between the two groups
2.32组心脏超声指标比较 发病时,2组LVEF和LVD差异无统计学(P>0.05);6个月后,2组LVEF明显高于发病时,LVD明显低于发病时,延期组LVEF明显低于即刻组,LVD明显高于即刻组,差异有统计学意义(P<0.05),见表4。
2.42组住院资料和MACE事件比较 延期组首次住院时间长于即刻组,首次住院费用和再住院率低于即刻组,差异有统计学意义(P<0.05),2组心源性死亡、支架后靶血管再次血运重建差异均无统计学意义(P>0.05),见表5。绘制Kaplan-Meier生存曲线评估生存率,延期组累积无MACE生存率显著高于即刻组,差异有统计学意义(χ2=4.924,P=0.027),见图1。
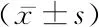
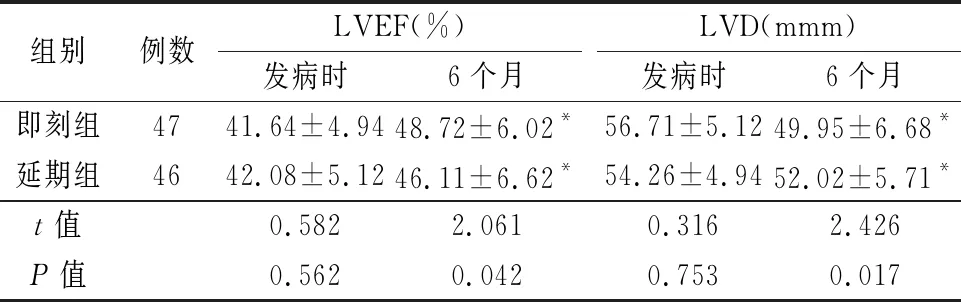
组别例数LVEF(%) 发病时6个月LVD(mmm)发病时6个月即刻组4741.64±4.9448.72±6.02*56.71±5.1249.95±6.68*延期组4642.08±5.1246.11±6.62*54.26±4.9452.02±5.71*t值0.5822.0610.3162.426P值0.5620.0420.7530.017
*P值<0.05与发病时比较(配对t检验)
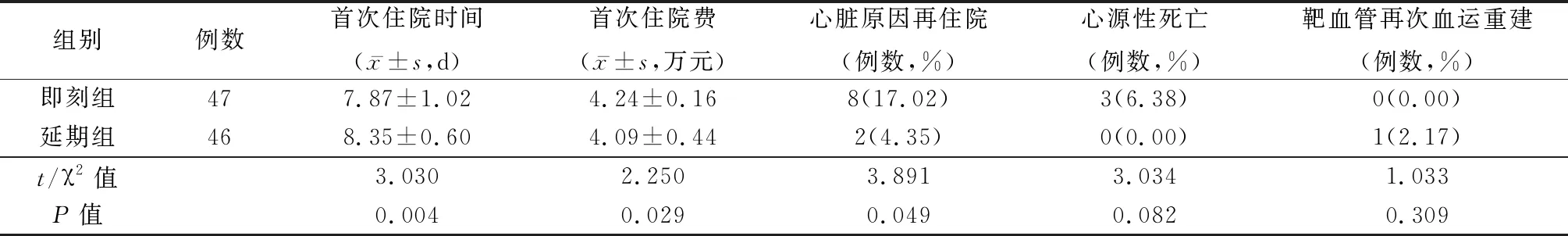
表5 2组住院资料和MACE事件比较Table 5 Comparison of MACE, length of stay and average cost of stay during 6 month follow-up

图1 Kaplan-Meier生存曲线评估累积无 MACE生存率
Figure 1 Kaplan-Meier survival curve assessment cumulative mace free survival
3 讨 论
更快开通闭塞血管,挽救更多濒临坏死心肌细胞,是STEMI患者救治的关键环节之一,因此国内外指南都将急诊PCI作为STEMI治疗的重要推荐措施。目前胸痛中心在全国推广,目标之一即是完善PCI救治链条中各个环节,以更好地缩短心肌缺血时间,最大限度地保留心功能,改善近、远期预后。目前数据已显示出卓越成效,各家标准版胸痛中心在成立至运行的过程中,通过不断优化,持续改进,D2B时间明显较前缩短,伴随其他救治措施的完善,STEMI患者的救治水平得以极大提高[7]。然而,国内外数据发现,当D2B时间下降到90 min后,急性心肌梗死的救治成功率却进入平台期。原因涉及多个方面。患者方面,需加强宣教,提高急救意识,缩短院外延误时间,减少总缺血时间;医疗方面,需进一步优化再灌注措施,加强再灌注过程中全程心肌保护,以更好地保护心功能,减少并发症。目前多项研究发现,无复流/慢血流能明显提高近远期病死率,严重损伤心功能、增加心律失常等,严重影响救治效果[8-9]。因此,更好地处理及预防无复流/慢血流成为备受关注的问题。无复流/慢血流的主要原因有以下几点:①冠状动脉远端栓塞,进行介入治疗尤其球囊的扩张和支架植入时,会因局部血栓团块、粥样斑块等受挤压,形成大量微小栓子,直接造成微循环阻塞;②缺血再灌注损伤,再灌注治疗会造成局部心肌组织氧自由基增多,钙超载等,使心肌细胞出现能量代谢障碍,即再灌注损伤;③冠状动脉痉挛,斑块不稳定及血栓碎裂使缩血管因子产生增多,导致冠状动脉微血管痉挛,同时缺血再灌注损伤可兴奋交感神经,加重冠状动脉痉挛;④冠状动脉结构发生改变,基础研究发现梗死区微血管及毛细血管可见血管内皮损害。据此原理,临床工作中,通过不断探索,提出一些预防及治疗措施,如避免过度扩张、直接支架植入、血栓抽吸、延期支架术、缺血后适应技术、使用某些药物等,被多项小规模研究证实有效。高血栓负荷及长病变是急性心肌梗死急诊介入术中导致无复流/慢血流的重要因素,目前被广泛认可,因此本研究选择了此类人群作为观察无复流/慢血流现象的样本,以更好的减少混杂因素干扰,从而提供更可信的结果。
现有经验认为,针对高血栓负荷患者,抽栓及联合冠状动脉内用药是有效办法,但仍有一定比例患者发生无复流/慢血流。因此,部分专家提出延期支架植入治疗策略。研究显示,与即刻支架术相比,延期支架可显著降低冠状动脉无复流/慢血流和远段栓塞发生率[10]。国内外多项研究均发现延期支架的益处[11-13]。MIMI及DANAMI3-DEFER研究虽然得出阴性结果,但其只能证明STEMI患者中常规延迟支架并不会带来获益,而临床能获益的、适合做延迟支架术的患者可能并未被筛选出[14-15]。另一方面分析,MIMI及DANAMI 3-DEFER研究至少证实了延期支架是安全的。由此,本研究选择了发生无复流/慢血流的高危患者,即高血栓负荷合并弥漫性病变病例,行延期支架植入,以探讨更加需要延期支架植入、更能从中获益的人群。由于STEMI血栓特性,发病48 h~5 d容易发生远端栓塞、冠状动脉无复流,因此本研究选择发病1周为延期支架植入时间。
本研究结果显示,延期组支架后无复流/慢血流比例明显低于即刻组(P<0.05)。随访至6个月时,2组LVEF明显高于发病时,LVD明显低于发病时,且延期组LVEF明显低于即刻组,LVD明显高于即刻组(P<0.05)。延期支架组有5例(10.87%)患者因复查造影时IRA狭窄程度<70%,TIMI血流3级且无严重夹层,因此未行支架治疗,与即刻组比较,植入支架明显减少。延期组人均支架植入数少于即刻组,平均支架长度短于即刻组。延期组虽然住院时间长于即刻组,但平均住院费用和再住院率少于即刻组(P<0.05)。2组心源性死亡及靶血管再次血运重建差异无统计学意义(P>0.05)。结合延组支架植入更少及长度更短,推测更长期随访,这2项指标有可能出现显著性差异。为本研究的局限性为分析与观察时间较短、入选病例偏少。关于延期介入时间的选择,国内外研究均有差别,多数为2~28 d,究竟延期多长时间更加合理,尚未探讨,这也是研究的不足之处。
总之,对于高血栓负荷的急性心肌梗死患者,即使进行了充分的支架前准备,如充分的血栓抽吸、完善的药物治疗,当IRA为弥漫性病变时,延迟支架植入可以显著减少无复流/慢血流发生率,可以更好的保护心功能。尽管增加了住院时间,但明显减少了住院费用,降低了个人及医保的经济负担,值得临床推广。

