妊娠晚期阴道B族链球菌感染者的妊娠结局分析
张源凤,林志金,王宗瑶
阳江市妇幼保健院妇产科,广东 阳江 529500
随着妊娠期妇女孕周的不断增长,在妊娠中晚期的孕产妇出现多种疾病和感染的风险也在不断增加。由于妊娠期特殊的阴道环境改变会导致一部分孕产妇感染到多种致病菌,其中B 族链球菌(group B streptococcus,GBS)便是孕产妇围生期高危感染菌种之一[1-3]。在目前国内外的临床研究中,孕产妇阴道感染GBS后会带来泌尿系统、生殖系统等多个身体部位的继发感染,同时还会引起孕产妇羊膜绒毛膜炎、急性菌血症等疾病,给孕产妇和胎儿的身体健康带来较高风险[4-5]。因此,在产前对妊娠中晚期孕产妇进行GBS感染状态实时的监测和观察,对于孕产妇和胎儿的顺利生产有着非常重要的意义。本研究旨在探讨如何有效对妊娠晚期孕产妇的GBS 感染状态进行观察,同时对感染GBS的孕产妇与其妊娠结局之间的关系进行研究。
1 资料与方法
1.1 一般资料 选择2018 年6 月至2019 年6 月在阳江市妇幼保健院妇产科进行产检和待产的248例孕产妇作为研究对象。纳入标准:①孕产妇年龄≥22周岁;②孕产妇均为单胎妊娠,GBS 检测时孕周已达到35~37周,并在GBS检测后5周内分娩;③孕产妇精神状况良好,能够有效参与研究。排除标准:①孕产妇年龄>40周岁;②孕产妇存在双胎及以上的多胎妊娠情况;③孕产妇合并存在引起高血压、糖尿病等情形;④孕产妇存在脏器功能不全及严重器质性病变。248例孕产妇年龄22~39岁,平均(31.89±5.61)岁;体质量58~78 kg,平均(65.67±4.93) kg;年龄≥35 岁者117例,<35岁者131例;初产妇182例,经产妇66例。本研究具体研究方案及内容均经院内自然伦理医学委员会审查通过,所有参与研究的孕产妇及其家属对研究内容均知情,且已签署知情同意书。
1.2 方法 对所有孕产妇的阴道及直肠分泌物均行GBS带菌状况检测,所有样本均在收集完成后妥善保存并及时送检。①采用经环氧乙烷灭菌的无菌棉拭子,分别于孕产妇阴道下段及肛门括约肌上进行旋转取样,采集完成后将拭子样本放入单独的无菌拭子管内,并作好相应的标记后进行封闭处理,所有采集好的样本应在24 h内进行实验室送检,以保证检测的客观性和真实性。②所有拭子样本在进行检测时应当确认拭子管外无明显损坏或其他污染。截取拭子头上半部分(约5 cm)放入增菌培养管,密闭后室温继续放置24 h。③取放置24 h后的增菌管进行震荡处理,完成后取其中菌液1 000 μL,在12 000 r/min 的高速离心机下进行6 min离心处理,再次加入1 mL磷酸缓冲液,进行1 min 高速震荡后再次进行上述离心处理1次,最终在增菌管中加入提取的固形物,经震荡破碎细胞、高温干浴、冰浴后,离心获得可用于PCR扩增检测的上悬浮清液。④检测试剂盒选用美国Beckman Coulter 生产的B 族链球菌核酸检测试剂盒(PCR荧光探针法),检测仪器选用美国赛默飞世尔生产的ABI 9700 PCR 仪器。检测中所有操作均需在生物安全柜中进行,以避免样本污染。PCR探针检测时主要检测样本中是否存在GBS的特定基因,以判定孕产妇的分泌物中是否存在GBS 感染。⑤对于经PCR 检测为阳性的孕产妇,应当在其临产或围生期进行相应的预防性药物治疗,以避免孕产妇及胎儿出现更为严重的GBS感染,用药应当根据孕产妇及胎儿的特点及药物过敏史选取相应的抗生素进行治疗。
1.3 观察指标 ①由产科医护人员观察孕产妇产后产褥感染和宫腔内链球菌感染情况。当孕产妇在产后7 d出现体温升高、心动过速,同时体内炎性指标反应显著升高(白细胞计数或C反应蛋白计数显著高于正常值)时,考虑为产褥感染,如果经胎盘病理检查显示感染的可确认宫腔内链球菌感染。②由产科医护人员及时对新生儿进行Apgar评估工作。主要对新生儿的心率、呼吸、肌张力、喉反射及皮肤颜色等情况进行评估,观察GBS阳性和阴性患者间新生儿的Apgar评分差异情况。③观察孕产妇在围产期内是否出现胎膜早破、早产、产褥感染等不良妊娠结局,同时观察新生儿是否出现新生儿GBS感染及新生儿黄疸,统计并比较GBS阳性与阴性孕产妇间出现上述不良结局的比例。
1.4 统计学方法 应用SPSS21.0 统计软件进行数据分析,计量资料以均数±标准差(s)表示,组间比较采用t检验,计数资料比较采用χ2检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 GBS检测情况及孕产妇的一般资料比较 经检测,248 例孕产妇中130 例产前GBS 阳性,其余118例检测为GBS 阴性。两组孕产妇在年龄、体质量、检测时孕周方面比较差异均无统计学意义(P>0.05),见表1。阳性组产妇中有31例(23.85%)最终采用剖宫产分娩,阴性组产妇中有26例(22.03%)最终采用剖宫产分娩,差异无统计学意义(P>0.05)。
表1 两组孕产妇的一般资料比较(

表1 两组孕产妇的一般资料比较(
images/BZ_73_1269_1564_2269_1622.png阳性组阴性组t值P值130 118 31.31±5.52 31.06±5.84 0.346 5 0.729 3 64.86±4.25 65.57±3.89 1.367 7 0.172 7 36.87±1.04 36.70±1.08 1.262 3 0.208 0
2.2 两组孕产妇宫腔内感染情况及新生儿Apgar评分比较 阳性组孕产妇产后宫腔内感染率明显高于阴性组,差异有统计学意义(P<0.05);但两组孕产妇的新生儿Apgar评分比较差异无统计学意义(P>0.05),见表2。

表2 两组孕产妇孕产妇宫腔内感染情况及新生儿Apgar评分比较
2.3 两组孕产妇不良妊娠结局比较 阳性组孕产妇出现早产、胎膜早破、产褥感染、新生儿GBS 感染、新生儿黄疸的比例较阴性组孕产妇更高,差异均具有统计学意义(P<0.05);而在产后出血方面,两组孕产妇间比较差异无统计学意义(P>0.05),见表3。
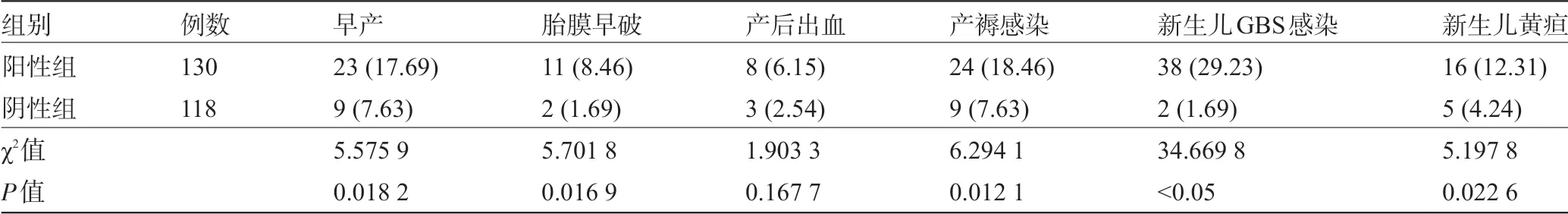
表3 两组孕产妇不良妊娠结局比较[例(%)]
3 讨论
在国内外一些关于妊娠中晚期孕产妇围生期安全的研究中显示,B 族链球菌的感染与新生儿血液系统疾病和神经系统缺损的发生具有显著相关性[6-8],在排除孕产妇产前可能的致畸因素和其他致病因素后,GBS 阳性的孕产妇较未感染或无法确认感染GBS 的孕产妇,其在生产时更易出现不良妊娠结局,其产后出现其他并发症的概率也更高[9]。
在GBS感染孕产妇的相关研究中显示,GBS通常会积聚在孕产妇的生殖道和胃肠道等部位,出现早期GBS感染的孕产妇通常不会表现出明显的症状,但也有相当一部分孕产妇会在妊娠中晚期表现出较为严重的绒毛膜羊膜炎或子宫内膜炎等[10-11]。母婴传播是新生儿出现GBS 感染的最主要原因[12-13],在整个生产过程当中,胎膜早破会给胎儿带来极大的感染风险;生产过程中胎儿也会有一定概率接触到产道的细菌;即使是羊膜完整的孕产妇,其胎儿在分娩过程中也有一定几率吸入受羊膜炎污染的羊水,从而感染GBS。在极少数的案例中显示,GBS感染的来源也可能为母婴间、新生儿之间或新生儿相关的看护管理人员所带来的接触感染[14-15]。
GBS 概指B 族链球菌下的多种致病链球菌,从GBS的产物分析来看,GBS溶血菌株所产生的链球菌溶血素与对应A族链球菌的溶血素间无显著抗原性,此菌群为无乳链球菌[16]。从GBS 感染的致病原理来看,GBS的致病能力主要来源于其基因编码上的致病因子,包括GBS细胞壁上的荚膜多糖、打孔素、脂磷壁酸和神经氨酸酶等物质,由于GBS 具有很强的吸附性,当其附着在孕产妇体内的绒毛膜时,能够快速穿透绒毛膜并上行感染胎膜[17],在细菌入侵的作用下,炎症细胞和细菌产生的蛋白水解酶会使胎膜局部出现水肿,水肿会显著减弱胎膜的张力作用,因此GBS 在妊娠晚期时极易引发孕产妇出现胎膜早破和产后出血等严重的不良妊娠结局[18-19]。从研究结果来看,GBS 阳性孕产妇与GBS 阴性孕产妇间一般资料并无显著差异,但在比较主要观察指标后,GBS 阳性孕产妇产后出现宫腔内GBS感染的概率显著较高,提示产前GBS 感染与孕产妇产后的宫腔内GBS 感染间具有高度相关性。从新生儿Apgar 的评分情况来看,GBS阳性孕产妇与GBS阴性孕产妇间并无显著差异,提示GBS 感染状况并不会直接对新生儿的基本正常功能带来严重影响,从新生儿的基本功能指标上来看,GBS感染对新生儿的影响有限。而从不良妊娠结局的比较来看,GBS阳性的孕产妇出现早产、胎膜早破、产褥感染及宫内感染、新生儿GBS感染及新生儿黄疸的比例较GBS阴性的孕产妇显著增高,提示GBS感染极易引发孕产妇出现不良妊娠结局,增大孕产妇出现各类感染的风险,同时会增加新生儿出现GBS感染和新生儿黄疸的风险。在产前临床检查中,应当在确认孕产妇感染GBS后积极对孕产妇进行抗感染治疗,以减少不良妊娠结局的发生。
综上所述,GBS感染会显著增高孕产妇出现不良妊娠结局的概率,产前检查中应当特别注重对孕产妇GBS感染的筛查,在检测确认后应当及时对孕产妇进行抗生素或其他抗感染治疗,以减少不良妊娠结局的发生,保障孕产妇与胎儿的健康和安全。

