经鼻高流量氧疗在AECOPD伴Ⅱ型呼吸衰竭患者中的应用及其实施效果
李钧
【摘要】 目的:探討经鼻高流量氧疗(HFNC)在慢性阻塞性肺疾病急性加重(AECOPD)伴Ⅱ型呼吸衰竭患者中的应用及其实施效果。方法:选取2018年1月-2019年8月本院急诊重症监护室(ICU)AECOPD伴Ⅱ型呼吸衰竭患者108例。按入住ICU的顺序,奇数号为A组,偶数号为B组,各54例。脱机拔管后,A组给予无创正压通气(NIPPV)治疗,B组给予HFNC治疗。比较两组氧疗开始前(T0)及氧疗后4 h(T1)、24 h(T2)、48 h(T3)的呼吸频率(RR)、血氧饱和度(SpO2)及氧合指数(PaO2/FiO2);比较两组治疗前与治疗5 d后的肺功能、治疗5 d后的舒适度、并发症、再插管率及治疗28 d病死率。结果:A组有效受试者为51例、B组有效受试者为52例。T2、T3时,两组RR均低于T0时,而SpO2及PaO2/FiO2均高于T0时(P<0.05)。治疗后,两组肺功能指标均高于治疗前(P<0.05);治疗后,B组肺功能指标均高于A组(P<0.05)。B组生理、心理精神、环境评分及舒适度总分均高于A组(P<0.05)。B组鼻与面部损伤、支气管痉挛、胃肠胀气发生率及再插管率均低于A组(P<0.05)。结论:HFNC在AECOPD伴Ⅱ型呼吸衰竭患者脱机拔管后的氧疗中具有良好的应用效果,可有效改善患者氧合和肺功能指标,降低并发症发生率及再插管率,舒适度良好,这对于有创通气脱机拔管后的氧疗具有一定的参考价值。
【关键词】 经鼻高流量氧疗 慢性阻塞性肺疾病急性加重 Ⅱ型呼吸衰竭
Application and Effect of High-flow Nasal Cannula Oxygen Therapy in Patients with AECOPD and Type Ⅱ Respiratory Failure/LI Jun. //Medical Innovation of China, 2020, 17(09): 009-013
[Abstract] Objective: To investigate the application and effect of high-flow nasal cannula oxygen therapy (HFNC) in patients with acute exacerbation of chronic obstructive pulmonary disease (AECOPD) and type Ⅱ respiratory failure. Method: A total of 108 patients with AECOPD and type Ⅱ respiratory failure from January 2018 to August 2019 in our hospital emergency intensive care unit (ICU) were selected. According to the order of admission to ICU, the odd number as group A, the even number as group B, 54 cases in each group. After extubation, group A was treated with non-invasive positive pressure ventilation (NIPPV) and group B treated with HFNC. The respiratory rate (RR), blood oxygen saturation (SpO2) and oxygenation index (PaO2/FiO2) were compared between the two groups before oxygen treatment (T0) and 4 h (T1), 24 h (T2) and 48 h (T3) after oxygen treatment. The lung function before and after 5 d of treatment, comfort after 5 d of treatment, complications, reintubation rate and 28 d of treatment mortality of the two groups were compared. Result: There were 51 effective subjects in group A and 52 effective subjects in group B. At T2 and T3, RR of both groups were lower than those at T0, while SpO2 and PaO2/FiO2 were higher than those at T0 (P<0.05). After treatment, the lung function indexes in both groups were higher than those before treatment (P<0.05). After treatment, the lung function indexes in group B were higher than those in group A (P<0.05). The physiology, mental, environmental and total scores of comfort in group B were higher than those in group A (P<0.05). The incidence of nasal and facial injuries, bronchospasm, gastrointestinal flatulence and reintubation rate in group B were lower than those in group A (P<0.05). Conclusion: HFNC has a good application effect in the oxygen therapy of patients with AECOPD and type Ⅱ respiratory failure after extubation. It can effectively improve the indexes of oxygenation and lung function, reduce the incidence of complications and the rate of reintubation. It has a good comfort and certain reference value for the oxygen therapy after extubation of invasive ventilation.
[Key words] HFNC AECOPD Type Ⅱ respiratory failure
First-authors address: Heze Municipal Hospital, Heze 274031, China
doi:10.3969/j.issn.1674-4985.2020.09.003
慢性阻塞性肺疾病急性加重(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)是呼吸系统的常见多发疾病,患者易发生Ⅱ型呼吸衰竭,是常见的并发症和死亡的重要原因[1]。机械通气是AECOPD伴Ⅱ型呼吸衰竭患者的重要支持措施,患者脱机拔管后仍需要给予辅助通气支持治疗,如无创正压通气(non-invasive positive pressure ventilation,NIPPV)等,以降低再插管等不良事件的發生率[2]。在临床实践中,由于有些患者存在NIPPV禁忌证、不耐受、并发症较多等原因,限制了NIPPV的应用[3]。近年来,本科室将经鼻高流量氧疗(high-flow nasal cannula oxygen therapy,HFNC)应用于AECOPD伴Ⅱ型呼吸衰竭患者脱机拔管后的支持治疗,取得了较为满意的效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年1月-2019年8月本院急诊重症监护室(ICU)AECOPD伴Ⅱ型呼吸衰竭患者108例。纳入标准:(1)因AECOPD伴Ⅱ型呼吸衰竭入住ICU;(2)行经口气管插管机械通气支持治疗,达到脱机标准,已行脱机拔管;(3)具备NIPPV、HFNC的适应证;(4)年龄≥45岁;(5)神志清醒,能够配合治疗;(6)预计生存时间≥7 d。排除标准:(1)拔管后又需即刻有创通气者;(2)格拉斯哥昏迷评分≤12分;(3)血流动力学不稳定;(4)精神疾病患者;(5)合并恶性肿瘤、多器官功能衰竭等可能影响评价指标的其他疾病。剔除标准:(1)退出研究;(2)未按既定方案诊疗;(3)发生非预期的严重不良事件;(4)资料不全,影响指标评价。按入住ICU的顺序,奇数号编入A组,偶数号编入B组,每组54例。患者及家属均知情同意并签署知情同意书,本研究已经医院伦理委员会批准。
1.2 方法 A组脱机拔管后给予NIPPV。采用凯迪泰Flexo ST30型无创呼吸机辅助通气,面罩置于患者口鼻部,吸气压力8~20 cm H2O,呼气末正压设置为5~8 cm H2O,呼吸频率12~18次/min,吸入氧浓度(FiO2)为30%~50%。对于NIPPV耐受性差的患者,可间断给予NIPPV,间断期间给予面罩吸氧6~10 L/min,但是NIPPV时间不得低于20 h/d。
B组脱机拔管后给予HFNC。采用新西兰费雪派克AIRVO2型呼吸湿化治疗仪进行氧疗,参数设定:FiO2为30%~50%,氧流量为40~60 L/min,初始温度为37 ℃,湿度为32~44 mg H2O/L。根据患者临床表现及血气分析结果,适当调整上述参数,使指尖血氧饱和度(SpO2)≥90%。氧疗过程中,若患者病情恶化,此前氧疗方式不能有效改善症状,应及时给予气管插管,行机械通气治疗。气管插管的标准:(1)意识障碍,患者突发严重呕吐、上消化道出血、大量分泌物阻塞气道;(2)经氧疗2 h,患者呼吸困难仍无缓解,血气指标未见明显改善,PaO2<50 mm Hg;(3)呼吸频率>35~40次/min,或<6~8次/min,节律异常、自主呼吸微弱或消失;(4)PaCO2进行性增高,pH≤7.3。
1.3 观察指标与判定标准 (1)比较两组呼吸频率(RR)、SpO2及氧合指数(PaO2/FiO2)。分别于氧疗开始前(T0)及氧疗后4 h(T1)、24 h(T2)、48 h(T3)记录并比较两组RR、SpO2、PaO2/FiO2。氧合指数=动脉氧分压(PaO2)/吸入氧浓度(FiO2)。(2)比较两组治疗前后肺功能指标。分别于治疗前与治疗5 d后,采用肺功能检测仪进行肺功能检查,检查时嘱患者保持用嘴呼吸,根据口令指导患者配合即时做呼气和吸气动作,比较两组最大呼气流量(PEF)、用力肺活量(FVC)、第1秒用力呼气容积(FEV1)占FVC的百分比。(3)比较两组舒适度。治疗5 d后采用简化舒适状况量表(general comfort questionnaire,GCQ)进行评分,包括生理、心理精神、社会文化及环境四个维度,分数越高说明越舒适[4]。(4)记录并比较两组研究期间出现的并发症、再插管率及治疗28 d病死率,并发症包括鼻与面部损伤、支气管痉挛及胃肠胀气。
1.4 统计学处理 采用SPSS 23.0软件对所得数据进行统计分析,计量资料用(x±s)表示,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料以率(%)表示,比较采用字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 A组男34例,女20例;年龄46~87岁,平均(71.13±15.37)岁;急性生理和慢性健康状况Ⅱ(APACHEⅡ)评分(12.65±4.37)分;机械通气时间(6.27±2.63)d。B组男32例,女22例;年龄47~88岁,平均(72.07±16.15)岁;APACHEⅡ评分(12.57±4.61)分;机械通气时间(6.35±2.71)d。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 剔除情况 研究期间两组各有2例于入住ICU 7 d内死亡,A组有1例转院治疗,A组有效受试者为51例,B组有效受试者为52例。
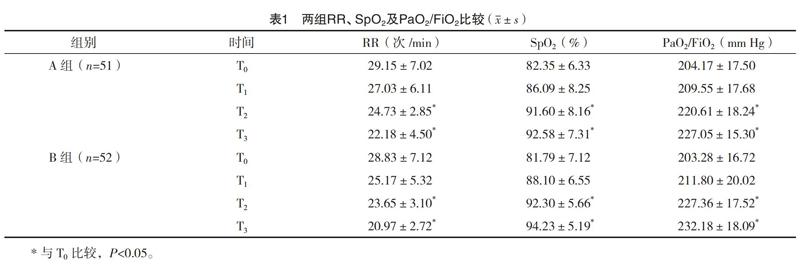
2.3 两组RR、SpO2及PaO2/FiO2比较 两组T0~T3时RR、SpO2及PaO2/FiO2比较,差异均无统计学意义(P>0.05);T2、T3时,两组RR均低于T0时,而SpO2及PaO2/FiO2均高于T0时,差异均有统计学意义(P<0.05)。见表1。
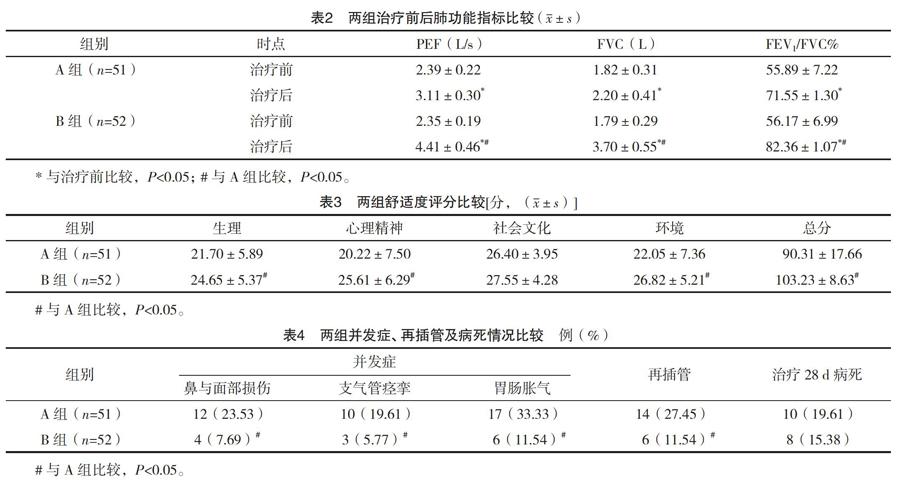
2.4 两组治疗前后肺功能指标比较 治疗前,两组肺功能指标比较,差异均无统计学意义(P>0.05);治疗后,两组肺功能指标均高于治疗前,且B组肺功能指标均高于A组,差异均有统计学意义(P<0.05)。见表2。
2.5 两组舒适度评分比较 B组生理、心理精神、环境评分及总分均高于A组,差异均有统计学意义(P<0.05);两组社会文化评分比较,差异无统计学意义(P>0.05)。见表3。
2.6 两组并发症、再插管及病死情况比较 B组鼻与面部损伤、支气管痉挛、胃肠胀气发生率及再插管率均低于A组,差异均有统计学意义(P<0.05);两组治疗28 d 病死率比较,差异无统计学意义(P>0.05),见表4。
3 讨论
随着我国人口老龄化社会的快速到来,环境污染问题仍然比较突出,吸烟人数有增无减,慢性阻塞性肺疾病(COPD)的发病率呈现逐年攀升的态势。统计数据预测,至2020年COPD将成为导致人类死亡的第3位疾病[4]。在呼吸系统急重症中,AECOPD较为常见,系多种原因突然出现的肺通气和换气功能严重障碍。随着病情的进展,患者的肺功能损伤快速进展,常引发呼吸衰竭,伴随高碳酸血症、低氧血症等,以Ⅱ型呼吸衰竭最为多见,是导致患者致残、死亡的重要原因[5]。积极给予干预措施,改善患者的呼吸状态是临床治疗的主要方向。
氧疗是临床常用的一种呼吸支持手段,能迅速改善AECOPD合并Ⅱ型呼吸衰竭患者的缺氧状况,危重患者大多需要有创机械辅助通气支持。循证研究表明,经过一段时间的有创机械辅助通气后,达到脱机拔管的标准,早期拔管对于患者肺功能康复具有积极的临床意义[6]。然而,此时患者的氧合功能尚未完全恢复,仍需要给予相应的呼吸支持。目前,AECOPD并Ⅱ型呼吸衰竭患者拔管后氧疗支持方式多选择无创机械通气,如NIPPV、双水平正压通气(BIPAP)等,可改善拔管后患者的再插管率及预后[7]。但是,临床实践显示上述支持方案的氧疗效果并不尽如人意,如可能存在一些禁忌证,有的患者对此存在幽闭恐惧,且不良反应较多,特别是患者的舒适感较差,如眼刺激、面罩压迫等,在一定程度上限制了其临床应用[8]。
本研究中B组所采用的HFNC是一种新兴的无创呼吸支持技术,经无须密封的软质鼻导管,给予经加温、湿化的高流量混合气体,高流量冲洗减少了鼻咽部的解剖无效腔,提供了气道正压,增加了呼气末肺容积,可有效缓解患者CO2潴留和缺氧,改善通气/血流比例和氧合[9]。由于加热、湿化等作用,能够给患者提供更适宜的湿度和温度,更有利于气道纤毛的运动和分泌物清除,也降低了患者的不适感受,同时助于降低支气管痉挛、呼吸道感染、肺不张等不良事件的发生[10-11]。
本研究结果显示,T2、T3时,两组RR均低于T0时,而SpO2及PaO2/FiO2均高于T0时(P<0.05),这表明经过氧疗支持,两组方法均有效地改善了患者的氧合,降低了呼吸频率,这与文献[12-13]的结果具有相似性,如Jeong等[13]选取高碳酸血症性、非高碳酸血症性呼吸衰竭患者为研究对象,采用HFNC治疗,血气分析结果表明,氧疗后有效降低了患者的PaCO2水平,且高碳酸血癥患者的PaCO2下降更为显著。但是,两组方法在各时点对患者氧合、呼吸频率的影响相差不大,分析其原因,可能由于氧合指标的观察局限于干预的48 h内,两组间的短时差异不甚显著。在肺功能指标方面,治疗5 d后,B组肺功能指标均高于
A组(P<0.05),表明B组肺功能指标改善更为显著,这可能与HFNC方法下患者的呼气末气道压力升高、肺泡塌陷减少等有关。在舒适度方面,
B组生理、心理精神、环境评分及总分均高于
A组(P<0.05),说明采用HFNC可从生理感受、心理精神支持和环境等方面改善患者的治疗体验,分析其原因可能主要与氧疗气体的加温湿化、更接近于生理呼吸有关,而没有面罩吸氧所带来的口鼻部压迫感、疼痛感等不适,有助于提升患者的治疗依从性[14-16]。研究结果显示,B组鼻与面部损伤、支气管痉挛、胃肠胀气发生率及再插管率均低于
A组(P<0.05),这与前述优势分析具有直接的相关关系,如HFNC系经鼻导管辅助呼吸,避免了患者因张口呼吸而可能引起的胃肠道胀气。两组28 d病死率比较,差异无统计学意义(P>0.05),分析原因可能在于AECOPD并Ⅱ型呼吸衰竭病情危重,影响因素较多,而单一拔管后氧疗方式的改变对患者生存预后的影响可能比较有限[17]。由于患者病情及伦理要素的限制,本文研究指标多为观察类指标,客观性评价指标较少,这是本研究的局限与不足之处。
综上所述,HFNC在AECOPD伴Ⅱ型呼吸衰竭患者脱机拔管后的氧疗中应用效果较好,可有效改善患者的氧合和肺功能指标,舒适度良好,可降低并发症的发生率及再插管率,这对于有创通气脱机拔管后的氧疗具有一定的参考价值。
参考文献
[1] Jayadev A,Stone R,Steiner M C,et al.Time to NIV and mortality in AECOPD hospital admissions:an observational study into real world insights from National COPD Audits[J].BMJ Open Respir Res,2019,6(1):e000444.
[2]罗祖金,马迎民,曹志新,等.无创正压通气中智能化通气模式的研究进展[J].中国急救医学,2018,38(3):200-203.
[3] Cui L,Liu H,Sun L.Multidisciplinary respiratory rehabilitation in combination with non-invasive positive pressure ventilation in the treatment of elderly patients with severe chronic obstructive pulmonary disease[J].Pak J Med Sci,2019,35(2):500-505.
[4]廖清,陶玉坚.慢性阻塞性肺疾病流行病学及危险因素研究现状[J/OL].中华临床医师杂志(电子版),2018,12(8):468-471.
[5]付云杰.无创正压机械通气治疗AECOPD合并Ⅱ型呼吸衰竭的临床疗效[J].现代诊断与治疗,2018,29(23):3847-3848.
[6]胡英莉,蔡梦歆,史冬雷.机械通气患者拔管后吞咽障碍发生率及影响因素的Meta分析[J].中华现代护理杂志,2019,25(17):2158-2163.
[7]梁光彬,吴格怡,黎雄斌,等.呼吸操联合夜间BiPAP呼吸机治疗重度COPD稳定期患者效果观察[J].中国医学创新,2018,15(36):92-95.
[8]张建辉,曹晓明.多元化护理结合穴位贴敷疗法对于减轻首次使用无创机械通气患者幽闭恐惧症的研究[J].中国护理管理,2018,18(z1):51-52.
[9]刘强,张绍权,翟文庆,等.呼吸湿化治疗仪联合无创呼吸机治疗AECOPDⅡ型呼吸衰竭临床评价[J].基层医学论坛,2018,22(35):4939-4941.
[10]郭福燕,冉蕾,刘会霞,等.经鼻高流量湿化氧疗治疗手术机械通气拔管后急性呼吸衰竭及气道管理[J].国际呼吸杂志,2019,39(6):429-433.
[11] Besnier E,Hobeika S,NSeir S,et al.High-flow nasal cannula therapy:clinical practice in intensive care units[J].Ann Intensive Care,2019,9(1):98.
[12]胡昆,赵卉,陆友金.经鼻高流量氧疗在AECOPDⅡ型呼吸衰竭中的應用[J].临床肺科杂志,2018,23(8):1420-1422.
[13] Jeong J H,Kim D H,Kim S C,et al.Changes in arterial blood gases after use of high-flow nasal cannula therapy in the ED[J].Am J Emerg Med,2015,33(10):1344-1349.
[14]杨东霞,苏炜欣,黄晓霞.无创正压通气+常规治疗在COPD并Ⅱ型呼吸衰竭患者中的应用价值[J].中国医学创新,2019,16(16):68-71.
[15] Ni W,Bao J,Yang D,et al.Potential of serum procalcitonin in predicting bacterial exacerbation and guiding antibiotic administration in severe COPD exacerbations:a systematic review and meta-analysis[J].Infect Dis(Lond),2019,51(9):639-650.
[16]丁延龄.有创呼吸机不同模式对AECOPD合并Ⅱ型呼吸衰竭患者动脉血气及血浆BNP的影响[J].中国医学创新,2016,13(19):122-125.
[17]何会,李荆萍.BiPAP无创呼吸机联合呼吸兴奋剂治疗AECOPD合并Ⅱ型呼吸衰竭效果观察[J].中外医学研究,2018,16(7):140-141.
(收稿日期:2019-09-16) (本文编辑:田婧)

