第1和第2滴手指末梢血与静脉血血糖值的比较分析
张宁,傅荣,褚红,叶红芳,徐任菊
血糖监测是指导患者血糖达标的重要措施,也是降低低血糖风险的重要手段。便携式血糖仪进行外周血液血糖测定,具有采血量少、读数快、体积小、操作简便、经济等优势,广泛应用于临床[1]。但目前对于采用第1滴末梢血还是第2滴末梢血进行快速血糖监测尚无统一定论[2-3]。有文献报道,采用第2滴末梢血测得的血糖值与采用静脉血测得的血糖值更接近[4],但也有研究表明,应用便携式血糖仪监测血糖时第1滴与第2滴末梢血血糖值无明显差异[5-12]。在临床护理工作中,丢弃第1滴血会增加操作时间,也会增加患者的痛苦感[13]。为进一步探讨第1滴与第2滴末梢血血糖值与静脉血血糖值之间的差别,2017年6~11月,笔者分别检测第1滴手指血、第2滴手指血及同步静脉血糖进行研究,为便携式血糖仪的规范使用提供参考。
1 对象与方法
1.1 对象 本研究获医院医学伦理委员会审批。患者纳入标准:入住我院血液科、内分泌科、风湿免疫科、心脏科且需监测血糖;年龄18~70岁;具有完全的认知和行为能力;自愿参与本研究并签署知情同意书。排除标准:并存心力衰竭、水肿、脱水、外周循环障碍,或病情危重、透析;贫血、红细胞压积(HCT)<30%或>55%、正在接受吸氧治疗或正在接受静脉输入含糖液体治疗;近1个月内使用过对氨基乙酚、多巴胺、麻黄素、龙胆酸、布洛酚、L-多巴等药物;存在精神障碍或预期寿命短于1年。共纳入210例住院患者,其中男127例,女83例;年龄19~69(55.72±14.10)岁。风湿免疫科48例,血液科59例,心脏科45例,内分泌科58例。
1.2 方法
1.2.1 血标本采集及血糖测量方法 制定标准化的研究方案及采血流程,参与人员经过规范化培训考核合格后方能执行操作,由2名护士分别同时采血,1名护士采集静脉血,另1名护士同一时间采集末梢血。 ①静脉血:晨间患者空腹状态下,于患者平卧位选取未行远端静脉输液的上肢,穿刺肘正中静脉采集静脉血生化检查标本,用一次性静脉采血针及3M分凝胶静脉采血管,依靠管内负压抽取合适血量。静脉血立即送至医院检验科,于45 min内采用中心实验室奥林巴斯AU2700全自动生化仪检测患者静脉血清中葡萄糖浓度,检测结果实时显示在医院信息系统。②末梢血:采用鱼跃血糖仪悦准Ⅱ型及配套的检测试纸。选择患者左手无名指指尖皮肤较薄处,用棉签蘸取75%乙醇消毒后待干,指端干燥后,以一次性触压式采血针刺破该指端侧面皮肤,按压刺入2~3 mm,待血液自然流出完全覆盖血糖试纸感应区,吸取第1滴血获得第1滴血血糖值,快速拔出试纸,再插入新试纸,棉签拭去第1滴血,然后轻轻按压该手指近心端,挤出第2滴血,吸取第2滴血并获得第2滴血血糖值。记录第1滴血及第2滴血血糖值于登记表中,并完善相关记录,操作全部完成时间小于5 min。
1.2.2 质量审查方法 严格按照纳入、排除标准收集研究资料;三种标本同步采集,总耗时在5 min内,均由受过培训并考核合格的专人操作,以保证标本采集的规范性和结果的准确性,减少因操作环节质量控制不当等原因导致的检测误差;静脉血采集后立即送中心实验室检测,末梢血标本实行床旁快速、即时检测,对检测值实行配对数据收集和记录;所用检测仪器由医学工程部及检验科的相关人员进行专人保养、定期检测,保证检测结果的准确性;数据的整理采用双人录入、核查,确保数据录入的准确性。
2 结果
2.1 末梢血与静脉血的血糖值比较 见表1。

表1 末梢血与静脉血的血糖值比较
注:与静脉血血糖值相比,*P<0.05。
2.2 末梢血与静脉血血糖检测的一致性比较 Bland-Altman分析结果显示,末梢第1滴血血糖检测结果与末梢第2滴血血糖检测结果的大部分落在95%的置信区间内,两者显著相关(P<0.01)。末梢第1滴血血糖检测结果与静脉血生化血糖检测结果的一致性较高,均值的差距为-0.5 mmol/L,其均值95%置信区间内的上下限分别为1.4 mmol/L与-2.5 mmol/L;末梢第2滴血血糖检测结果与静脉血生化血糖检测结果的均值存在-0.8 mmol/L的差距,其95%置信区间内的上下限分别为1.1 mmol/L与-2.7 mmol/L,见图1。
3 讨论
3.1 血糖检测方法的选择 糖尿病治疗的主要目的是减少血糖波动,达到良好的代谢控制目标[14]。但是各临床指南中对使用第1滴血还是第2滴血的说法尚未统一。本研究在同一时间内采用3种不同方法测定血糖值,按血糖浓度进行分层统计,结果显示,当静脉血血糖值2.2~7.0 mmol/L时,末梢血血糖值与静脉血血糖值差异存在统计学意义(P<0.05,P<0.01);当静脉血血糖值>7.0 mmol/L时,静脉血与末梢第1、第2滴血的血糖值比较差异无统计学意义(均P>0.05)。这一结果提示,当静脉血血糖结果较低时,快速末梢血糖监测结果的可靠性较差,若仅依靠末梢血糖检测结果来指导临床血糖的控制治疗策略,可能会增加患者低血糖事件的发生率,临床在参考快速末梢血糖仪检测的血糖值时应格外谨慎。
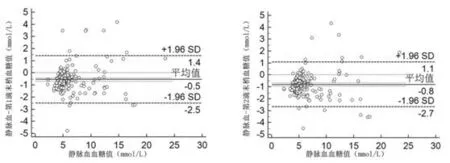
图1 末梢第1滴血和第2滴血与静脉血血糖的一致性分析
3.2 末梢血糖测量时血滴的选择 关于血糖仪的影响因素,除操作技术错误、电磁干扰、维护保养不当等仪器相关因素外,休克、血糖水平、组织灌注不足、药物应用(多巴胺等)等诸多因素也会影响末梢快速血糖的准确性[15]。通常认为第1滴血有可能混入乙醇等物质,进而导致血糖结果偏低,故有研究推荐废弃采血笔针刺后挤压出的第1滴血,而采用自然流出的第2滴血测得血糖值[16-17]。
本实验对住院治疗的210例患者血糖检测结果发现,末梢第1滴血与第2滴血的平均值均高于静脉血,末梢第1滴血的血糖值更接近于静脉血生化检查结果。Bland-Altman分析结果显示,末梢第1滴血血糖检测结果与静脉血糖检测结果的一致性较高。本研究中规范操作流程,专人操作,严格等待消毒液干燥后进行皮肤穿刺,可以排除因消毒液因素导致血糖结果的准确性。本研究第2滴末梢血血糖略高于第1滴血检测结果,因此可基本排除因过分挤压第2滴血这个因素而导致第1滴血、第2滴血和静脉血血糖值的差异。此种差异可能由于抽取样本的第2滴末梢血血糖值与静脉血糖值的自身差异所导致。
4 小结
综合本研究结果,在规范操作的情况下,推荐使用末梢第1滴血检测血糖,在节约操作时间同时可避免低血糖的漏诊;对于部分老年患者、幼儿等采血困难者,采集第1滴血还可减轻患者二次扎针的痛苦。但本研究仅以我院风湿免疫科、血液科、心脏科、内分泌科住院治疗需监测血糖的患者为研究对象,样本量较小。因此,对于临床患者血糖可靠性影响因素的确定及有关机制的探究,还需要进一步深入比较、分析和探讨,为住院治疗患者的血糖检测及治疗找到理论依据,这也是下一阶段的研究重点。

