血小板早期变化与脓毒症所致器官功能障碍相关性
陆元兰 岑祥莹 张炉英 胡杰 李沫 汪松 周远忠 喻安永
1遵义医科大学附属医院急诊科(贵州遵义560300);2遵义医科大学公共卫生学院(贵州遵义560300)
脓毒症是因感染引起宿主反应失调所致危及生命的器官功能障碍,是ICU 患者主要死亡原因之一,其发病机制复杂,且缺乏特异性治疗。延误诊断是病死率和发病率上升的原因之一,因此,脓毒症指南强调早期诊断,早期诊断的指标是研究的热点[1]。目前研究脓毒症诊断及判断其程度的各种指标较多,但疾病病死率下降尚未实现,其原因是各种指标监测较为复杂,缺乏有效、易于操作和价廉的实验指标。血小板(platelet,PLT)是实验室常规研究的全血参数,研究证实,PLT 计数在早期脓毒症的免疫炎症反应中有一定变化,脓毒症导致多器官功能衰竭(multiple organ failure,MOF)发病机制中[2],低PLT 计数临床常见,但较少有关注PLT 早期变化在器官功能障碍发病机制的作用。本研究目的旨在通过回顾性分析脓毒症患者入院时PLT的早期变化对脓毒症病死率、器官功能障碍是否有预测价值,为尽早识别脓毒症严重程度与实施有效处理提供理论依据。
1 资料与方法
1.1 一般资料收集2013年1月至2017年12月期间遵义医学院附属医院收治129例数脓毒症患者。收集病例均符合《第三次国际会议脓毒症与脓毒症休克诊断(2016)》[3]诊断标准。排除标准:年龄<14岁;既往有慢性呼吸系统疾病;妊娠或哺乳期妇女,入住ICU 后24 h 内死亡或自动出院患者,1 周之内使用过影响PLT 功能药物的患者,非脓毒症因素引起PLT 减少的患者疾病。最终共入选脓毒症患者129例;男62例,女67例;年龄15~90岁;肺部感染54例,泌尿系感染26例,腹腔感染15例,皮肤软组织感染17例,血源性7例,其他10例;合并ARDS 68例,休克40例,肝功损害35例,肾功损害52例,中枢24例。
1.2 研究方法所有收录患者入院时立刻进行血常规、生化、炎症、血气分析等指标,记录入选脓毒症患者性别、年龄、体温、感染部位、APACHEⅡ评分、SOFA 评分、器官功能障碍累及数目、入住28 d 病死率,血常规、生化、降钙素原(PCT)、乳酸(Lac),入院抽血培养寻找感染源,予广谱抗菌抗感染治疗,针对器官功能障碍对症支持治疗。
1.3 分组根据文献报道PLT 低于50 × 109/L是脓毒症患者强烈预后不良的指标[4],将PLT 分为严重下降、轻度下降、正常组,分别为A组(0~50 × 109/L)、B组(50 × 109~100 × 109/L)、C组(正常组)(>100×109/L)。
1.3 统计学方法采用SPSS 22.0软件进行统计学分析。计量资料用表示,计量资料采用单因素方差分析,计数资料比较采用χ2检验。采用多因素Logistic回归分析各因数与器官功能障碍的相关性,PLT 与脓毒症死亡、器官功能障碍预后价值并绘制受试者工作特征曲线(ROC)。以P<0.05为差异有统计学意义。
2 结果
2.1 一般临床资料3组不同水平PLT患者性别、年龄差异无统计学意义(P>0.05),见表1。
表1 不同水平PLT患者人口学情况的比较Tab.1 Comparison of demography of PLT patients at different levels ±s

表1 不同水平PLT患者人口学情况的比较Tab.1 Comparison of demography of PLT patients at different levels ±s
组别(PLT:109/L)性别(男/女)年龄(岁)PLT(0~50)(n=37)16/21 58.03±14.57 PLT(51~100)(n=29)13/16 59.93±14.40 PLT(>100)(n=63)33/30 51.62±18.63 χ2/F 值0.928 0.774 P 值0.629 0.056
2.2 不同水平PLT患者各指标3组不同水平PLT患者在指标APACHEⅡ、SOFA、器官功能障碍累及数目、Lac、PCT的差异有统计学意义(P<0.01)。血小板越低,APACHEII 评分、SOFA 评分、器官功能障碍累及数目及Lac、PCT 越高,尤其在血小板低于50×109/L组。见表2。
2.3 早期PLT与器官功能障碍的相关性以器官功能障碍累及数目为因变量,以表PLT、Lac、PCT 为自变量,作多元线性回归,校正PLT 对器官功能障碍是否存在独立影响。结果显示PLT、Lac,差异有统计学意义(P<0.001),PLT、Lac 与器官功能障碍有关。见表3。
表2 不同水平PLT患者脓毒症相关评价指标Tab.2 Comparison of related Indexes of patients with different levels of PLT ±s

表2 不同水平PLT患者脓毒症相关评价指标Tab.2 Comparison of related Indexes of patients with different levels of PLT ±s
注:*表示和PLT(0~50×109/L)比较,P<0.05;#表示和PLT(51×109~100×109/L)比较,P<0.05
组别(PLT:109/L)APACHEⅡ评分SOFA器官功能障碍累及数目Lac(mmol/L)PCT(ng/L)PLT(0~50)(n=37)26.19±7.26 10.86±3.52 3.66±1.28 4.50±3.98 44.97±41.56 PLT(51~100)(n=29)21.33±7.27*7.90±3.37*2.13±1.16*2.49±1.72*34.85±38.75*PLT(>100)(n=63)15.28±5.69*#4.31±2.61*#1.07±1.06*#1.56±1.15*#21.05±29.12*#F 值33.010 53.758 57.595 17.240 5.515 P 值<0.001<0.001<0.001<0.001 0.005

表3 脓毒症并发器官功能障碍与各指标相关性Tab.3 Correlation between organ dysfunction and various indexes in sepsis
2.4 器官功能障碍累及数目对脓毒症死亡的预测价值以死亡和存活分为两个类别,以器官功能障碍累及数目为预测变量,绘制作ROC 曲线。结果显示曲下面积0.970,有显著预测价值(P<0.001),器官功能障碍累及数目预测脓毒症病死率最佳预测值3.5,敏感度0.900,特异度0.936。见图1。
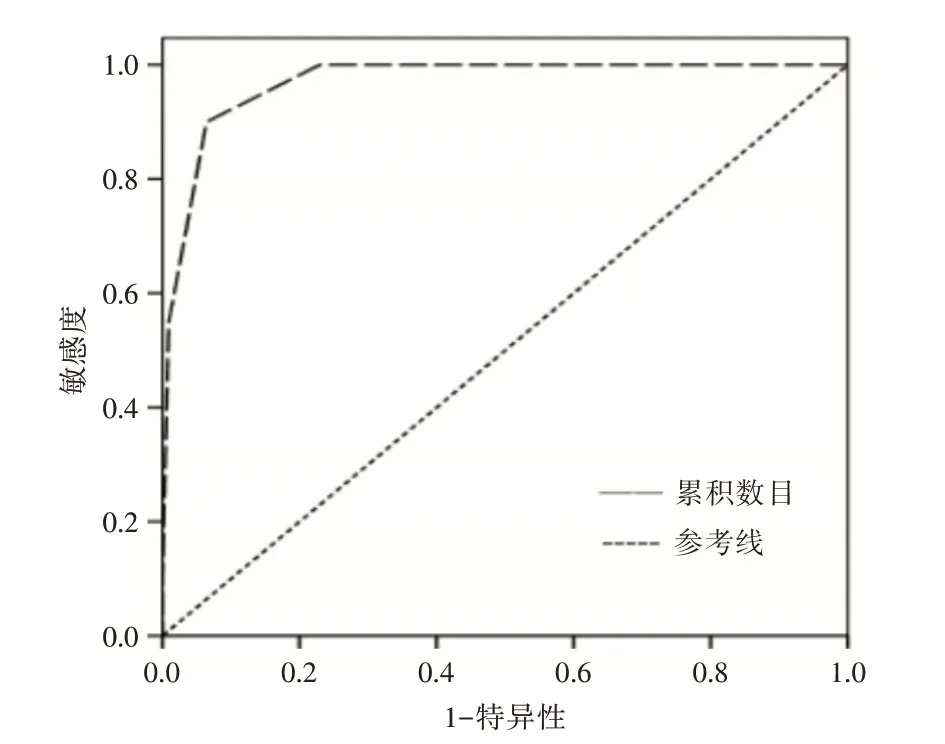
图1 器官功能损害累及数目预测脓毒症病死率的ROC曲线Fig.1 ROC Curve for predicting the morality rate of Sepsis by the number of involvement of Organ function damage
2.5 PLT对脓毒症器官功能障碍的预测值以累及数目≤3 记为0,>3 记为1,以PLT 水平为预测变量,绘制作ROC 曲线。结果显示曲下面积0.836,有显著预测价值(P<0.001),PLT 预测器官功能障碍累及数目>3 最佳预测值57.5×109/L,敏感度0.800,特异度0.837。见图2。

图2 PLT预测脓毒症器官功能障碍累及数目的ROC 曲线Fig2 PLT curve for predicting the number of organ dysfunction involvement in sepsis
2.6 不同水平PLT患者转归3组不同水平PLT病死率有A组(37例)(0~50×109/L),死亡13例,病死率35.1%,B组(29例)(50×109/L~100×109/L),死亡4例,病死率13.8%,C组(63例)(>100×109/L),死亡3例,病死率4.8%。3组不同水平PLT 病死率差异有统计学意义(P<0.05)。PLT 越低,病死率越高,尤其当PLT<50×109/L。
2.7 PLT对脓毒症死亡的预测价值以死亡和存活分为两个类别,以PLT 水平为预测变量,绘制作ROC 曲线。结果显示以PLT 为预测变量,曲下面积0.766,有显著预测价值(P<0.001),PLT 预测脓毒症病死率最佳预测值78.5×109/L,敏感度0.850,特异度0.725。见图3。
3 讨论
脓毒症是一种以免疫、内分泌和代谢反应失调为特征的复杂综合征,与全身性炎症反应相关,可导致器官功能障碍、休克和死亡,患病率高,病死率达1/4 甚至更多。早期识别及早期处理是提高脓毒症抢救成功率及改善预后的关键。目前筛查脓毒症诊断及判断其程度各种指标较为复杂,影响急诊救治,需要寻找一种廉价易得、且具有较高的敏感性和特异性的生物标记物[5]。
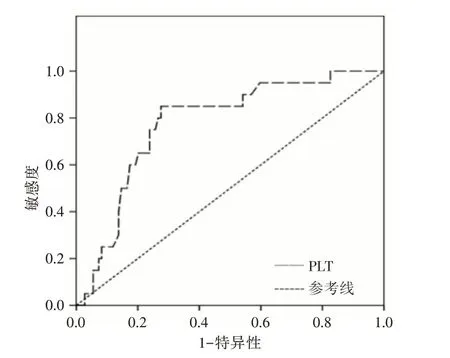
图3 PLT 预测脓毒症病死率的ROC 曲线Fig.3 ROC curve for prediction of sepsis mortality by PLT
脓毒症患者因PLT 消耗的增加和免疫系统引起的PLT 破坏导致重症患者PLT 减少。脓毒症治疗主要集中在大血管,近年来多关注于微血管和代谢功能障碍,PLT 参与免疫和内皮细胞的相互作用[6-7]、PLT和白细胞募集是脓毒症导致器官功能障碍的机制,脓毒症期间血小板-中性粒细胞聚集体(platelet-neutrophils cluster,PLC)的形成和细胞因子的产生失调,导致器官组织损伤。阻止微血管系统中PLC 形成能减轻器官组织损伤,目前无明显有效措施可以改善[8]。血小板参与微血管和线粒体功能障碍,PUSKARICH 等[9]研究在脓毒症早期,血小板线粒体功能在入院早期并与器官功能衰竭有关系,PLT 致器官功能障碍可能在发病机制中起重要作用。有研究表明PLC的数量减少与MOF的进展有关[10],虽然因果关系尚未得到证实,但它可能是血管中PLT 被消耗的一个间接标志。SOFA 评分是预测病死率、器官功能衰竭及预后的良好工具[10],而APACHEII 评分在预测脓毒症患者的住院病死率方面有较好的用途[11]。Lac是反映组织灌注及细胞缺氧的重要指标,是预测MODS 发生率和病死率的独立危险因素[12]。本研究根据国际Fry-MODS 诊断标准[13]对患者进行器官功能评估,并记录受损器官数目,其结果显示入院时不同水平PLT 水平组间APACHEⅡ评分和SOFA 评分、器官功能障碍累及数目、PCT、Lac 有明显差异,入院时PLT 越低,APACHEⅡ评分和SOFA评分越高,器官功能障碍累及数目越高,PCT、Lac越高,尤其在入院时PLT 低于50 × 109/L。进一步以器官功能障碍累及数目为因变量,表明入院时PLT和Lac是器官功能障碍存在的独立危险因素。
多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)是严重脓毒症的并发症,是重症监护病房的主要死亡原因。MODS的发展使ICU 脓毒症患者病死率增加了20倍。脓毒症患者中血小板可通过PLC 形成、免疫介导等导致多器官功能障碍,可累及呼吸、循环、血液、神经系统、肝、肾、胃肠等器官[14-17],随着器官功能障碍累及数目增多,病死率越高[18]。PLT 计数对脓毒症患者病情的预后具有一定的临床作用,但是否与PLT 介导多器官功能障碍未得到证实。有研究报道当器官功能障碍累及数目达3个以上,病死率>52%[19],本研究将死亡和存活分为两个类别,以器官功能障碍累及数目为预测变量,器官功能障碍累及数目预测脓毒症病死率最佳预测值为3.5,所以进一步以累及数目≤3 记为0,≥3 记为1,作为两个类别,以PLT 为预测变量,绘制ROC 分析PLT预测阈值为57.5×109/L。当入院时PLT低于时57.5×109/L时,可导致3个以上器官功能障碍,导致死亡,与死亡预测值相近,与文献报道相符,所以,PLT 早期下降可预测器官功能障碍,PLT 作为脓毒症预后不良指标。40 多年前首先证实了PLT 减少症和脓毒症之间的相关性。研究报道PLT 低于50×109/L是脓毒症患者的一个强烈的负面预后指标[4],是PLT 被活化和消耗的结果[20]。本研究结果显示,入院时不同水平PLT 水平间的死亡率随血小板下降增高,尤其当入院时PLT 低于50 × 109/L时病死率明显增高,以死亡和存活分为两个类别,以PLT 水平为预测变量,作ROC 分析得到PLT的预测阈值为78.5 × 109/L,与文献报道相符。所以,PLT 早期下降可预测脓毒症死亡。
综上所述,PLT 早期下降对预测脓毒症器官功能障碍、死亡具有重要价值,并进一步证实PLT 早期下降可预测器官功能障碍,PLT是器官功能障碍存在的独立危险因素,当脓毒症患者PLT 早期明显下降时,应密切监测器官功能障碍,防止器官功能衰竭。本研究为单一中心研究,数据量较少,仍需大量的研究进一步明确PLT 导致脓毒症器官功能障碍机制以及潜在的治疗靶点将有助于减低病死率。

