腹横肌平面阻滞复合七氟醚全麻对产妇及新生儿的影响
刘晓磊, 张奕文, 陈志强, 张伟山, 刘世乐, 邢祖民
(南方医科大学顺德医院(佛山市顺德区第一人民医院)麻醉科, 广东 佛山 528308)
伴随开放二胎政策, 高龄产妇、 妊娠合并子痫、 前置胎盘等各种重症产妇显著增加, 全身麻醉在剖宫产中的应用也日趋增多。 有研究表明, 全球的剖宫产率仍处在较高水平, 中国尤为明显[1]。 而选择合适的麻醉方法和麻醉药品对于减少产妇及新生儿的并发症尤为重要。 七氟醚现已广泛的应用于临床麻醉中, 因其血气分配系数低, 麻醉诱导、 术后苏醒迅速, 麻醉深度易于调整, 血流动力学十分稳定的优势, 且用于剖宫产时对新生儿Apgar评分无明显影响[2]。 随着近几年超声引导下腹横肌平面阻滞(transversus abdominis plane block, TAPB)的临床应用, 其不仅有较好的镇痛优势, 而且能明显减少静脉镇痛药的使用量[3]。 新生儿出生时的脐动脉血气分析是早期评估、 预测、 及时干预的重要依据。 本研究通过比较TAPB复合七氟醚全身麻醉与腰硬联合麻醉在剖宫产术中的应用, 观察对产妇血流动力学、 新生儿Apgar评分、 血气分析结果等的影响, 为产科的麻醉提供一个新思路。
1 资料和方法
1.1 一般资料
经南方医科大学顺德医院医学伦理委员会审批。 术前与产妇及家属签署知情同意书。 选取2017年1~6月我院单活胎足月妊娠的剖宫产产妇60例, ASA分级Ⅰ或Ⅱ级。 分为TAPB复合七氟醚全麻组(T组,n=30)和腰硬联合麻醉组(C组,n=30)。 其中T组因腰部不适要求行全麻者12例,不适合椎管内麻醉产妇5例, 余下13例为自愿实施全麻的产妇。 两组产妇均排除心、 肺功能等其他影响血流动力学的疾病、 药物过敏等。
1.2 麻醉方法
所有产妇均术前1 d宣教, 禁食10 h, 禁水4 h。 入室后C组鼻导管吸氧。 T组产妇面罩吸氧、 并在额头贴好Nacrotrend指数(NI)监测仪的电极。 两组均进行脉搏血氧饱和度(SpO2)、 心电图(ECG)、 无创血压(NIBP)监测等。 C组产妇实施腰硬联合麻醉, 于蛛网膜下腔注射0.5%盐酸罗哌卡因(耐乐品)15 mg, 控制麻醉平面在T6左右。 若发生低血压时, 使用适量的麻黄碱静脉注射。 T组则经超声辅助下使用0.5%利多卡因+0.4%罗哌卡因行双侧的TAPB(每侧20 mL)。 产科医生消毒的同时面罩吸入七氟醚(3%七氟醚+6 L/min氧气)全麻诱导, 待产妇NI监测的麻醉深度降至手术麻醉期(D期, 40-65为麻醉状态)时插入喉罩, 胎儿娩出后静脉注射10 μg舒芬太尼, 术中调节吸入1.5%~2%七氟醚至术毕。 手术结束前10 min连接患者自控静脉镇痛泵(1.5 μg/kg舒芬太尼+0.9%生理盐水共100 mL, 2 mL/h持续泵注)。
1.3 观察指标
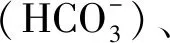
1.4 统计学处理
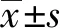
2 结果
2.1 两组产妇一般情况比较
两组产妇的年龄、 身高、 体质量、 BMI、 出血量、 手术时间等一般情况比较, 差异无统计学意义(P>0.05)。 C组产妇麻醉后因血压下降使用了麻黄碱16例, 出现恶心呕吐9例; T组出现轻度咽痛产妇 1例(表1)。
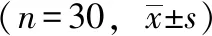
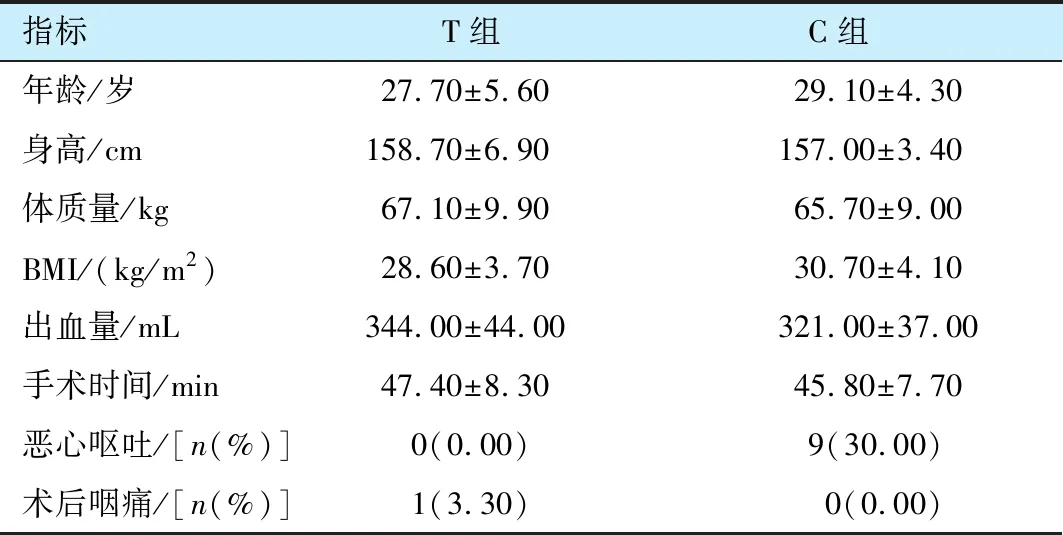
指标T组C组 年龄/岁27.70±5.60029.10±4.300身高/cm158.70±6.900157.00±3.400体质量/kg67.10±9.90065.70±9.000BMI/(kg/m2)28.60±3.70030.70±4.100出血量/mL344.00±44.00321.00±37.00手术时间/min47.40±8.30045.80±7.700恶心呕吐/[n(%)]0(0.00) 9(30.00) 术后咽痛/[n(%)]1(3.30) 0(0.00)
2.2 术中血流动力学监测结果
T组内比较MAP、 HR变化与T1时点差异无统计学意义(P>0.05); C组与组内T1时点比较, T2、 T3时点MAP下降、 HR升高, 差异有统计学意义(P<0.05)。 与C组相比, T组产妇T2时点HR低于C组, T2、 T3时点MAP高于C组, 差异有统计学意义(P<0.05, 表2)。
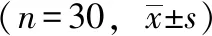
指标MAP/mmHgT组C组HR(次/min)T组C组T186.12±10.9187.24±9.2276.91±7.4276.83±7.94T283.43±10.02c71.43±3.91a73.72±10.51c88.22±10.01aT388.75±9.51c69.14±6.53a80.73±9.4182.23±11.15aT487.63±9.0488.52±11.0275.75±5.5177.23±5.24T580.32±4.1169.82±4.4269.82±4.4273.11±6.34
aP<0.05vsT1组;cP<0.05vsC组.
2.3 两组新生儿脐动脉血气分析结果比较
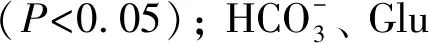

组别pH值PaO2PaCO2HCO-3GluT组7.33±0.27c33.50±6.91c42.24±4.24c21.26±1.763.92±0.37C组7.29±0.6721.89±7.9547.85±9.8722.34±1.283.93±0.44
cP<0.05vsC组.
2.4 两组新生儿Apgar评分比较
新生儿出生后Apgar评分比较, 差异无统计学意义(P>0.05, 表4)
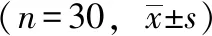

组别娩出即刻1 min5 min-10 min T组9.0±0.89.3±0.69.5±0.49.9±0.1C组9.2±0.59.4±0.59.6±0.59.9±0.1
3 讨论
虽然椎管内麻醉是剖宫产手术首选的麻醉方式, 但由于其实施时需特殊体位, 穿刺耗时, 且术中可能发生仰卧位低血压影响产妇及胎儿氧供等。 腰硬联合麻醉实施后, 产妇下肢的自主运动功能、 感觉功能等需要局麻药代谢完毕后才能完全恢复正常, 且由于长时间的仰卧位可能会压迫坐骨神经等导致肢体麻木、 局部的压痛等不适, 严重影响产妇的术后康复[4]。 对于剖宫产术前已经存在椎管内麻醉禁忌的产妇, 如腰椎间盘增生、 凝血功能异常、 脊柱畸形等, 选择适合的麻醉方式对产妇及新生儿就更加重要。
七氟醚作为临床常用的吸入麻醉药, 无色透明、 带香味且无刺激性, 清醒患者易于接受。 另外, 七氟醚血气分配系数低, 诱导、 苏醒迅速, 麻醉深度易于调整, 具有良好的血流动力学稳定性, 国内外多项研究表明, 术中吸入一定浓度的七氟醚对新生儿无明显影响[5]。 TAPB是将局部麻醉药注入腹横肌平面间隙, 以阻滞在其内的感觉神经[6]。 操作方便、 简单, 镇痛效果确切。 通过超声引导使用平面内技术直视下观察穿刺针走向和局麻药扩散情况, 更加准确的将局麻药注入腹横肌平面的神经筋膜层, 提高了TAPB的准确性和成功率, 更减少并发症的发生。 有研究[7]表明, 单独使用即可满足简单腹壁手术的要求, 如腹透管置入术。 还有研究[8-9]对于腹部手术如剖宫产、 结直肠癌手术等, 行TAPB有良好的镇痛作用, 能明显减少静脉镇痛药的需要量。 且TAPB后, 阻滞平面在T7-L1之间, 成功阻滞产科手术切口感觉神经支配范围[10]。 本研究术中还吸入了适量浓度的七氟醚进一步增加麻醉深度, 减弱术中的腹膜牵拉等不适。 本研究发现C组由于麻醉后出现仰卧位综合征、 交感神经抑制、 回心血量降低等, 需静注适量的麻黄碱纠正, 且产妇偶尔伴有恶心呕吐、 呛咳等不适, 严重时可影响手术操作。 而T组产妇未发生明显的血流动力学波动, 其血流动力学稳定性优于C组。
检测新生儿脐动脉血气分析是防治胎儿宫内缺氧和窒息的关键。 2006年的美国妇产科医师协会(ACOG)报告显示: 新生儿窒息发生率为2.5‰~7.3‰。 目前, 脐动脉血气分析是国际公认的评价新生儿缺血缺氧的“金标准”[11]。 其可准确反映新生儿体内氧合及酸碱情况, 临床中如婴儿pH值≤7.20视为有酸中毒表现[12]。 与以往研究[13-14]不同, 本研究通过检测新生儿脐动脉血气发现, T组的血气分析pH值、 PaO2高于C组, PaCO2低于C组(P<0.05)。 其原因可能有: (1)全麻能保持产妇良好的通气, 增加产妇及胎儿氧供, 且新生儿娩出前未使用其他静脉麻醉药; (2)产妇仰卧位低血压会影响胎儿血供, 而T组所有产妇均未发生明显低血压; (3)麻黄碱可使新生儿脐血pH值降低[15-16]。 本研究中C组因血压下降静脉应用了麻黄碱。 Apgar评分是新生儿出生后立即检查身体状况的标准评估方法, 本研究结果显示, 2组新生儿出生后的任一时刻的Apgar评分均无统计学意义。 因此, 对于新生儿来说, 2种麻醉方法均是安全的。
综上所述, TAPB联合七氟醚全身麻醉用于剖宫产手术可维持产妇血流动力学稳定, 且新生儿的脐动脉血气分析结果更优, 可安全应用于临床。

