维持性透析患者肠外营养药学会诊路径建立及实践*
李璐璐,杨香瑜,郭珩,张韶辉
(武汉市第一医院药学部,武汉 430022)
慢性肾脏病(chronic kidney disease,CKD)的患病率呈逐年上升趋势,全球一般人群的患病率已高达14.3%,我国横断面流行病学显示其发病率高达10.8%[1-2],已成为重要公共卫生问题。血液透析(hemodialysis,HD)、腹膜透析(peritoneal dialysis,PD)、肾移植是终末期肾病肾脏替代治疗的三大方式。维持性透析患者营养不良十分常见。研究表明其发生率为20%~70%[3-5],主要与透析患者能量蛋白质摄入的减少、毒素的蓄积、透析过程中营养成分的丢失、炎症反应、内分泌改变相关[5],严重影响其生活质量,增加患者并发症和病死率[6-7]。因此,规范的营养支持对透析患者至关重要。其中肠外营养(parenteral nutrition,PN)是透析患者胃肠功能严重障碍时为机体提供所需营养物质的重要方式,但临床对于肠外制剂的使用存在配比不合理、支持途径不适宜等问题。药学会诊是临床药学服务项目中最为重要的一环,面对临床日益增长的会诊需求,如何在现有药学会诊基础上拓展多专业的药学会诊方向,结合临床误区规范肠外制剂使用情况成为一项亟待解决的问题。笔者以透析患者肠外制剂的使用为切入点,建立了一整套药学会诊工作路径,通过规范化的药学会诊流程,促进多专科药学会诊能力的培养,提高临床药师药学服务能力。
1 现状调查
利用我院医院信息系统(Hospital Information System,HIS)导出2017年1—9月肾病内科肠外营养制剂消耗情况,使用SPSS 17.0版统计学软件随机抽取100份透析患者肠外营养病历,进行医嘱点评,计算肠外营养制剂医嘱合理率,合理率为33.0%,不合理率为67.0%,不合理情况分布见表1。
表1 2017年1—9月份透析患者肠外营养处方问题分布
Tab.1 Distribution of irrationality parenteral nutrition prescription for maintenance dialysis patients from January to September in 2017

不合理问题问题列举例数构成比/%无指征用药无营养风险患者给予营养支持、胃肠道有2828.0 功能患者仍首选肠外营养营养途径不适宜单瓶串输1616.0营养配比不适宜糖脂比不适宜、热氮比不适宜、电解质与微1414.0 量元素用量不适宜遴选药物不适宜氨基酸制剂品种遴选不当99.0
利用HIS导出2017年1—9月药学会诊数、多学科药学会诊数(两个及以上药学专业同时会诊数),并计算会诊意见接纳率,会诊意见接纳率(100%)=会诊意见完全接纳数/药学会诊总数×100%。其中营养相关药学会诊数14例,总体药学会诊总数342例,多学科药学会诊数17例,药学会诊接纳率92.4%。
2 维持性透析患者肠外营养药学会诊路径的建立
分析我院透析患者肠外制剂使用问题,主要体现在肠外营养制剂指征不明确、配比不适宜、营养方面药学会诊力度不够、药学会诊随访欠缺等。临床药师针对上述误区、难点问题进行相关文献检索和梳理总结,制定维持性透析患者肠外营养药学会诊路径(图1),并进一步细化肠外会诊处方路径和肠外会诊随访监护路径,使药学会诊工作流程化、具体化。

图1 维持性透析患者肠外营养会诊路径
Fig.1 Consultation pathway of parenteral nutrition for maintenance dialysis patients
2.1肠外营养制剂信息化建设 利用信息化手段,在医院内网发布肠内肠外营养制剂使用规范,将营养风险筛查表嵌入医院HIS系统,强制临床使用营养制剂时必须对患者进行营养风险筛查,减少肠外制剂的无指征用药情况。并利用信息化手段对消耗金额异常增长的肠外营养制剂品种给予诊断关联。通过促进合理化、控制不合理化两个层面对肠外制剂进行了信息化系统关联。
2.2透析患者肠外会诊处方路径 通过文献检索,将维持性透析患者肠外会诊处方路径具体化(图2)。临床药师进行肠外营养会诊工作时,首先对患者的一般情况、疾病情况予以评估,尤其注意患者是否有残余肾功能、是否存在容量负荷和近期体质量变化及透析方式、透析次数、透析时间长短。维持性的血液透析患者需记录脱水总量,腹膜透析患者需明确目前的超滤量。评估患者是否有鸡蛋、大豆、鱼、海鲜等过敏史。其次对患者进行营养风险筛查、胃肠功能评估,明确患者是否有使用肠外营养指征。

图2 维持性透析患者肠外会诊处方路径
Fig.2 Prescription pathway of parenteral nutrition for maintenance dialysis patients
根据患者情况计算肠外营养配方,透析患者营养素需求尤其注意以下几方面:①能量需求。维持性透析患者能量需求决定于活动量,欧洲肠外肠内营养学会(European Society for Parenteral and Enteral Nutrition,ESPEN)推荐血液透析患者能量为146.5 kJ·kg-1·d-1[8],(1 cal=4.186 J),美国肾脏病基金会(National Kidney Foundation,NKF)推荐<60岁的血液透析患者为146.5 kJ·kg-1·d-1,<60岁的腹膜透析患者为125.6 kJ·kg-1·d-1[9],使用含糖透析液时需考虑透析液提供的热量,欧洲最佳实践指南(European Best Practice Guideline,EBPG)-欧洲肾脏协会(European Renal Association,ERA)推荐血液透析患者为125.6~167.4 kJ·kg-1·d-1[10],结合上述文献,我院对透析患者肠外营养能量需求制定为125.6~146.5 kJ·kg-1·d-1。② 氨基酸供给。CKD未透析患者推荐限制蛋白质摄入,减少氮质代谢,而透析过程会导致氨基酸的丢失,一次血液透析过程丢失量可达到10~12 g[11],腹膜透析导致的丢失量更大,因此常规透析患者蛋白质摄入量相比非透析患者需适当增加,结合各学会意见,建议透析患者蛋白摄入量为5.0~5.9 kJ·kg-1·d-1[8-10]。维持性透析患者氨基酸代谢反常,以非必需氨基酸酪氨酸为例,在CKD患者中反而变成必需氨基酸,因此建议优选必需氨基酸制剂,蛋白质生物学价值应>50%。③维生素。透析过程更易出现水溶性维生素的丢失,如B族维生素、维生素C等,推荐剂量是常规肠外制剂推荐剂量的2倍,但维生素C不应超过250 mg·d-1[12],避免出现草酸盐增多。CKD患者维生素D活化障碍导致钙磷代谢异常,积极补充活性维生素D对改善CKD患者心血管钙化、心血管事件尤为重要,但需结合患者血钙、血磷水平个体化给予[13]。④电解质。磷推荐为800~1000 mg·d-1,避免诱发高磷血症。⑤微量元素。建议给予常规推荐剂量,但要注意透析过程易出现锌的丢失,与患者食欲改变及味觉、嗅觉障碍密切相关,ESPEN推荐锌15 mg·d-1可能获益。连续肾脏替代治疗对硒清除率高[14],推荐50~70 μg·d-1[8]。每日给予透析合并营养不良患者L-肉碱500 mg·d-1[15]可能获益,但是L-肉碱是否应该被作为一种必需物质还需要更多循证数据支持。依据上述推荐方案,结合患者透析种类、透析次数、透析时长和病情以及患者自身条件等多因素制定个体化的肠外营养方案。
2.3透析患者肠外会诊随访监护路径 书写会诊意见2~3 d后,专科药师对会诊情况进行随访,评估患者一般情况,如患者生命体征、出入量等,尤其透析患者体质量变化情况、小便情况、超滤量情况均需密切记录。评估患者胃肠道情况,当患者血流动力学及心肺功能稳定、肠道功能恢复后需积极考虑实施肠内营养。评估肠外营养相关并发症,如导管相关并发症、代谢性并发症[16-17]。结合上述情况,与临床沟通,必要时调整肠外营养方案。见图3。
3 药学会诊成效
开展药学会诊工作路径后,统计2018年1—9月肾病内科肠外制剂消耗情况,并随机抽取100份透析患者肠外营养病历,医嘱合理率提升至88.0%,相比2017年同期,上升幅度为166.7%。
统计2018年1—9月营养相关药学会诊数,具体结果见表2,与2017年同期时期进行对比,营养相关药学会诊数明显增加。多学科药学会诊数也显著增加,药学会诊接纳率由92.4%上升至97.9%。

图3 维持性透析患者肠外营养会诊随访监护路径
Fig.3 Pharmaceutical pathway of following-up and care for the consultation of parenteral nutrition for maintenance dialysis patients
表2 2018年1—9月与2017年同期药学会诊数据比较
Tab.2 Comparison of consultation data from January to September between 2018 and 2017
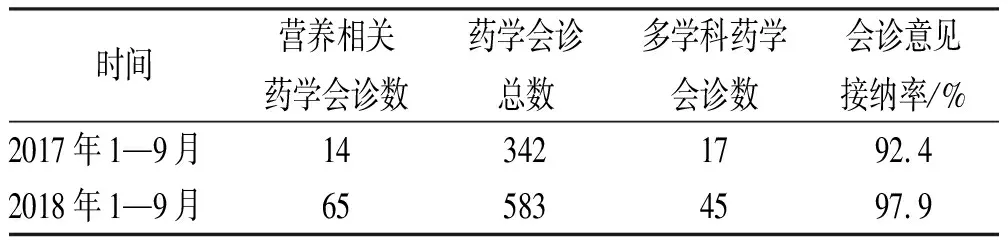
时间营养相关药学会诊数药学会诊总数多学科药学会诊数会诊意见接纳率/%2017年1—9月143421792.42018年1—9月655834597.9
建立透析患者肠外营养药学会诊工作路径后,结合信息化“促进合理”“管控不合理”双向举措,一方面促进透析患者营养会诊例数,另一方面使我院透析患者肠外营养制剂使用更加规范化。表2提示我院药学会诊数量大幅增加,尤其多学科药学会诊例数明显增加,营养联合抗感染、营养联合镇痛等多学科会诊方向促进独立药学服务向团队药学服务的高效率转化。透析患者肠外营养医嘱的合理率由33.0%增加至88.0%,无营养风险的患者常规给予肠外制剂、营养途径不适宜、肠外制剂配比不适宜等问题显著改善。
4 结束语
从上述透析患者肠外营养具体分析可见,一个完善的药学会诊需要涉及诸多的药学知识,通过建立药学会诊路径,采用闭环管理模式,将会诊处方路径、随访监护路径发现的工作及时分析总结,结合信息化建设持续改进,共同保证会诊工作的规范化、完整化以及会诊工作的质量均一性,也更加促进年轻药师会诊能力的提升,最终使整体药学会诊工作实现高质量、高效率,带动团队整体专业实践工作能力的提升。

