绒毛膜羊膜炎与阴道微生物菌群的临床相关性
陈丹玲 许林莉 梁海英 吴锦华
广东省妇幼保健院产科,广东广州 511400
绒毛膜羊膜炎是指病原微生物侵入到破裂的绒毛膜引发的非特异性感染性疾病[1]。由于本病起病隐匿,早期无明显临床症状,部分患者被确诊时已是感染晚期,错过治疗的最佳时机,从而严重的影响了母婴的生命健康[2]。而绒毛膜羊膜炎的病因尚未明确,可能与宫颈或阴道内的病原微生物上行性感染、血液性感染和直接感染(绒毛膜取样、羊水穿刺等其他胎儿检测)等因素有关[3-4],但目前临床中对于本方面的相关研究较少,因此,我院从绒毛膜羊膜炎与阴道微生物菌群的临床相关性进行分析,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取2017年3月~2019年3月于我院进行治疗的156例患者为研究对象,其中78例绒毛膜羊膜炎孕妇为感染组,78例无绒毛膜羊膜炎孕妇为非感染组。纳入标准:(1)感染组患者均符合《中华妇产科学》对绒毛膜羊膜炎的诊断标准[5]:患者体温>37.8℃,心率>100次/min,胎心基线>160次/min,白细胞计数>15×109/L,羊水具有刺鼻的臭味,满足以上3个条件即可诊断,若患者未出现上述症状则为非感染者;(2)单胎妊娠者;(3)孕周为30~40周;(4)入院前均未服用任何抗菌的药物。排除标准:(1)不符合纳入标准者;(2)患有妊娠合并症或并发症者。两组患者年龄、孕周、孕前BMI、产次等一般情况比较,差异无统计学意义(P>0.05)。见表1。本研究经医院相关伦理委员会批准,患者签署知情同意书。

表1 两组患者基线资料比较

表2 两组孕妇阴道感染情况比较[n(%)]
1.2 方法
1.2.1 阴道微生物菌群检测方法 全部孕妇在产检时,将涂抹润滑液的阴道窥探器置入阴道内,观察阴道分泌物的性状,然后医生用无菌棉拭子尽量收集阴道口内3~4cm处的阴道分泌物,将收集标本的棉拭子放入含有1mL Tris-HCl的无菌管里,加入溶菌酶,将混合液的浓度调到100μg/mL,37℃条件下振动30min,加入蛋白酶K,将混合液的浓度调到200μg/mL,56℃条件下反应3h,10000r/min离心15min,取上清液,进行细菌DNA的检测。
1.2.2 绒毛膜羊膜炎检测方法 胎盘胎膜检测取自阴道分娩或剖宫产分娩时,取距离胎膜破口5cm处2cm×2cm×2cm大小的胎膜组织,10%甲醛固定,石蜡包埋,进行病理切片后HE染色,电镜观察高倍视野下含有5个或5个以上的中性粒细胞浸润,同时患者伴有体温升高,心率加快、血常规中白细胞增加,即可诊断为绒毛膜羊膜炎。
1.3 观察指标
比较两组患者B族链球菌、阴道加德纳菌、类杆菌、大肠埃希菌、解脲支原体的阴道感染率。
1.4 统计学方法
全部数据均使用SPSS20.0进行处理,计数资料用率(%)表示,采用χ2检验;计量资料用(±s)表示,采用t检验。应用Logistic回归分析绒毛膜羊膜炎发生的的独立危险因素,及其比值比(Odds ratio, OR)和95%的置信区间。P<0.05为差异有统计学意义。
2 结果
2.1 两组孕妇阴道感染情况比较
感染组孕妇的阴道感染率明显高于非感染组,且感染组B族链球菌、类杆菌、阴道加德纳菌、大肠埃希菌、解脲支原体的感染率明显高于非感染组,差异有统计学意义(P<0.05),见表2。
2.2 绒毛膜羊膜炎发生的相关危险因素的单因素Logistic回归分析
单因素Logistic回归分析结果显示,解脲支原体(OR=3.700;P=0.028)、B族链球菌(OR=21.459;P=0.003)、类 杆 菌(OR=4.957;P=0.045)、阴 道加 德 纳 菌(OR=28.368;P=0.001)、大 肠 埃 希 菌(OR=6.239;P=0.020)为绒毛膜羊膜炎发生的危险因素,见表3。
2.3 绒毛膜羊膜炎发生的相关危险因素的多因素Logistic回归分析
多因素Logistic回归分析结果显示,B族链球菌(OR=8.85;P=0.049)、阴道加德纳菌(OR=17.162;P=0.008)、大肠埃希菌(OR=6.562;P=0.022)为绒毛膜羊膜炎发生的独立危险因素,见表4。
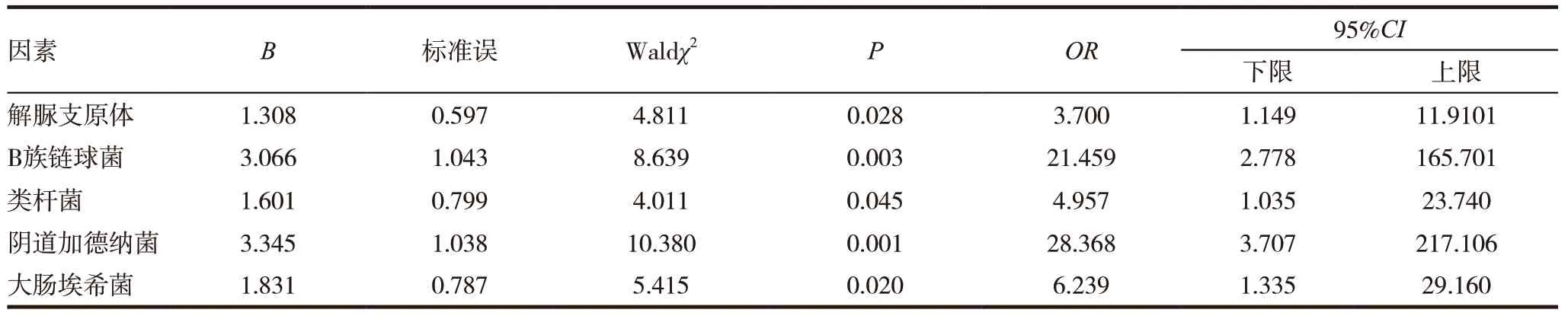
表3 绒毛膜羊膜炎的相关危险因素的单因素Logistic回归分析

表4 绒毛膜羊膜炎的相关危险因素的多因素Logistic回归分析
3 讨论
绒毛膜羊膜炎是妇产科常见的疾病[6],由于胎膜破裂后多种病源微生物上行性感染所致,其感染率随着胎膜破裂时间的延长而增高,常会引起早产、新生儿败血症和胎儿死亡等不良的母婴结局[7-8]。而由于本病早期临床症状不明显,难以发现,因此部分孕妇被诊断时已是感染晚期[9],延误了最佳治疗时机[10],从而严重威胁了母婴的生命安全,所以对于绒毛膜羊膜炎孕妇给予早期预防性治疗尤为重要,且受到了医护人员的广泛重视。因此,笔者从绒毛膜羊膜炎与阴道微生物菌群的临床相关性进行研究,为临床治疗本病提供理论指导。
本研究结果显示:感染组阴道感染率明显高于非感染组,说明绒毛羊膜炎与阴道微生物菌群存在相关性,分析原因为妊娠期间孕妇体内的激素改变,导致阴道内环境发生改变,正常情况下占优势的乳酸杆菌被抑制导致其他微生物出现异常增殖,从而诱发细菌性阴道病,而细菌性阴道病会增加上行性感染的风险,故阴道细菌感染率越高则绒毛膜羊膜炎发生风险越高[11];另外,由于妊娠期间母体的免疫功能下降,对于阴道、宫颈、胎盘、羊膜、绒毛膜等局部组织的屏障保护作用下降,对病原微生物的抵抗力降低,故为病原微生物感染提供了一个有利的条件[12]。因此,当病原微生物侵入到组织或黏膜后进行大量繁殖,并在宫颈或阴道穹隆处产生多种蛋白水解酶,降低了胎膜的脆性和强度,从而增加了孕妇绒毛膜羊膜炎发生的风险。
单因素Logistic回归模型分析结果显示:B族链球菌、阴道加德纳菌、类杆菌、大肠埃希菌、解脲支原体与绒毛膜羊膜炎的发生具有相关性,分析原因为,B族链球菌主要寄居于生殖道和泌尿道,对黏膜的吸附力和穿透力较强,对机体的损害较大。当B组链球菌感染阴道、宫颈等处时可进行大量繁殖,上行性感染胎膜,并通过该菌产生的多种蛋白水解酶和免疫细胞的吞噬作用侵蚀胎膜,引起胎膜的脆性增加、张力下降,从而导致胎膜破裂,使得细菌进入胎膜,诱导绒毛膜羊膜炎的发生[13-14]。本研究结果与路畅[15]等研究一致。阴道加德纳菌、类杆菌属于厌氧菌,可以产生阴道溶细胞素,抑制阴道的免疫屏障作用,并且可以通过CD59补体分子途径激活蛋白激酶,诱导阴道上皮细胞凋亡,从而为细菌的增殖提供了一个有利的环境,同时其能够紧密的吸附于阴道黏膜上皮表面,并于其表面产生致密的生物膜,对阴道上皮细胞具有较强的细胞毒作用,从而加快了细菌的增殖,导致细菌上行性感染进入羊膜腔,引起绒毛膜羊膜炎的发生。解脲支原体为女性生殖道的正常菌群,属于条件致病菌,当机体免疫功能下降时,其可分泌磷脂酶对机体产生破坏,并上行性感染胎膜,引起绒毛膜羊膜炎的发生;另外解脲支原体可促进机体内花生四烯酸转变成前列腺素,进而促进炎症反应,同时支原体感染后可激活免疫细胞发生免疫反应,加速胎膜损伤,从而引起绒毛膜羊膜炎的发生[16]。本研究结果与Romero等[17]的研究结果一致。大肠杆菌属于革兰阴性杆菌,感染后阴道和宫颈内产生大量的蛋白水解酶,水解胎膜细胞外基质,使得胎膜的张力下降,导致胎膜破裂,从而引起绒毛膜羊膜炎[18]。本研究结果与戴小波等[19]的研究结果一致。
多因素Logistic回归分析表明B族链球菌、阴道加德纳菌、大肠埃希菌是绒毛膜羊膜炎的独立危险因素,说明B族链球菌、阴道加德纳菌、大肠埃希菌一定程度上影响绒毛膜羊膜炎的发生。同时本研究样本数较少,不能保证所有的绒毛膜羊膜炎孕妇接受检查。本研究结果与黄丽娜等[20]的研究结果一致。
综上所述,绒毛膜羊膜炎与阴道微生物菌群具有临床相关性,且B族链球菌、阴道加德纳菌、大肠埃希菌是绒毛膜羊膜炎发生的独立危险因素。

