超声造影判定术前直肠癌T分期的临床应用价值
刘志红, 欧阳骏, 张 荣
刘志红, 浙江省德清县人民医院乾元内一科 浙江省湖州市 313200
欧阳骏, 浙江省德清县人民医院B超室 浙江省湖州市 313200
张荣, 浙江医院B超室 浙江省杭州市 310013
核心提要: 超声造影(contrast-enhanced ultrasonography,CEUS)能准确反映肿瘤组织的血流灌注状态及边界范围,因此运用CEUS判定术前直肠癌T分期状态, 有望为临床治疗提供参考.
0 引言
直肠癌是一种较为常见的消化道恶性肿瘤, 术前有效判定其浸润范围并准确分期, 对临床制定治疗策略有着重要临床意义[1].随着超声技术的不断发展, 超声造影(contrast-enhanced ultrasonography, CEUS)能有效反映目标病灶的微循环灌注状态, 目前已被广泛应用于各肿瘤研究领域[2].本研究采用CEUS判定术前直肠癌T分期,以期为直肠癌的个体化治疗提供有价值参考.
1 材料和方法
1.1 材料 选择2018-02/2019-12期间, 在浙江医院行手术切除治疗的66例直肠癌患者作为研究对象, 男41例, 女25例, 年龄36-71岁, 平均年龄53.52岁±11.43岁.所有患者均于术前1 d行经直肠常规超声检查以及CEUS检查,术后均获得病理结果, 其中8例为高分化腺癌, 36例为中分化腺癌, 17例为低分化腺癌, 5例为黏液腺癌.
1.2 方法 采用百胜 Mylab Twice彩色多普勒超声诊断仪, 配有腔内双平面宽频变频探头, 凸阵探头频率为3-9 MHz, 线阵探头频率为4-13 MHz, 配有CEUS功能, 机械指数设置为MI 0.06.超声造影剂采用Sono Vue (Bracco公司), 使用前按照说明书配备成混悬液备用.
检查前, 给患者清洁灌肠.检查时, 嘱患者取左侧卧位, 探头涂抹适量耦合剂后套上安全套, 置入直肠腔内,调整合适深度及切面使病灶清晰显示.首先行常规超声检查, 观察病灶位置、形态、大小、内部回声、边界、血供及浸润范围等情况, 记录常规超声T分期结果.启动CEUS模式, 以团注方式经肘部浅静脉推注超声造影剂2.0 mL, 尾随5 mL生理盐水冲管, 同步计时, 观察并存储CEUS全过程(时长150 s).记录病灶开始增强时间、增强特征以及CEUS T分期结果.
T分期判定以术后病理结果作为T分期“金标准”.按照Beynon等[3]的分期标准对直肠癌进行超声T分期:(1) T1期: 病灶局限于黏膜、黏膜下层内, 超声显示第2层高回声带连续性完整, 造影显示病灶为高增强, 固有肌层为低增强、无增强; (2)T2期: 病灶浸润固有肌层,超声显示第2层高回声带局部破坏, 肌层低回声带厚度增加, 第3层高回声带连续性完整, 造影显示病灶和其固有肌层全部或局部早期高增强, 晚期低增强; (3)T3期:病灶浸润全层, 累及肠周纤维脂肪组织, 超声显示第3层高回声带局部破坏, 见不规则低回声突出, 造影显示病灶和其肠壁全层早期高增强, 晚期低增强、无增强, 累及肠周组织; (4)T4期: 病灶浸润邻近脏器(阴道、宫颈、前列腺等) , 超声显示邻近脏器的正常高回声边界消失,与病灶无分界, 造影显示病灶呈高增强, 并延伸至邻近脏器.
统计学处理采用SPSS 20.0统计软件处理数据, 计数资料以(%)表示, 组间比较采用χ2检验.P<0.05认为差异有统计学意义.
2 结果
2.1 直肠癌CEUS特征 正常直肠壁CEUS表现为无增强、点状低增强, 开始增强时间晚于直肠癌病灶.直肠癌病灶开始增强时间为9-33 s, 平均18.79 s±5.36 s, 先于周围组织22.67 s±5.89 s呈不均匀环状、带状或团块状快速高增强.病灶的达峰时间为26.42 s±4.57 s,先于周围组织35.12 s±5.03 s.病灶的增强强度为24.52 dB±6.28 dB, 高于周围组织16.35 dB±4.57 dB(图1).
2.2 常规超声判定直肠癌T分期情况 常规超声判定直肠癌T分期结果与术后病理结果的总诊断符合率为72.73% (48/66), 各T分期的诊断符合率分别为T1:77.78% (7/9); T2: 66.67% (16/24); T3: 64.71% (11/17);T4: 87.50% (14/16)(表1).
2.3 CEUS判定直肠癌T分期情况 CEUS判定直肠癌T分期结果与术后病理结果的总诊断符合率为92.42%(61/66), 各T分期的诊断符合率分别为T1: 88.89%(8/9);T2: 91.67%(22/24); T3: 94.12%(16/17); T4: 93.75%(15/16)(表2).
2.4 CEUS与常规超声判定直肠癌T分期的诊断符合率比较 CEUS判定术前直肠癌T分期的总诊断符合率明显高于常规超声, 差异有统计学意义(χ2= 8.898,P= 0.003); CEUS判定直肠癌T2和T3期的诊断符合率明显高于常规超声, 差异有统计学意义(χ2= 4.547,P= 0.033;χ2= 4.497,P= 0.034); 两种检查对T1和T4期的诊断符合率比较无明显统计学差异(χ2= 0.400,P=0.527;χ2= 0.368,P= 0.544).
3 讨论
直肠癌T分期不同, 临床所采用的治疗方法不同[4].对于T1和T2期直肠癌, 临床可采用单纯手术切除治疗, 而对于T3和T4期直肠癌则需要先行术前新辅助放化疗, 再行手术切除, 以减少复发机率[5].因此, 准确判定术前直肠癌T分期有着重要临床意义.
经直肠常规超声检查具有操作简便, 无创、无辐射、重复性强等优点, 能清晰显示直肠壁各层结构以及病灶浸润范围, 在直肠癌的诊治领域中发挥着重要作用[6].本研究结果显示, 常规超声判定直肠癌T分期结果与术后病理结果的总诊断符合率为72.73%, 各T分期的诊断符合率分别为T1: 77.78%; T2: 66.67%; T3:64.71%; T4: 87.50%.提示经直肠常规超声检查有助于判定术前直肠癌T分期, 具有一定应用价值.这与以往Garcia-Aguilar等[7]的研究结果相一致.但经直肠常规超声检查具有一定局限性[8]: (1)由于声阻抗差异小, 经直肠常规超声检查难以准确辨别病灶与直肠壁肌层、周边纤维组织增生、炎性反应的界限; (2)放化疗后, 直肠壁可发生局部炎症、增厚、坏死、钙化等变化, 可影响其对病灶浸润范围的准确判断.
CEUS技术作为一种全新的超声新技术, 所采用的CEUS剂主要成分为六氟化硫微泡, 能有效通过毛细血管而不进入组织间隙, 是一种纯血池示踪剂[9].故能实时动态反映目标组织的微循环灌注状态.本研究结果中, 直肠癌病灶先于周围组织呈不均匀环状、带状或团块状快速高增强.提示直肠癌属于一种富血供消化道肿瘤.其增强特征与直肠癌发生发展过程中所生成的微小血管密切相关.直肠癌组织的新生微小血管往往具有管壁平滑肌缺如、动静脉瘘、无收缩舒张变化等病理特征, 致使流经肿瘤的血流速度较快, 故CEUS表现为早期瘤体先于周围组织快速增强[10].本研究结果显示, CEUS判定术前直肠癌T分期的总诊断符合率(92.42%)明显高于常规超声的总诊断符合率(72.73%)(P<0.05).提示CEUS能有效判定术前直肠癌T分期, 其诊断能力明显优于常规超声, 具有较高临床应用价值.原因可能是: 一方面CEUS能敏感反映直肠癌病灶的微血管分布状态,因此较常规超声更能清晰显示直肠癌病灶的边界及其浸润范围; 另一方面CEUS时正常直肠壁呈无增强、点状低增强, 且开始增强时间晚于直肠癌.而直肠癌早期呈不均匀高增强, 两者差异有助于直肠癌病灶浸润范围的准确辨认, 有利于直肠癌T分期的准确判定.本研究结果中, CEUS判定直肠癌T2和T3期的诊断符合率明显高于常规超声(P<0.05), 而两种检查对T1和T4期的诊断符合率比较无明显统计学差异(P>0.05).说明CEUS在判定术前直肠癌T分期中具有较高的可靠性, 且其对直肠癌T2和T3期的诊断能力明显优于常规超声.CEUS增强范围客观反映了直肠癌病灶的微血管分布范围, 依据病灶增强范围与正常肠壁各层次间的关系, 能够准确进行T分期, 有利于直肠癌T分期准确性的提高.值得指出的是: 本研究的误诊病例主要在T2与T3期, 考虑原因可能与超声的声学特性有关, 声阻抗差异较小时, 超声难以精确区别病灶和肠壁、周围炎性反应、纤维组织增生的界限.
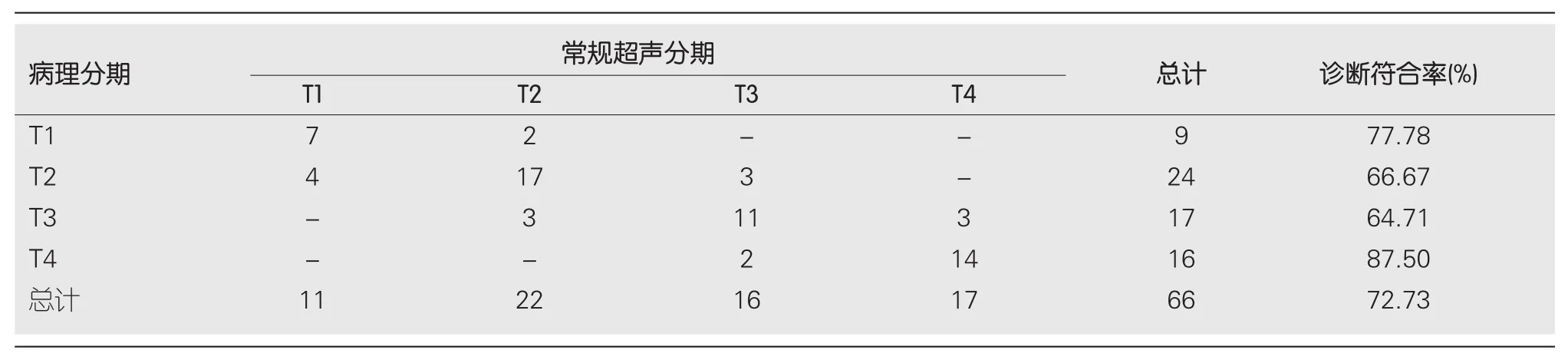
表1 常规超声T分期与术后病理结果情况(例)
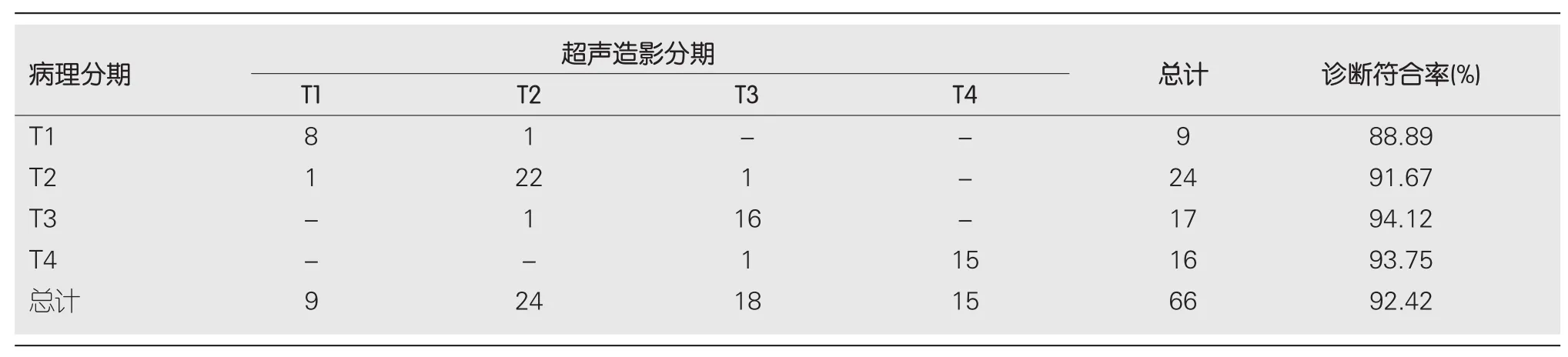
表2 超声造影T分期与术后病理结果情况(例)
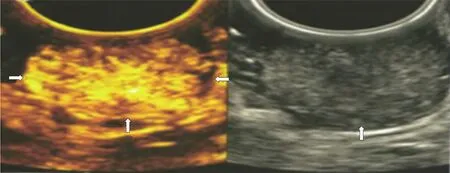
图1 直肠癌超声造影.病灶先于周围组织呈不均匀团块状高增强(左侧为超声造影图像; 右侧为常规超声图像).
综上所述, CEUS能实时动态反映直肠癌的微循环灌注状态, 能清晰显示病灶浸润范围, 提高病灶边界精确度, 从而准确判定术前直肠癌T分期, 具有较高临床应用价值.
文章亮点
实验背景
术前准确评估直肠癌T分期状态, 有助于指导临床治疗.
实验动机
运用超声造影(contrast-enhanced ultrasonography, CEUS)观察直肠癌的血流灌注状态及浸润范围, 精确显示病灶边界, 以期准确判定术前直肠癌T分期.
实验目标
本篇论文研究的主要目标是探讨CEUS在判定术前直肠癌T分期中的应用价值.结果显示CEUS能有效评估术前直肠癌T分期状态, 提高T分期判定的准确度.
实验方法
本篇论文为了达到目标采用了CEUS评估术前直肠癌T分期.CEUS能客观反映直肠癌的微血管分布范围与肠壁各层次间的关系, 有利于直肠癌T分期的准确判定.
实验结果
本篇论文研究达到了实验目标, 研究结果显示CEUS判定术前直肠癌T分期的总诊断符合率明显高于常规超声.本研究结果说明CEUS能准确判定术前直肠癌T分期, 有利于T分期准确性的提高.
实验结论
超声造影可准确反映直肠癌的浸润范围, 从而精确判定直肠癌T分期.通过超声造影清晰显示直肠癌的边界及浸润范围, 从而提高直肠癌T分期判定的准确性.超声造影可反映直肠癌的血流灌注范围, 清晰显示其病灶边界, 能有效判定术前直肠癌T分期, 其诊断能力优于常规超声.其中超声造影判定直肠癌T2和T3期的诊断符合率明显高于常规超声, 具有较高临床应用价值, 为临床评估术前直肠癌T分期提供一种全新的影像学方法.
展望前景
直肠癌病灶容易受邻近肠道气体干扰而影响观察结果.未来研究的方向为超声造影在直肠癌疗效评估中的应用价值, 最佳方法是运用动态三维超声造影评估直肠癌的T分期状态.

