血栓弹力图监测产科出血性疾病产妇剖宫产围术期凝血功能应用
冉 颜 白 华 陈 放
中国医科大学人民医院(沈阳,110016)
研究指出[1],子痫前期、前置胎盘、胎盘植入等产科出血性疾病均有极高风险引发剖宫产围术期大出血,严重者可导致弥散性血管内凝血(DIC)。近年产科治疗技术发展,使合并出血性疾病产妇死亡率控制在极低水平,但仍有7%~12%合并出血性疾病高危产妇因大出血导致子宫切除[2]。血栓弹力图(TEG)可动态、持续监测血液凝固和溶解过程,全面客观反映血小板功能变化、凝血因子活性及纤维蛋白溶解过程[3]。在产科术中止血、静脉血栓栓塞性疾病(VTE)及防控DIC有积极作用[4]。但关于产科合并出血性疾病产妇剖宫产围术期凝血功能的监测研究却少有报道。故本研究收集合并出血性疾病产妇资料,探析剖宫产围术期辅以TEG产妇围术期凝血功能指标变化,评估凝血状态,为后续治疗方案的制定提供参考。
1 资料与方法
1.1 资料
回顾性收集本院2017年4月-2019年3月合并出血性疾病(子痫前期、前置胎盘、胎盘植入等)产妇55例临床资料,均检查确诊符合《妇产科学》(第9版)制定的子痫前期、前置胎盘、肥胖症诊断标准,子痫前期26例,前置胎盘9例,妊娠合并肥胖症20例;择期开展剖宫产手术为观察组;另选取同期剖宫产正常产妇60例为对照组。本研究经本院伦理委员会审批。
1.2 纳入及排除标准
纳入标准:①择期剖宫产手术者;②单胎妊娠;③近期(术前1个月内)未使用阿司匹林、抗血小板、抗凝药物;④美国麻醉医师学会(ASA)分级Ⅰ~Ⅱ级;⑤签署知情同意书,医院医学理论委员会讨论同意。排除标准:①心肝肾功能不全;②血液系统疾病;③严重感染;④凝血功能异常者;⑤抗凝药物史;⑥ASA分级Ⅲ~Ⅳ级。
1.3 观察方法
所有产妇均择期开展剖宫产手术,行腰硬联合麻醉,选用0.5%盐酸布比卡因穿刺L3~L4局麻,并选择盐酸布比卡因1.3ml与脑脊液配伍稀释至3ml,推注16s/ml。评估麻醉平面,当产妇麻醉低于T10,可增用利多卡因2%维持麻醉。加强术中生命体征监测。于剖宫产术前、术后24h监测纤维蛋白原(FIB)、凝血酶原时间(PT)、凝血时间(TT)、部分凝血活酶时间(APTT)等。采用西芬斯CFMS(北京乐普科技)CFMSLEPU-8800血栓弹力图仪监测凝血反应时间(R值)、血凝块形成时间(K值)、凝固角(α角)、最大血凝块强度(MA)及凝血综合指数(CI)。
1.4 统计学方法
采用SPSS 19.0软件进行χ2及t检验,P<0.05差异有统计学意义。
2 结果
2.1 两组临床资料比较
两组基础资料比较无差异(P>0.05),见表1。
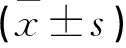
表1 两组临床资料比较
2.2 两组剖宫产围术期凝血参数比较
术后24h,两组PT、APTT与术前比较均降低(P<0.05),但FIB、TT与术前比较无差异(P>0.05),PT、TT、APTT、FIB两组术前术后比较无差异(P>0.05)。见表2。

表2 两组剖宫产围术期不同时期凝血参数比较
2.3 两组剖宫产围术期TEG参数比较
术后24h, 两组R值、K值均高于术前,CI低于术前(P<0.05),24h R值、K值、MA两组与术前比较无差异(P>0.05),但观察组术前、术后24h α角、CI均低于对照组(P<0.05)。见表3。
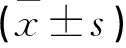
表3 两组剖宫产围术期不同时期TEG参数比较
2.4 观察组产妇剖宫产术后归转
观察组55例产妇术中发生大出血(出血量≥1000ml)12例,产后出血(出血量≥1000ml)9例,其中4例为严重产后出血(出血量≥1500ml),出血量(1976.85±714.62)ml。2例子宫切除(其中1例为术中出血难以控制切除子宫,1例术后严重大出血动脉球囊阻断术效果不佳转行子宫切除)。29例经TEG检测提示指导输血,血浆输注(1573.68±573.22)ml,晶体液(1698.58±493.36)ml,悬浮红细胞输注(6.37±2.12)U,胶体液(1933.52±672.18)ml,未输入血小板。未发生产妇死亡及新生儿死亡。29例采取血液输注后,R值、K值、PT、APTT均明显降低,α角、CI升高,MA无变化,患者输血后凝血功能明显改善。

表4 TEG指导血液输注前后凝血功能指标比较
3 讨论
研究发现[5-6],产妇因产科出血性疾病及肥胖因素影响,孕晚期存在诸多病理改变,如凝血状态改变及血栓前状态(PTS)潜在转变等特征[7]。梁骑等[8]研究,妊娠过程中微血管内纤溶系统变化影响,即发生持续性轻微的凝血活动变化。常规凝血功能检测以PT、TT、APTT、FIB等指标为主,但受凝血机制阶段性特征局限,常规检测仅局限于凝血过程的前端状态,即血凝块级联反应某一部分的相关指标作定量评价,缺乏对血栓形成的整体变化观察,无血细胞功能测定,易受凝血物质的定量数据影响而误判或偏差[9-10]。尤其对合并产科出血性疾病产妇,因出血性疾病基础病理机制影响,可造成机体动脉痉挛,诱导凝血功能转变,且这类转变亦伴随血小板消耗,进而导致产妇高凝血期与消化性低凝血期现象[11]。因此产妇剖宫产前常规凝血检测,因高凝与消耗性低凝相互影响,导致PT、TT、APTT、FIB等变动不大影响临床判断。TEG则能够连续、全程、快速监测血液凝血全貌变化,尤其在产妇剖宫产围术期凝血状态评估意义重大。
本研究发现,无论是合并出血性疾病产妇或正常剖宫产产妇术后24h PT、APTT均明显降低,证实产妇剖宫产围术期已存在凝血功能改变,但观察组与对照组PT、TT、APTT、FIB同期比较并未见差异,可能与常规凝血检测仅能体现产妇凝血单一阶段变化,由于凝血机制属持续性、多阶段动态变化过程,故常规凝血监测缺乏总体凝血状态评估,导致动态监测缺失。朱洁等[12]研究,产妇合并出血性疾病可导致机体高凝与低凝病理并存,进而引发高凝与消耗性低凝抵消现象,故在围术期常规检测指标并无表现出差异性。
TEG是基于细胞学机制通过物理学技术进行血液凝固、溶解的全程做动态描记模拟,可全面分析产妇微量全血中凝血因子、血小板、纤溶系统、纤维蛋白原与其他细胞成分发生的相互作用[13],为临床提供完善的凝血过程数据及凝血概况。易宗平等[14]研究,TEG与常规凝血功能监测方式相比更具敏感性,尤其在危急重症救治中可准确判断患者凝血状态是高凝、低凝或是纤溶亢进阶段。本研究结果发现,两组产妇术后24h R值、K值均明显升高,CI明显降低,且合并出血性疾病产妇术前、术后24h α角、CI与正常产妇差异明显。该结果与魏江等[15]研究相符,提示伴出血性疾病产妇凝血功能异常,产妇围术期整体凝血状态有不同程度低凝,说明出血性疾病产妇剖宫产围术期并发出血风险较高。
研究指出[16],产科大出血因出血迅猛,且过量消耗凝血因子,造成止血难度提高。虽说临床止血方式多样,但本研究中合并出血性疾病产妇剖宫产围术期大出血风险仍旧较高,且2例因大出血控制不良转而切除子宫,但未见母婴死亡。因此对伴高危出血因素产妇开展TEG监测,基于TEG指标R值延长(>7min)可补充血浆,α角<45°可补充Fig,MA不足54mm可输注血小板。胡贵锋等[17]研究,TEG剖宫产围术期监测可准确测定凝血因子实时变化,降低大出血风险,减少子宫切除风险。本研究中29例采取血液输注后,R值、K值、PT、APTT均明显降低,α角、CI升高,MA无变化,表明患者输血后凝血功能明显改善,体现机体凝血功能障碍代偿机制激活,及时纠正患者凝血障碍。
综上,与常规凝血指标评判而言,TEG对出血性疾病产妇剖宫产围术期凝血功能监测更具优势,可准确评估产妇凝血概况,并结合数据分析低凝原因,利于早期干预,避免凝血异常而影响产妇预后。

