血液透析应用钝针扣眼法穿刺动静脉内瘘的效果评价
吴熹,黎建青,李惠勤,樊桂娟,黄允
(广西医科大学第七附属医院,广西梧州市工人医院 护理部,广西)
0 引言
血液透析(HD)是终末期肾病的一种有效替代疗法,我国血液透析患病率不断增加,从2011年的174每百万人口增长到2014年的248每百万人口[1]。随着糖尿病、高血压及老年患者、疑难内瘘患者逐年增多,对护士操作提出更高的穿刺要求[2],动静脉内瘘是血液透析常用的血管通路,内瘘穿刺方法有绳梯法、扣眼法和区域法,但反复穿刺会出现相关并发症,且发生率与穿刺方式有关[3-4]。扣眼法临床上使用一次性金属锐钢针16G进行扣眼穿刺法,锐针反复穿刺会使内瘘血管狭窄致血流量不足、渗血、假性动脉瘤等并发症的发生[5]本研究尝试使用钝针扣眼法穿刺,取得较好的临床效果。现报道如下。
1 对象与方法
1.1 一般资料
选取2017年1月至2018年7月在广西医科大学第七附属医院血液透析患者作为研究对象。纳入标准:每周血液透析治疗2~3次,每次4h;透析时间超过6个月;无出血倾向及凝血障碍;排除标准:合并有严重器质性疾病、感染和精神疾病者;内瘘皮肤皮疹疤痕;内瘘穿刺部位疼痛。最终纳入患者70例,以随机数字表分为对照组和观察组各35例。对照组,男21例,女14例;年龄45~70岁,平均(56.36±7.36)岁;糖尿病肾病13例,高血压肾病12例,多囊肾3例,梗阻性肾病7例。观察组,男19例,女16例;年龄48~68岁,平均(57.02±8.24)岁;糖尿病肾病11例,高血压肾病14例,多囊肾5例,梗阻性肾病5例;两组患者在年龄、性别、原发病、血管条件等方面比较,无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 观察组
首先血液透析室成立血管维护专科护理小组,护士长或专科护士为组长,制定钝针扣眼穿刺法操作流程,对操作要点及注意事项进行培训,组长对护士进行考核。每次操作均由血管维护专科护理小组的护士完成.用钝针扣眼穿刺法穿刺70个针眼共1680次(毎例患者每周透析3次,每次穿刺两个针眼,观察8周,共48个针眼)。用16G锐针进行内瘘穿刺,采用同一角度、同一穿刺点、同一深度的“三同”原则穿刺8~12次,使隧道形成[4]。皮下隧道形成后改用钝针穿刺,穿刺前戴无菌手套,使用0.2%安尔碘消毒穿刺部位,用无菌镊子将穿刺点血痂清除干净,再次消毒静脉穿刺点皮肤2遍,用16G钝针进行穿刺按三点固定法进针(消毒10秒钟后方能进针),右手拇指和食指捏在穿刺针针翼尾部,左手拇指和中指绷紧穿刺点远端的皮肤。穿刺针斜面朝上与皮肤成25度角进针,转动针翼,寻找血管隧道,见到回血确认进入血管后,放低角度,平行将针体送入血管。穿刺针针翼(第一条横固定针翼,第二条交叉固定针翼)穿刺点处用创可贴覆盖。同法穿刺“动脉”。
1.2.2 对照组
用锐针扣眼法穿刺个针眼共1680次(毎例患者每周透析3次,每次穿刺两个针眼,观察8周,共48个针眼)。16G锐针进行穿刺,锐针扣眼法穿刺与钝针穿刺方法相同,穿刺时沿着原隧道穿刺点进针,进针速度要慢,轻轻进针。
1.3 观察指标
比较两组患者穿刺成功率、穿刺疼痛评分、扣眼穿刺点渗血、感染总发生发生率、动静脉内瘘并发症(血栓、血管瘤、血管狭窄)的发生率及患者对穿刺的满意度。
1.3.1 疼痛评估方法
采用《疼痛程度数字评估量表》[6]将疼痛程度用0~10个数字依次表示,0表示无疼痛,10表示能够想象的最剧烈疼痛。
1.3.2 内瘘穿刺点感染[7]
指穿刺点或穿刺点周围皮肤出现红、肿、痛或者脓性分泌物。
1.3.3 患者穿刺满意度评价由患者自行勾选穿刺满意度调查问卷选项,其中非常满意+满意计为总满意例数,并计算百分比。
1.4 统计方法
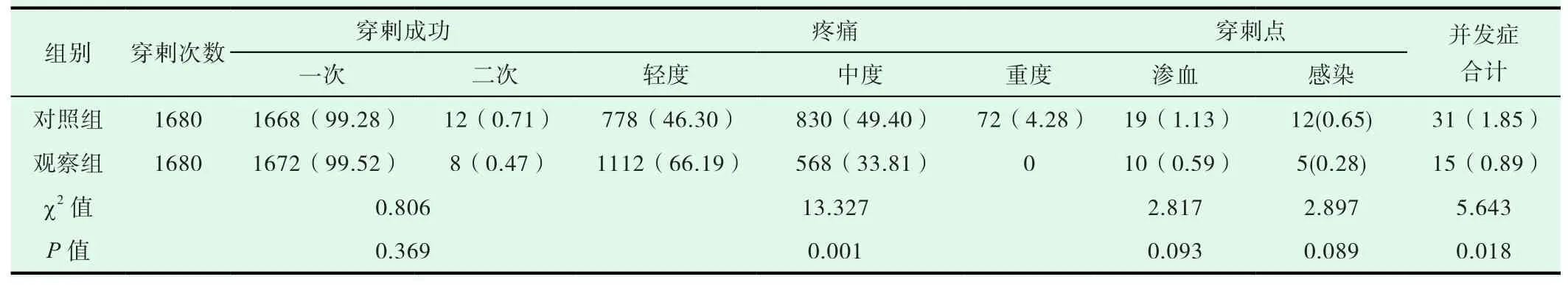
表1 两组患者穿刺情况比较(n,%)
2 结果
2.1 两组患者穿刺情况比较
两组患者分别穿刺1680次,两组穿刺成功率比较差异无统计学意义(P>0.05);观察组疼痛程度轻于对照组(P<0.01);观察组穿刺点渗血、感染总发生率低于对照组比较差异有统计学意义(P<0.01),见表 1。
2.2 两组患者并发症率比较
对照组出现内瘘血栓4例,血管瘤3例,血管狭窄4例,并发症总发生率31.43%;观察组出现内瘘血栓1例,血管瘤1例,血管狭窄1例,并发症发生率8.57%;观察组血栓、血管瘤、血管狭窄等动静脉内瘘并发症低于对照组,χ2=5.714,P=0.017。

表3 两组动静脉内瘘并发症发生比较(n,%)
2.3 两组穿刺满意度比较
观察组穿刺满意度92.31%,高于对照组的73.85%,差异有统计学意义(χ2=9.25,P<0.05)。
3 讨论
3.1 钝针扣眼法穿刺动静脉内瘘可降低穿刺疼痛感减少穿刺点渗血发生率
动静脉内瘘扣眼穿刺法每次穿刺部位、方向、角度几乎一样,久而久之在穿刺点、皮下及血管间形成一条固定的通道。窦道口的血痂即为下次穿刺时的穿刺点。该方法选择好穿刺点可进行反复穿刺,固定穿刺部位,具有易于穿刺,且穿刺点局限,但在临床上穿刺的护士手法各有不同,采用锐针难以完全三同穿刺要求。而且在使用锐针穿刺时针头锋利,穿刺时血管壁容易割成的创面较大;对血管组织损伤大,隧道割伤严重,使穿刺部位渗血。而钝针扣眼法需先建立内瘘隧道,再用钝针穿刺,钝针法则是顺着隧道慢慢捻转将针送入血管,圆弧形的针头不会对隧道形成切割和破坏,能够将内瘘血管瘤的发生概率降到最低,最大程度地保护了血管内腔空间。陈秀芬[7]报道内瘘引起的穿刺疼痛是影响血液透析患者选择动静脉瘘作为血管通路的原因之一。钝性扣眼穿刺在临床上应用能缓解疼痛和患者舒适度提供有利基础。按压止血时间相对较短,且穿刺部位渗血的发生率较低,患者穿刺疼痛严重程度较轻,本研究证明了该结果,本组中观察组疼痛程度轻于
3.2 钝针扣眼法穿刺动静脉内瘘有效预防血液透析并发症发生
近年来有学者提出内瘘血栓形成或内瘘血管狭窄与内瘘的使用时机、穿刺方法及穿刺技术、血液透析后拔针方法有关,但随着扣眼穿刺时间的延长,大量文献报道,感染和增生成为扣眼穿刺持续进行下去的障碍[8]而血栓形成在血管通路失去功能的原因中占了 90%[9],其 90%以上由静脉流出道狭窄所引起,其发生与患者血管功能及维护等因素有关,所以内瘘血管的维护十分重要,掌握内瘘的使用时机和护士正确的穿刺方法及穿刺时执行无菌操作,发现内瘘感染时及时报告医生并及时使用抗生素。钝针扣眼穿刺对进针点、角度及深度进行严格控制,避免了血管多次损伤的发生,与传统的轮换穿刺部位有本质的不同,从而大大降低了内瘘并发症的发生率。研究中观察组患者血管瘤、血管狭窄的发生率明显低于对照组,差异有统计学意义(P<0.05)。血栓形成少于对照组,钝针扣眼穿刺对进针点、角度及深度进行严格控制,避免了血管多次损伤的发生,与传统的锐针扣眼穿刺有本质的不同,从而大大降低了内瘘并发症的发生率。
总之,钝针穿刺比锐针穿刺方法效果好,可以减轻穿刺期间产生的疼痛,降低并发症发生率,包括内瘘闭塞或狭窄、形成血栓等,值得临床推广应用。

