胸部高分辨CT 在新型冠状病毒肺炎诊断中的价值探讨
黄明,雷武刚,梅海英,曹娇娥,吴钢飞
(江西省丰城市人民医院放射科,丰城331100)
2019 年12 月起,湖北武汉发现了多名不明原因肺炎患者,2020 年1 月7 日21 时, 经过专家小组初步评估,病原体是一种新型冠状病毒,世界卫生组织临时命名2019-nCoV。 2019-nCoV 传染性强, 截至2020 年2 月21 日20 点我国累计确诊75571 例新型冠状病毒肺炎,死亡2239 人。核酸检测和病毒基因测序仍是诊断新型冠状病毒肺炎(COVID-19)的金标准,但由于各种原因,当前核酸检测的阳性率大概在30%-50%之间。 高分辨CT作为新型冠状病毒肺炎筛查手段的重要补充,临床价值尚不清晰。 本研究选取本院经核酸检测阳性的50 例确诊新型冠状病毒肺炎患者,回顾性分析其临床及影像资料, 以提高对新型冠状病毒肺炎影像特征的认知。
1 资料与方法
1.1 临床资料 选取我院2020 年1 月27 日-2 月17 日收治的50 例经高分辨CT 筛查、 核酸检测阳性的新型冠状病毒肺炎(COVID-19)确诊患者,男20 例,女30 例,年龄7-80 岁,平均年龄44.6 岁。
1.2 影像学检查方法 采用美国GE 公司64 排CT及联影16 排螺旋CT 扫描。 患者取仰卧位,管电压120KV, 管电流220mA, 层厚≤1mm, 层间距≤1mm,螺距为1.5,扫描范围:胸廓入口处至双肾上腺水平,高分辨算法重建,多方位、多角度观察,详细评估病变部位、范围、形态及密度状况。
1.3 影像分析方法 影像检查资料由一名具有5年以上主治资格的心胸亚专业影像医师阅片,一名主任医师审核,评估病变的部位、分布、形态及密度特点,纵隔淋巴结及胸腔积液情况。
2 结果
2.1 病变的部位及分布 病灶位于两肺下叶且多以胸膜下分布为主(图1,图2,图3)。50 例确诊病人中,右肺上叶分布者29 例(58%),右肺中叶分布28 例(56%),右肺下叶分布38 例(76%),左肺上叶分布26 例(52%),左肺下叶分布36 例(72%),两肺下叶分布29 例 (58%), 仅累计右肺者6 例(12%,),单累计左肺者3 例(6%),胸膜下分布者46 例(92%)(表1)。
2.2 病变的形态和密度 新型冠状病毒肺炎病灶多呈斑片状磨玻璃密度影 (42 例84%)(图1,图2),部分病灶可伴实变(14 例28%)(图2),少数呈结节样伴“晕征”(12 例24%)(表2)。
2.3 纵隔淋巴结及胸水 50 例COVID-19 患者的影像表现中均未见纵隔淋巴结肿大及胸腔积液。
3 讨论
新型冠状病毒肺炎是2019 年12 月首先发生在我国湖北省武汉市的新型传染病,病原学检测为一种新型冠状病毒引起,世卫组织(WHO)最初将其命名为2019-nCoV。 2020 年2 月11 日,世卫组织正式将2019-nCoV 感染引起的疾病命名为COVID-19,同日,国际病毒分类委员会冠状病毒小组(CSG)将2019-nCoV 命名为即“SARS-CoV-2”。

表1 50 例COVID-19 患者肺内病变分布情况

表2 50 例COVID-19 患者肺内病灶影像表现情况

图1 女,51 岁,武汉返乡人员,咳嗽4d,发热2d,HRCT 示两肺胸膜下多发斑片状磨玻璃密度影,其内血管增粗、小叶内间质增厚
新型冠状病毒属于β 属冠状病毒, 为单股正链RNA 病毒,有包膜,传染性强。 目前的流行病学显示,SARS-CoV-2 潜伏期为1-14d, 多为3-7d,临床以发热、乏力、干咳为主,少数伴有鼻塞、流涕、咽痛和腹泻等症状;血常规显示发病早期白细胞总数正常或减少, 或淋巴淋巴结计数进行性减少,降钙素原正常。 目前COVID-19 的传染源主要是COVID-19 患者或感染者, 无症状病毒携带者也可能成为传染源; 空气飞沫和密切接触是主要的传播途径, 在相对封闭的环境中长时间暴露于高浓度气溶胶情况下,也存在气溶胶传播可能[1]。
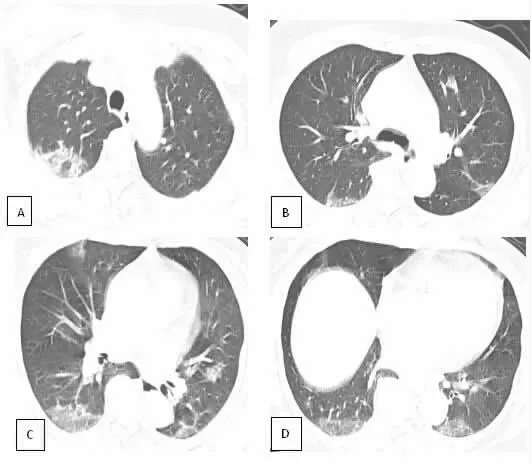
图2 女,58 岁,发热1d,发病前5d 曾与确诊患者密切接触,胸部CT 见双肺胸膜下散在多发斑片GGO,部分病灶见实变
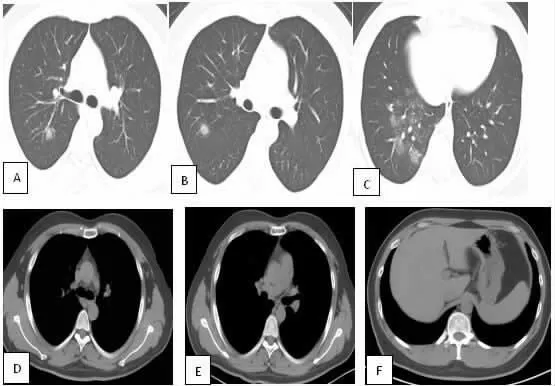
图3 男,30 岁,武汉返乡人员,咳嗽10d,CT 示右肺上叶后段GGN 伴“晕征”,右肺下叶多发斑片状GGO,纵隔淋巴结未见肿大,无胸水
新型冠状病毒主要与细胞血管紧张素转化酶2(ACE-2)受体结合而致病,呼吸道肺泡II 型上皮细胞有ACE-2 受体高表达[2];再加上SARS-CoV-2颗粒小、 直径60~140nm, 而人类肺泡的直径约200μm,肺泡孔大小为10-15μm;所以肺泡就成为新型冠状病毒感染的肺炎的首站。SARS-CoV-2 损伤呼吸道上皮细胞, 初期主要攻击肺泡II 型上皮细胞。HRCT 上早期病灶主要位于胸膜下或叶间裂下,少数沿支气管血管束分布,以两肺下叶背侧外带分布为主,内带分布少见,病灶多呈多灶性、单发病变少见; 病理初期表现为肺泡上皮细胞的肿胀、增生,肺泡间质内炎性细胞浸润和血管内液体渗出,肺泡间隔血管充血、肺泡间隔增厚、纤维化,肺泡腔缩小、塌陷, 肺泡内蛋白质和纤维素样渗出和肺透明膜形成, 早期的胸部影像学主要表现为磨玻璃样阴影(GGO)、少数呈结节样改变,病变多边缘不清、周围可见“晕征”,病灶内可见增粗的小血管影及增厚的细支气管壁,可见“空气支气管征”、“铺路石征”,部分伴有实变;疾病后期可见弥漫性肺泡损伤伴支气管上皮剥脱、纤毛脱落、鳞状上皮化生等改变,其肺部病理改变较SARS 和MERS 相似。 纵隔淋巴结肿大及胸腔积液少见[3]。
本组病例显示病灶多分布在两肺下叶且以胸膜下分布为主, 主要影像学表现为斑片状磨玻璃密度(GGO)、部分伴有实变,少数呈晕结样改变,纵隔未见淋巴结肿大、胸膜腔未见积液,结合患者的流行病学史及实验室检查, 大多数病例都能准确做到早期诊断,实现早隔离,早治疗[4]。 当前核酸检测有一定的假阴性, 部分无症状病例核酸阴性而CT 表现典型且最后确诊为COVID-19, 其社会意义就非同寻常。
新型冠状病毒肺炎早期CT 影像学表现具有一定特征性,胸部CT、特别是高分辨CT 在新型冠状病毒肺炎临床诊断中具有重要的临床价值。

