基于质子波谱的代谢成像对脊髓型颈椎病术后结局的预测价值观察
许济,李花,田苗,陈斌
(西安交通大学医学院附属三二○一医院 1.康复医学科,2.神经内科,陕西汉中 723000)
脊髓型颈椎病(cervical spondylotic myelopathy,CSM)是引起成人脊髓功能功能障碍的常见病因,可引发颈项疼痛、活动受限,导致四肢麻木、运动和感觉障碍,严重影响患者的生活质量[1]。非手术治疗无效者需采用手术缓解脊髓神经损伤,但部分患者仍存在术后改善效果欠佳的情况。因此,探讨可影响CSM预后的预测因素是临床关注的热点问题[2]。近年来研究显示,脊髓直径、脊髓信号变化、脊髓压迫程度等影像学特征与CSM预后存在一定相关性,但宏观成像并不能观察影响CSM预后的细胞机制[3]。磁共振波谱成像(magnetic resonance spectroscopy,MRS)可提供颈椎内神经结构的代谢信息,通过分析N-乙酰天门冬氨酸(N-acetylaspartic acid,NAA)等多种代谢物变化,评估神经损伤程度[3]。本研究旨在探讨MRI氢质子波谱神经化学变化对CSM患者神经损伤和手术预后的预测价值,现将结果报告如下。
1 资料与方法
1.1 一般资料
选择2016年1月~2017年1月在本院接受减压手术的37例CSM患者作为研究对象。纳入标准:①存在脊髓压迫症状,结合影像学检查确诊为CSM,正规保守治疗≥3个月效果欠佳或有进展者;②年龄18~69岁,性别不限;③患者对研究知情并签署知情同意书。排除标准:①既往曾行颈椎手术者;②与中枢神经相关或其他创伤性事件相关的神经功能变化;③心脏起搏器植入,不适合行MRI检查者;④合并严重幽闭恐惧症者;⑤合并脊柱结核、肿瘤者;⑥合并严重心、脑、肺、肝功能障碍者;⑦精神疾病或认知功能障碍者。37例中,男14例,女23例;年龄32~68岁,平均(53.87±10.62)岁;单节段病变25例,双节段12例;病因:颈椎间盘突出9例,颈椎管狭窄17例,黄韧带增生肥厚6例,后纵韧带骨化5例。37例中,步态功能障碍26例,手功能障碍22例,手部感觉异常17例,下肢感觉异常13例;体格检查显示,21例上肢无力,18例下肢无力,21例上肢感觉功能降低,16例患者下肢感觉改变,24例反射亢进,18例霍夫曼体征,15例Babinski反射阳性,7例下肢阵挛。
1.2 研究方法
所有患者入组时均记录其临床症状和体格检查特征,进行标准MRI检查,均由同一组医师完成手术治疗,根据患者术前影像学检查结果制定手术方式。其中22例接受颈椎前路减压融合术,15例接受人工颈椎间盘置换术治疗;患者于术后24~48 h引流量<50 mL时拔除引流管,常规给予抗生素防止感染,采用颈托固定。所有患者术前、术后末次随访时依照改良JOA (mJOA)[4]17分法评估脊髓功能。
1.3 MRS检查
采用西门子Sonata 1.5T磁共振仪行颈部MRI检查,矢状T1加权序列参数:Tr/Te450/12 ms,矩阵:320×256,层厚:4 mm;矢状T2加权序列参数:Tr/Te 3000/106 ms,矩阵:512×480,层厚:4 mm;MRS检查采用点分解频谱分析法(PRESS):TE=30 ms,Tr=1500/3000,平均256,获取时间3.4 min,MRS检查期间,患者应尽量减少吞咽次数,以减少吞咽伪影,数据采用西门子后处理程序计算磁共振波谱值,测量N-乙酰门冬氨酸(NAA,2.0 ppm)、肌酸(CR,3.03 ppm)、胆碱(CHO,3.25 ppm)、乳酸(1.32 ppm)的峰值高度,计算NAA/CR、CHO/CR和CHO/NAA比值。
1.4 统计学方法
采用SPSS 23.0软件进行统计学分析,计量资料采用均数±标准差表示,采用配对t检验,不符合正态分布者采用非参数检验,数据相关性采用Spearman相关性分析,P<0.05为差异有统计学意义。
2 结果
2.1 手术前后mJOA评分相比较
患者术后随访时间12~39个月,平均(20.32±5.47)个月;术前mJOA评分6~11分,平均(9.63±2.08)分;术后mJOA评分11~17分,平均(14.70±2.02)分,术后mJOA评分显著高于术前,差异有统计学意义(t=6.032,P<0.001),手术前后的mJOA各维度评分见表1。

表1 患者手术前后mJOA评分
2.2 术前MRS检查与术后mJOA评分的相关性
术前CHO/NAA范围0.34~1.45、平均(0.75±0.29),与术后mJOA变化呈显著负相关(r=-0.483,P=0.001);术前NAA/CR比值范围0.86~2.24、平均(1.44±0.43),与术后mJOA变化呈显著正相关(r=0.273,P=0.043);术前CHO/CR比值范围0.57~1.45、平均(0.98±0.32),与术后mJOA评分无显著相关性(r=0.103,P=0.279);见表2。
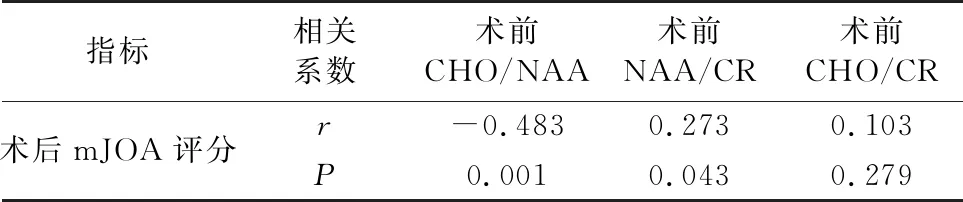
表2 患者术前MRS检查与术后mJOA评分的相关性
3 讨论
CSM是为颈椎退行性变造成椎管占位压迫脊髓或支配脊髓的血管导致脊髓传导功能障碍,多数呈恶性的发展趋势,致残率较高[5]。国外大样本的CSM围手术期并发症研究[6]显示,CSM患者术后并发症发生率为13.4%,并发症者平均住院时间将增加4 d,死亡率增加2倍,住院费用增加超过1万美元。因此,考虑到CSM的病情发展趋势、手术的固有成本及与CSM手术相关的个人/社会成本等因素,准确、有效地评估和预测CSM术后功能恢复情况越来越引起临床关注。
MRI是CSM的首选检查方法,对于术前判定脊髓的压迫程度、初步判断脊髓病变程度、预测和评估患者病情均有重要的参考价值,但仅能成宏观上提供意义信号异常参考,不能直接分析脊髓的微观结构变化[7]。MRS是近年来发展起来的MR新技术,可对活体病变部位的代谢、生化状态进行无创性研究,可通过非侵入性检查方式评估中枢神经系统的生化信息[8]。NAA主要存在于轴突或神经元中,可作为神经元的内标物,NAA含量可反映神经元的功能状态,NAA含量降低表示神经元受损。CHo是质膜的主要成分,胆碱变化与细胞膜合成和降解相关,可反映细胞膜代谢状态。CR是能量代谢产物,在多种病理条件下,CR峰值保持稳定,常与其他代谢物信号相比较作为内参。国外研究[9]显示,CSM患者的脊髓NAA/CR显著低于年龄相匹配的对照组;中重度CSM患者伴随着NAA和CHo水平变化,认为是CSM的特征性MRS表现。
本研究探讨了NAA、CHO、CR等不同生化指标用于CSM患者减压术后神经系统恢复的预测作用,结果显示:(1)术前NAA/CR与术后mJOA评分变化存在相关性,术前NAA/CR越高,术后mJOA评分越高。笔者分析认为,NAA/CR较高则代表可逆性损伤轴突数量增多,因此增加了术后mJOA评分水平。(2)术前CHO/NAA比值同样与CSM术后mJOA评分存在相关性,但呈负相关关系,考虑与CHO/NAA比例可反映轴突和神经元的完整性,CHO/NAA升高则轴突和神经元损伤较重有关。
综上所述,本研究结果显示MRS可提供有关脊髓细胞和代谢功能的相关信息,通过MRS检测NAA/CR和CHO/NAA变化对预测mJOA评分变化具有一定价值。因为MRS用于脊髓成像研究较少,目前尚处于起步阶段,MRS在CSM患者管理中的检测指标及应用价值尚需要进一步研究探讨。

