探讨BiPAP 无创呼吸机联合呼吸兴奋剂治疗慢性阻塞性肺疾病(COPD)合并Ⅱ型呼吸衰竭患者的临床疗效
许娟,刘忠祥,姜永前
江苏省盐城市第一人民医院呼吸科,江苏盐城 224000
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD) 是中老年人群多发的一类呼吸系统疾病,病情迁延难愈, 病程长, 患者生活质量会受到严重影响[1]。COPD 如果没有得到及时的治疗,病情不断进展会伴发呼吸衰竭,明显增加治疗难度,影响患者预后[2]。 COPD 合并Ⅱ型呼吸衰竭患者临床会有呼吸肌疲劳表现,患者通气功能会不断恶化,引起低氧血症、高碳酸血症的风险很高[3]。 呼吸兴奋剂常被用于治疗COPD 合并呼吸衰竭患者,但临床发现疗效不够满意,该研究具体分析BiPAP 无创呼吸机联合呼吸兴奋剂对于这类患者的治疗效果,以该院2016 年1 月—2019 年5 月75 例患者为对象, 现报道如下。
1 对象与方法
1.1 研究对象
以75 例COPD 合并Ⅱ型呼吸衰竭患者为对象, 随机数字表下进行分组,观察组38 例,男21 例以及女17 例,年龄45~65 岁,平均(55.61±8.49)岁;对照组37 例,男20例以及女17 例,年龄47~67 岁,平均(56.34±8.72)岁。两组年龄、性别差异无统计学意义(P>0.05)。(1)纳入标准:①符合COPD 诊断标准[4];②确定合并呼吸衰竭,且分型为Ⅱ型;③接受胸部影像学检查发现有肺气肿改变;④本人或家属签署知情同意书,得到伦理委员会批准。 (2)排除标准:①不符合纳入标准;②呼吸衰竭非Ⅱ型;③伴有认知障碍;④合并其他严重肺部疾病;⑤治疗依从度过低,无法保证治疗顺利完成。
1.2 方法
两组患者均接受相同基础治疗,包括抗感染、平喘、止咳、低流量吸氧、化痰等。 对照组接受呼吸兴奋剂治疗,药物选择尼可刹米注射液(国药准字:H31021527),每次治疗选取15 mL 尼可刹米注射液溶于35 mL 生理盐水中对患者实施持续泵入,速率控制为2~3 mL/h。
观察组接受BiPAP 无创呼吸机联合呼吸兴奋剂治疗,其中呼吸兴奋剂的药物选择与治疗方法同对照组,另外接受BiPAP 无创呼吸机治疗, 为患者戴好鼻罩以及头带,连接好鼻罩和氧气,设置吸气压(IPAP)12~20 cmH2O,呼气压(EPAP)4~8 cmH2O,呼吸频率12~16 次/min,目标潮气量水平300 mL 以上。 治疗期间密切观察对吸氧浓度、氧饱和度进行即时调节,控制超过90%的氧饱和度。治疗后期可以根据患者病情变化慢慢缩短呼吸机使用时间直到脱机。
1.3 评价指标
血气状况:分别在治疗前、治疗2 d 后、治疗10 d 后
测定两组患者PaO2、PaCO2、心率(HR)、呼吸频率(RR)。
住院情况:比较两组住院时间及出院后再入院率。
1.4 统计方法
采用SPSS 22.0 统计学软件对数据进行分析,计量资料用均数±标准差(±s)表示,进行t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 血气状况
观察组与对照组治疗前PaO2、PaCO2、HR、RR 各指标水平差异无统计学意义(P>0.05),治疗2 d 后、治疗10 d后观察组与对照组PaO2均有升高,PaCO2、HR、RR 均有下降,观察组治疗2 d 后、治疗10 d 后PaO2明显高于对照组,差异有统计学意义(P<0.05),PaCO2、HR、RR 明显低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者治疗前、治疗后血气分析结果比较(±s)Table 1 Comparison of blood gas analysis results before and after treatment in two groups of patients (±s)
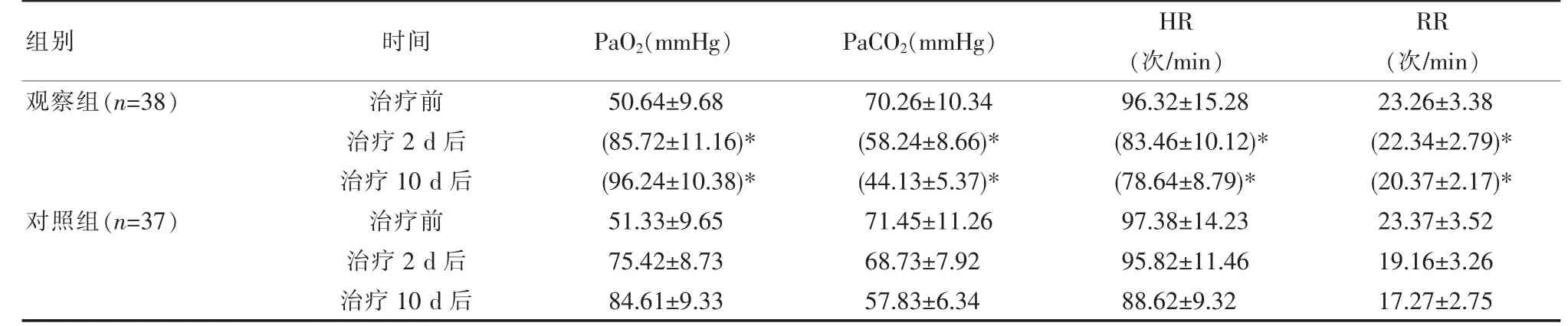
表1 两组患者治疗前、治疗后血气分析结果比较(±s)Table 1 Comparison of blood gas analysis results before and after treatment in two groups of patients (±s)
注:与对照组同时间比较,*P<0.05
组别时间观察组(n=38)对照组(n=37)治疗前治疗2 d 后治疗10 d 后治疗前治疗2 d 后治疗10 d 后PaO2(mmHg)50.64±9.68(85.72±11.16)*(96.24±10.38)*51.33±9.65 75.42±8.73 84.61±9.33 PaCO2(mmHg)70.26±10.34(58.24±8.66)*(44.13±5.37)*71.45±11.26 68.73±7.92 57.83±6.34 HR(次/min)96.32±15.28(83.46±10.12)*(78.64±8.79)*97.38±14.23 95.82±11.46 88.62±9.32 RR(次/min)23.26±3.38(22.34±2.79)*(20.37±2.17)*23.37±3.52 19.16±3.26 17.27±2.75
2.2 住院情况
观察组住院时间短于对照组, 观察组出院后再入院率明显低于对照组,差异有统计学意义(P<0.05),见表2。
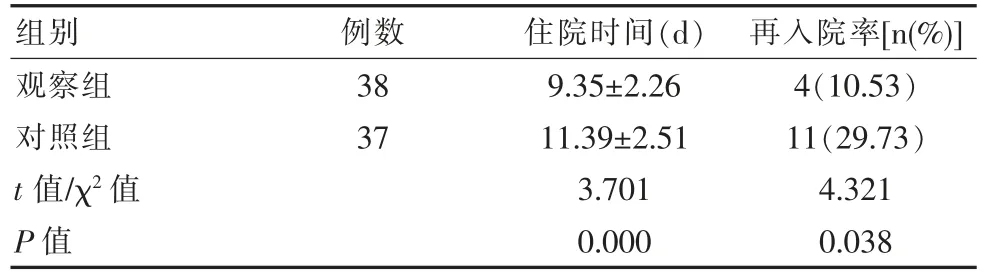
表2 两组患者住院时间及再入院率比较Table 2 Comparison of hospitalization time and readmission rate between two groups of patients
3 讨论
COPD 是因为小气道狭窄、塌陷、阻塞,引起阻塞性通气障碍,肺泡中残余的气量显著增加,另外细支气管临近会有炎症表现,减弱肺泡壁的弹性甚至使其受到破坏,肺部排气功能受到严重影响[5-6]。 并且末梢肺组织也会由于残气量逐渐增加出现扩张,肺泡孔会有扩大变化,肺泡间隔发生断裂,肺泡扩张后相互之间发生融合,转变为气肿囊腔[7-8]。
临床发现, 呼吸兴奋剂治疗对于患者症状的缓解作用缓慢,同时停药后容易反复发作[9]。 该研究观察组在呼吸兴奋剂应用的基础上联合BiPAP 无创呼吸机治疗,结果显示, 患者治疗2 d 后、 治疗10 d 后PaO2为 (85.72±11.16)mmHg、 (96.24±10.38)mmHg, 明 显 高 于 对 照 组(75.42±8.73)mmHg、(84.61±9.33)mmHg(P<0.05),PaCO2为(58.24±8.66)mmHg、(44.13±5.37)mmHg,明显低于对照组(68.73±7.92)mmHg、(57.83±6.34)mmHg, 另外HR、RR 也明显低于对照组(P<0.05),与类似研究[10]结果具有一致性,其研究中显示研究组治疗后PaO2为 (86.54±7.19)mmHg,PaCO2为(38.76±3.24)mmHg,均与对照组(75.43±7.26)mmHg、(49.34±3.34)mmHg 差异有统计学意义(P<0.05),另外该研究观察组患者住院时间短于对照组,再入院率为10.53%,明显低于对照组29.73%(t/χ2=3.701、4.321,P<0.05)。提示联合应用呼吸兴奋剂与BiPAP 无创呼吸机治疗能够使患者血气状况得到更明显改善, 患者病情能够得到更有效控制,能够更快出院,且出院后再入院风险能够明显减低。BiPAP 无创呼吸机在吸气时的吸气压较高,能够使患者气道阻力得以克服,肺泡通气量明显增加,且肺内气体不均匀分布情况也能得到改善, 能够加快肺泡中氧弥散向血液,促使无效死腔气量减少[11]。 另外在呼气时PEEP 能够和内源性呼气末正压形成对抗,避免肺泡发生萎缩,使弥散功能得到改善,加快排出肺泡中的二氧化碳,实现PaO2的升高,PaCO2的下降[12]。
综上所述,BiPAP 无创呼吸机联合呼吸兴奋剂治疗COPD 合并Ⅱ型呼吸衰竭患者能够有效改善血气状况,加快患者出院,减少患者再入院,值得推广应用。