腰椎后路内固定术后伤口延期愈合的危险因素分析
张亚鑫,孙钰,李小磊,张亮,范开,颜连启
1大连医科大学,大连116044;2苏北人民医院
腰椎后路内固定术目前是治疗脊柱不稳定、腰椎滑脱、退行性椎间盘疾病和脊柱创伤最常用的手术方法之一,在临床上有较好的效果及预后,但腰椎后路内固定术是一种侵入性手术,通常需要广泛的肌肉解剖和较长的住院时间,术后并发症的可能性很高,而最常见的早期并发症就是手术部位感染,通常会增加住院时间、再次手术率和额外治疗费用[1]。因此,确定术后手术部位感染的危险因素,对于降低手术部位感染发生率是非常必要的。由于手术部位感染发生前一般都会有相关的前驱症状(伤口延期愈合、发热等),而对手术部位感染的治疗主要在于早期的诊断与治疗,因此本研究主要对腰椎后路内固定术后伤口延期愈合的危险因素进行回顾性分析,为降低手术部位感染风险提供预防策略。
1 资料与方法
1.1 临床资料 收集2017年1月~2018年12月在苏北人民医院行腰椎后路内固定术的患者202例,男101例、女101例,年龄20~81岁。纳入标准:①因腰椎退变性病变(腰椎间盘突出症、腰椎管狭窄症、腰椎滑脱)、腰椎骨折行手术治疗者;②无明显手术禁忌者;③初次手术者。排除标准:①严重心功能、肝功能、肾功能不全者;②非腰椎后路内固定术者;③联合前路及其他手术方式者;④腰椎结核等感染性疾病者。参照中国医院感染诊断标准中表浅手术伤口感染标准,将手术7 d后伤口仍有红、肿、热、痛、脓性分泌物、伤口裂开、切缘坏死者定义为伤口延期愈合。根据术后伤口是否延期愈合分为伤口延期愈合组(A组)18例和伤口正常愈合组(B组)184例。两组年龄、性别等基础资料比较差异无统计学意义。
1.2 术后处理 所有患者术后常规使用五水头孢唑林钠预防感染治疗,术后伤口换药观察伤口恢复情况。A组有12例行伤口二次缝合,1例行伤口清创缝合,5例采取加强伤口换药、升级抗菌药物等措施,经过处理后所有患者伤口均正常愈合,术后平均住院时间(14.56±3.50)d。B组所有患者术后伤口均正常愈合,未出现红肿渗出,术后平均住院时间(9.70±2.67)d。
1.3 观察指标 收集患者因素[包括高血压、糖尿病、体质量指数(BMI)、术前血红蛋白、术前白蛋白]、术中因素(包括手术时间、术中出血量、手术椎体数、术中血液回输)、术后因素(包括术后第1天引流量、术后引流管放置时间、术后导尿管留置时间、术后血红蛋白、术后白蛋白、术后异体输血)等资料。以BMI<28 kg/m2为正常,≥28 kg/m2为肥胖;根据术前白蛋白结果,分为<40 g/L和≥40 g/L两个水平;根据术前血红蛋白结果,分为<120 g/L和≥120 g/L两个水平;根据术后血红蛋白结果,分为<90 g/L和≥90 g/L两个水平;根据术后白蛋白结果,分为<35 g/L和≥35 g/L两个水平。
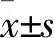
2 结果
2.1 两组影响因素单因素分析结果 计量资料中,A组术后引流管放置时间短于B组(P<0.05),术后导尿管留置时间长于B组(P<0.05),见表1。计数资料中,A组与B组在有无糖尿病、BMI水平、术中是否血液回输、术后是否输血、术后白蛋白水平上有统计学差异(P<0.05),见表2。

表1 两组计量资料影响因素比较

表2 两组计数资料影响因素比较(例)
2.2 术后伤口延期愈合危险因素的多因素分析结果 将7个有统计学意义的变量进一步行Logistic多因素回归分析,采用逐步回归方法,发现糖尿病、肥胖、术中血液回输、术后输血、术后导尿管留置时间与伤口延期愈合发生密切相关(P均<0.05),其中肥胖、术后输血、糖尿病对伤口延期愈合影响较大,见表3。
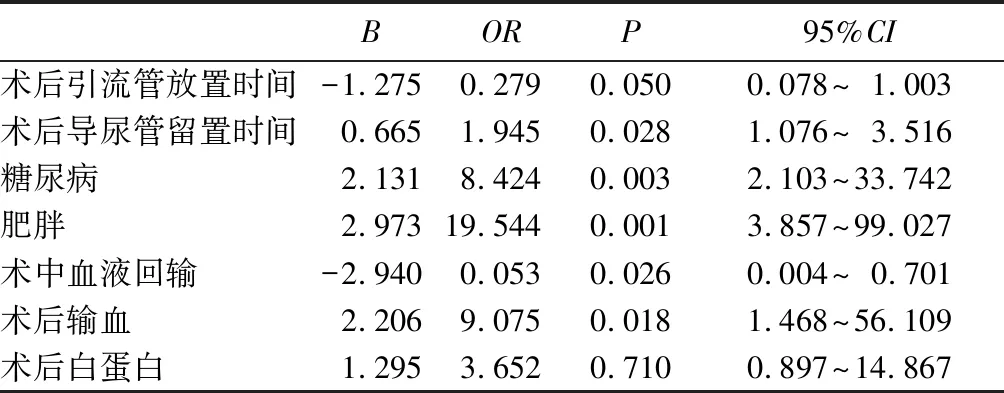
表3 术后伤口延期愈合危险因素的多因素分析结果
3 讨论
手术部位感染是脊柱手术后最常见的并发症之一,在Lee等[2]报道的1 532例手术患者中手术部位感染的发生率为4.3%。手术部位感染对患者的生活质量有严重影响,治疗费用、住院时间增加以及再次住院是家庭乃至社会的巨大负担,研究报道每年有16亿美元用于治疗手术部位感染[3]。本研究结果显示,肥胖、糖尿病、术后输血、术后导尿管留置时间是影响伤口延期愈合的危险因素,而术中血液回输是伤口延期愈合的保护因素。将这些危险因素分为自身因素和医源性因素进行讨论。
3.1 导致伤口延期愈合的自身因素
3.1.1 肥胖 肥胖是腰椎后路手术中手术部位感染的一个明确描述的危险因素。目前关于肥胖对手术部位感染影响的机制,尚无普遍共识。一种理论是厚的皮下脂肪层可以减少免疫细胞的渗透和手术部位局部氧饱和度,长时间缺氧会导致局部组织坏死,从而增加手术部位感染和伤口裂开的风险[4]。另一种理论是厚的皮下脂肪层可能会增加手术伤口张力,损害肌成纤维细胞介导的伤口收缩,从而导致随后的伤口并发症[1]。研究表明,BMI作为手术部位感染危险因素的原因,可能与手术部位的皮下脂肪厚度相关[4]。Lee等[5]研究发现,皮下脂肪每增加1 mm,手术部位感染风险增加6%,而皮下脂肪厚度大于50 mm患者的手术部位感染风险是小于50 mm患者的4倍。本研究结果也表明,肥胖是伤口延期愈合的危险因素。因此,对于肥胖患者,应提前采取干预措施,如术前预防性使用抗生素、术中加强伤口的缝合、术后加强换药、术后延长使用抗生素等,从而避免手术部位感染的发生。
3.1.2 糖尿病 目前研究已明确糖尿病是手术部位感染的独立危险因素。对于其原因可能为:①与糖尿病相关的微血管疾病可损害营养和氧气向外周组织的输送,降低全身抵抗感染的能力,而高血糖可损害白细胞的功能,如黏附、趋化性和吞噬作用[6]。②糖尿病可导致胶原合成和成纤维细胞增殖受损,从而延迟伤口愈合。Hikata等[7]研究发现,糖尿病患者手术部位感染发生率高于非糖尿病患者(16.7%vs3.2%)。Golinvaux等[8]进一步研究发现,胰岛素依赖性的糖尿病手术部位感染风险比非胰岛素依赖性糖尿病更高。在糖尿病患者中,术前血糖控制对于降低手术部位感染风险至关重要。HbA1c反映了6~12周的平均血糖,研究发现,虽然围手术期血糖没有差异,但发生手术部位感染患者的术前HbA1c(7.6%)高于未患手术部位感染的患者(6.9%)[6]。本研究结果也表明,糖尿病是腰椎后路内固定术后伤口延期愈合的危险因素。因此,围手术期血糖控制应成为系统性感染预防策略的一部分。
3.2 引起伤口延期愈合的医源性因素
3.2.1 输血 关于输血对手术部位感染影响的研究较少。输血导致手术部位感染发生率增高的主要原因可能是输血相关免疫调节的结果,输血相关免疫调节是血液产品中的抗原可能导致T细胞无反应性和随后的免疫抑制的现象[9]。血液制品的细菌污染是异体输血导致手术部位感染增加另一个可能原因[6]。Steinitz等[10]报道,接受输血患者的感染率高于未输血患者(14%vs8.4%)。在一项对308例接受过关节置换术患者的研究中,Innerhofer等[11]发现在仅接受同种异体输血的100例患者中,12例(12%)发生感染,而85例接受自体血输血的患者中仅有1例感染(1.2%)。本研究结果也表明,自体血液回输患者的伤口延期愈合率低于未自体血液回输患者,而术后异体输血的伤口延期愈合率高于未输血患者。因此,对于手术患者应尽量减少异体输血。若患者手术创伤大、预计出血量多,可以在术前一段时间内抽取患者血液进行储备;若患者术中出血较多,可采用自体血液回输。
3.2.2 留置导尿管 留置导尿管可能通过血源性接种增加内植物感染的风险。Wald等[12]回顾了35 904例接受外科手术的患者,发现留置导尿管长于48 h的尿路感染率是48 h内移除导尿管患者的2倍(9.4%vs4.5%)。本研究结果也表明,术后伤口延期愈合患者的导尿管留置时间长于伤口正常愈合患者。尽管关于留置导尿管使用标准的证据有限,但外科专家共识提供了一些指导,其建议在手术中根据需要使用留置导尿管,导尿管留置时间最小化,理想情况下在手术后24 h内进行抜除[13]。围手术期使用留置导尿管的适应症包括手术持续时间长、术中需要监测尿量以及需在手术期间用较大的输注或利尿剂,要严格控制留置导尿管的使用适应证,减少导尿管相关并发症的发生。
3.2.3 伤口引流 术后长时间的伤口引流可能导致置入物周围深部感染。Patel等[14]比较了关节置换术中放置引流及不放置引流的手术部位感染发生率,发现在髋关节置换和膝关节置换术后,伴随长时间引流的手术部位感染发生率分别增加了42%和29%。虽然本研究未发现引流管留置时间对伤口延期愈合的影响,可能是因为本研究病例较少、病例不具有代表性有关,但腰椎后路内固定术后还应尽早拔除引流管,如需长时间伤口引流,应采用伤口冲洗和加强换药等治疗,以减少深部感染的可能性[15]。
综上所述,肥胖、糖尿病、术后输血、术后导尿管留置时间是影响伤口延期愈合的危险因素,而术中血液回输是伤口延期愈合的保护因素。降低腰椎后路内固定术后感染发生率需要识别高风险患者,并在术前对这些患者进行干预。通过术前积极控制血糖,高风险患者给予预防性抗生素,尽可能减少输血,以及术后尽快拔除留置导尿管等综合措施,以减少腰椎后路内固定术后手术部位感染的发生。

