膈肌穿孔导致腹腔大量游离气体患者1例
张铃羚,刘法林,向科,罗莉,杨晓艳,王绍明
(成都中医药大学, 四川 成都)
1 临床资料
患者女性,59岁,以反复上腹隐痛2年就诊,曾在当地医院查胃肠镜提示:“慢性非萎缩性胃炎,胃息肉”“结、直肠炎(黑变病),肠息肉”,予胃息肉、肠息肉切除术。此后长期口服中药,腹痛症状偶有反复。入院症见:腹痛症状加重10天,以左上腹为主,呈阵发性胀痛,疼痛发作频繁,大便稀溏3-5次/日,浅咖啡色,伴反酸、恶心,食少,头痛,自觉发热,自测体温正常,近1月体重下降约2.5KG。查体:面色黧黑,重度营养不良,腹部平坦,全腹软,无明显腹膜刺激征,腹部压痛以左上腹为主。患者既往有反复咳嗽病史10余年,诊断为“慢支炎肺气肿 支气管扩张”,8年前行“子宫全切术”,3年前因“肺大泡破裂、气胸”行“肺大泡切除术”,3年前因“胃息肉、肠息肉”行“息肉切除术”,2年前行“胆囊切除术”。入院后完善检查:全血C反应蛋白:9.5 mg/L、其余未见明显异常。胸腹部增强CT提示:1、腹腔散在积气,考虑空腔脏器穿孔;2、升结肠-横结肠-降结肠上段肠壁弥漫性增厚,原因?不除外肿瘤性病变,其它待排;3、部分小肠积气、积液,伴少许液气平;4、慢支炎、肺气肿,双肺散在支气管扩张伴少许感染;5、双肺散在大量结节灶,部分为空洞结节;6、双侧胸膜增厚;7、腹腔少量积液(图1、图2)。因考虑空腔脏器穿孔及肿瘤可能,遂由消化科转入我科。
我科进一步完善胃肠镜检查:肠镜提示:距肛70-80cm左右多处直径0.5-2.0cm左右溃疡,考虑:结肠粘膜病变,性质?结肠多发溃疡,性质?(图3)。胃镜提示:慢性萎缩性胃炎伴胆汁反流;胃底多发息肉(图4)。此次就诊考虑诊断为结肠多发溃疡 溃疡性结肠炎?考虑腹腔游离气体可能由于多发溃疡存在细小穿孔,长期慢性漏气所致,遂行腹腔穿刺抽气处理,予美沙拉嗪口服治疗,患者腹胀症状好转后出院。
2月后患者再次出现上述症状,复查胸腹CT提示:1、膈下、肝周及腹腔内较多游离气体影,较前片积气量略有减少。2、升结肠-横结肠-降结肠上段肠壁稍肿胀,部分小肠积气、积液,伴少许液气平。3、慢支炎、肺气肿,多发肺大泡(左下肺巨大肺大泡),双肺散在支气管扩张伴感染;4、双肺散在大量结节灶,部分为空洞结节,较前未见明显变化。5、气管右后方小憩室;双侧胸膜增厚。1月前患者再行肠镜检查仅提示:结肠粘膜病变,未见溃疡病灶(图5)。遂行口服碘水造影照片提示:空肠上段造影剂充盈,仰卧投照右侧骶髂关节上部距十二指肠空肠曲约30cm,空肠左侧壁造影剂外漏,肠外局部聚集,但造影剂腹腔内弥散不明显,局部空肠未见狭窄及充盈缺损,上腹腔见大量气体。考虑空肠上段慢性穿孔,多为溃疡或者憩室穿孔(图6)。与家属反复沟通后行腹腔镜探查术,术中未见明确胃肠道穿孔,空肠起始段可见一假性憩室,右侧肝顶、膈肌可见一直径约0.2-0.3cm小穿孔(图7),可吸收线缝合处理,膈下留置负压引流管。后转胸外科行肺大泡切除术,术后2月随访,患者无明显腹胀症状。
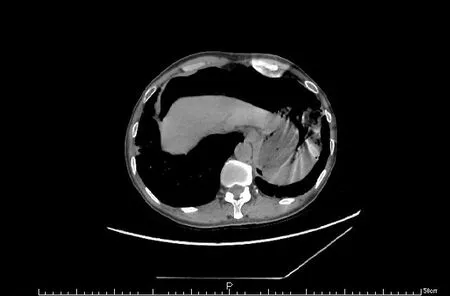
图1 腹部CT
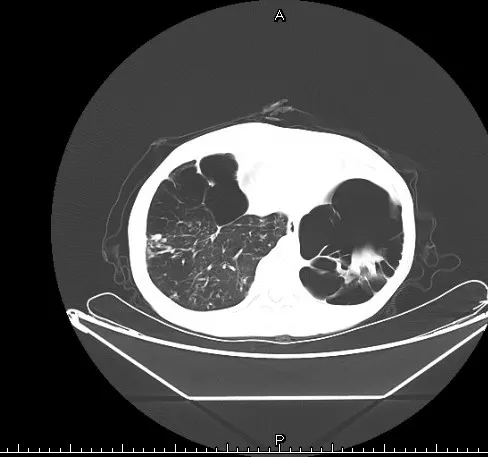
图2 胸部CT

图3 第一次肠镜检查
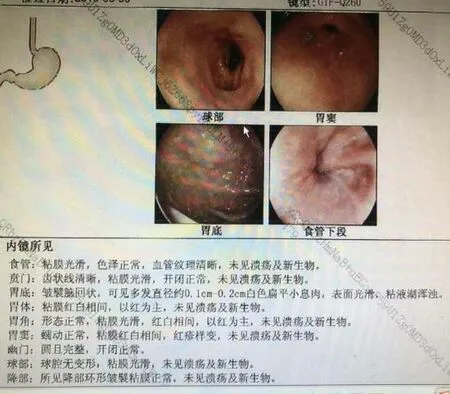
图4 胃镜检查

图5 第二次肠镜检查
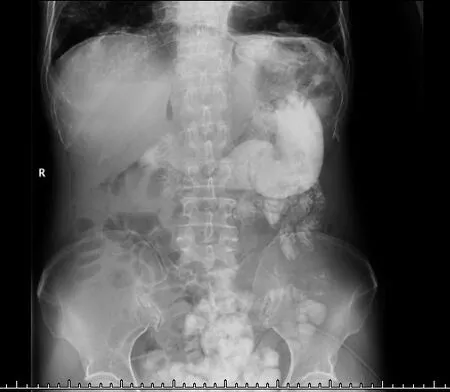
图6 口服碘水造影照片

图7 腹腔镜探及右侧肝顶、膈肌一直径约0.2-0.3cm小穿孔
2 病案分析
患者中年女性,排除外伤史,既往有子宫全切史,排除子宫穿孔可能。故考虑如下:1、腹腔大量游离气体应首先考虑消化道穿孔,尤其是胃及十二指肠穿孔,但患者腹膜炎症状不典型,压痛局限于左上腹,行胃镜检查未见溃疡穿孔病灶,排除胃及十二指肠穿孔;2、腹部CT提示:①升结肠-横结肠-降结肠上段肠壁弥漫性增厚,原因?不除外肿瘤性病变,其它待排;②部分小肠积气、积液,伴少许液气平;③腹腔少量积液。查阅文献[1-3]显示消化道穿孔的 MSCT 影像表现主要有:①直接征象,图像上显示穿孔破口即消化道壁连续性中断;②间接征象,主要包括对比剂外溢、腹腔游离气体分布、消化道壁节段增厚和腹腔积液。上述符合消化道穿孔的间接征象,故而进一步需完善肠镜检查以明确诊断,结果提示:结肠粘膜病变,性质?结肠多发溃疡,性质?此时考虑气体最可能来自于结肠溃疡中某些微小穿孔,因穿孔小,消化液及食物残渣不能通过,只有气体能通过,故而患者无明显腹膜刺激征,且症状不典型,肠镜也很难发现穿孔位置。处理上予腹腔穿刺抽气,口服美沙拉嗪治疗后,患者症状好转出院。
2月后患者因再次出现腹部胀痛就诊,复查胸腹CT仍提示:腹腔大量气体,其余较前无明显变化。初诊时考虑气体源于结肠溃疡微小穿孔,并排除胃、十二指肠、肿瘤破裂及子宫穿孔。但出院两月后患者症状再发,且1月前肠镜未发现明显溃疡病灶。此次则考虑是否存在小肠穿孔,完善口服碘水造影照片:考虑空肠上段慢性穿孔,多为溃疡或者憩室穿孔。 与家属沟通后行腹腔镜探查术。但在术中未见明确胃肠道穿孔,仅于空肠起始段探及一假性憩室,造影所提示的造影剂溢出可能正是来源于此。却在右侧肝顶、膈肌见一直径约0.2-0.3cm小穿孔,予可吸收线缝合,膈下留置负压引流管处理后关腹。
回顾患者既往史:3年前患者曾行肺大泡切除术,在院期间CT两次均次提示:1、慢支炎、肺气肿,多发肺大泡(左下肺巨大肺大泡),双肺散在支气管扩张伴感染;2、双肺散在大量结节灶,部分为空洞结节。因手术史加之长期慢性肺部感染及肺大泡形成,导致膈肌穿孔,气体长期慢性由胸腔渗入腹腔,致反复腹腔存在大量游离气体。因胸腔气体为肺所吸入的空气,不伴有消化道液、食物残渣等,不易引起腹膜炎,故患者症状及体征均不典型。明确气体来源后,转胸外科行肺大泡切除术,术后2月随访患者无明显腹胀症状。
3 讨论
腹腔游离气体常见于腹腔空腔脏器穿孔,但空腔脏器穿孔临床表现差异性很大, 全腹剧痛、局部隐痛、无明显疼痛均有可能出现, 主要取决于穿孔后产生腹膜炎的严重程度及患者的反应[4]。①非外伤性空腔脏器穿孔常继发于基础病变, 如消化性溃疡、炎症 (包括感染性炎症和非特异性炎症) 、肿瘤, 这些基础病变有时会掩盖穿孔引起的症状;②某些空腔脏器穿孔较小, 并很快被邻近黏膜、组织、食物残渣、纤维成分等堵塞, 未能形成弥漫性腹膜炎;③某些慢性空腔脏器, 在穿孔形成前由于溃疡侵犯浆膜并与邻近器官发生粘连, 在穿孔发生时已产生包裹, 故没有机会形成严重的腹膜炎症;④高龄患者对内外环境的反应比较迟缓, 在发生穿孔时痛觉不灵敏, 压痛、反跳痛及肌紧张也不明显,甚至体温、白细胞也无明显升高。
腹腔存在游离气体时,还可考虑肝脓肿,子宫穿孔,腹腔感染等,但一般气体量较少且局限,或通过CT仅能发现少量小气泡影[5],仔细询问病史结合体格检查一般比较好鉴别。当然,腹腔游离气体还可以由治疗及检查产生, 包括腹部手术、胸部手术、腹腔镜检查、腹部穿刺以及女性生殖器官检查等, 结合病史可鉴别。此病例中因患者既往存在消化系统病史,首先考虑消化道存在穿孔,其中口服碘水造影照片提示空肠上段慢性穿孔,这一切临床资料均提示我们腹腔游离气体来自于消化道,进而忽略患者既往肺大泡切除病史。
以上就该病例的发病可能原因及诊疗思路进行了分析,从中可以总结一些经验,随着未来接触该类病例数的增多,可以进行收集、统计学分析,归纳得出更多治疗经验。

