肘关节复杂骨折中动力型外固定支架的应用效果及随访分析
李运进,黄 平,黄东永,张燕青,叶小燕
(广东省惠州市第三人民医院创伤骨科,广东 惠州 516000)
肘关节是由关节囊包裹肱尺关节、肱桡关节和桡尺近侧关节3个单关节形成的复合关节,其周围软组织和骨性解剖结构较为复杂以满足日常活动需求[1]。因此,当肘关节发生过关节面损伤时,若处理不得当极易造成骨性关节炎,导致关节僵直和关节周围软组织挛缩,最终形成肘关节畸形,给患者的工作和生活带来严重影响[2-3]。对于过肘关节面骨折,影响功能恢复的关键在于不同术式选择[4],但目前国内对肘关节复杂类型骨折内固定方式不统一,有关不同术式选择对手术疗效的影响研究较少[5]。本研究旨在观察动力型外固定支架用于治疗过肘关节面复杂骨折的效果,以便为临床上复杂类型过肘关节面骨折提供术式选择,报告如下。
1 资料与方法
1.1一般资料 2016年6月—2017年6月在我院就诊的过肘关节复杂骨折患者60例,随机分为2组各30例。对照组男性24例,女性6例,年龄36~55岁,平均(46.32±8.13)岁;致伤原因:交通事故5例,跌落18例,重物砸伤5例,其他2例;开放型骨折分型:Ⅱ型2例,ⅢA型7例,ⅢB型9例,ⅢC型7例,闭合型骨折5例。试验组男性26例,女性4例,年龄34~56岁,平均(44.78±10.35)岁;致伤原因:交通事故4例,跌落18例,重物砸伤5例,其他3例;开放型骨折分型:Ⅱ型1例,ⅢA型7例,ⅢB型10例,ⅢC型6例,闭合型骨折6例。2组性别、年龄、致伤原因、骨折类型差异均无统计学意义(P>0.05),具有可比性。
本研究经医院伦理学委员会审核批准;患者或其家属均签署知情同意书。
1.2纳入标准和排除标准 纳入标准:①均符合过肘关节面骨折的诊断标准;②均未合并严重心血管、肾、呼吸系统等疾病;③患者依从性较好,能够配合完成术后随访。排除标准:①以往骨质疏松者;②年龄>70岁对于手术耐受力差者;③严重凝血功能障碍者;④合并严重感染的开放型骨折者。
1.3手术方法 ①所有患者术前完成常规检测,包括血常规、生化、凝血、患侧及对侧手腕部正侧位X片;对肘部行CT三维重建,了解骨折情况。②给予患者臂丛麻醉或者插管全身麻醉,首先行切开复位内固定,先对中心部位较小的骨折进行复位,并用较大骨块的复位稳定小骨块,后用细克氏针把持,最后用微型钢板完成固定,术中应注意保护外侧副韧带复合体,避免周围神经血管损伤。随后进行肘关节外固定,对照组应用内固定钢板螺钉钢丝加外固定支架,试验组应用内固定钢板螺钉钢丝加外固定动力型支架。外固定时先确定肘关节的屈伸旋转轴,通过侧位透视检测固定针位置,满意后穿过固定针装入支架,动力型外固定架两端活动臂置于肱骨外侧和尺骨嵴,最后调整外固定架,检查肘关节的活动范围和稳定性。③所有患者术后常规抗生素治疗1~3 d,积极抗炎消肿,改善局部血液循环,预防血栓并辅以营养神经药物。
1.4随访、观察指标与疗效评价 治术后3个月门诊复查肘部X线以及骨折愈合情况。随访:手术后1个月、3个月、6个月、12个月采用Mayo肘关节功能评分对患者进行随访,了解患者肘关节功能恢复情况及畸形发生情况,随访截至2018年6月5日。①比较2组术后1个月视觉模拟评分法(Visual Analogue Scale,VAS)评分,VAS评分轻度疼痛分值为0~3分;中度疼痛为4~6分;重度疼痛为6~10分。②比较2组手术时间、骨折愈合时间及骨不愈合等愈合情况。③比较2组Mayo肘关节功能评分,满分100分,≥90分为优,75~89分为良,60~74分为一般,<60分为差[6]。④比较2组术后3月内神经损伤、感觉麻木和运动障碍等手术并发症发生情况,并发症发生率=并发症发生例数/总例数×100%。
1.5统计学方法 应用SPSS 20.0统计软件处理数据。计量资料比较分别采用两独立样本的t检验和重复测量的方差分析;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1手关节损伤患者X线检查结果 术前X线片显示尺骨骨折合并肘关节脱位,骨折术后复查X线片可见骨折固定情况良好,术后3个月复查X线片情况显示骨折预后良好,见图1。
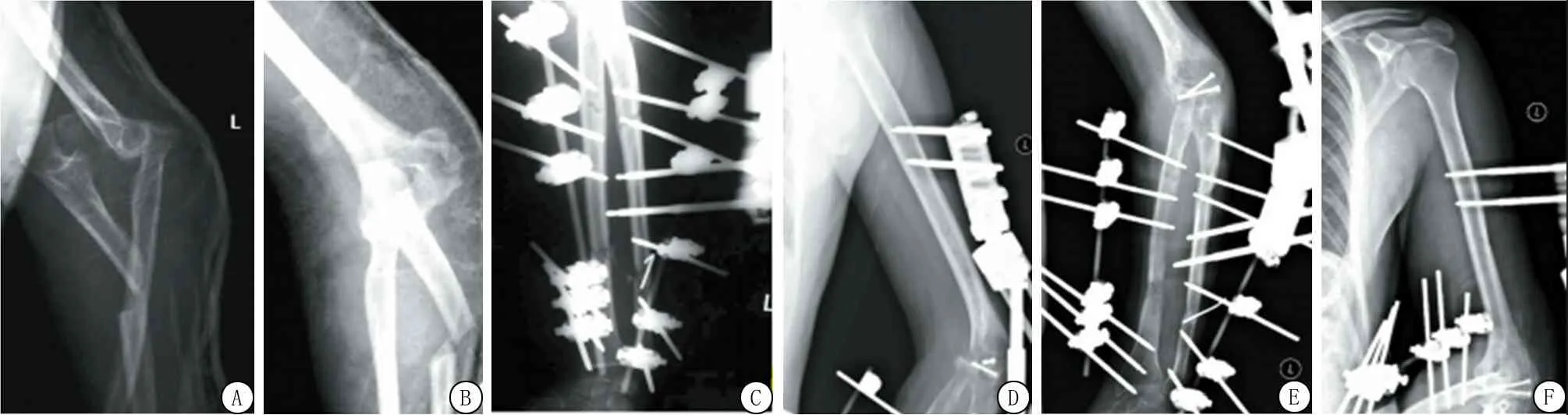
图1 肘关节损伤患者术前、术后以及术后随访3个月X线检查结果
A,B.分别为过肘关节损伤患者术前X线正位片和侧位片,可见尺骨骨折合并肘关节脱位;C.患者尺骨、桡骨骨折术后复查X线片;D.患者肱骨骨折术后复查X线片;E.患者尺骨、桡骨骨折术后3个月复查X线片;F.患者肱骨骨折术后3个月复查X线片
Figure1X-rayfindingsofpatientswithelbowinjurybefore,afterandafter3monthsfollow-up
2.22组手术时间、骨折愈合时间及骨不愈合率比较 试验组VAS评分、骨折愈合时间明显低于或短于对照组(P<0.05);2组手术时间、骨不愈合率差异均无统计学意义(P>0.05)。见表1。
2.32组不同时点 Mayo肘关节功能评分比较 2组术后肘关节功能评分均呈逐渐升高趋势,但试验组升高幅度大,2组Mayo肘关节功能评分在组间、时点间、组间·时点间交互作用差异均有统计学意义(P<0.05),见表2。
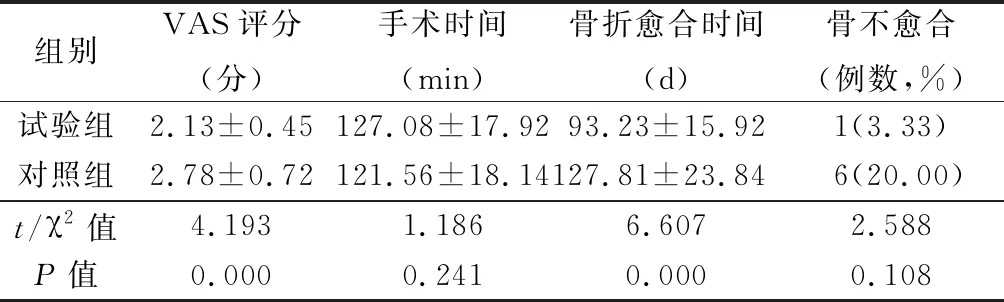
组别VAS评分(分)手术时间(min)骨折愈合时间(d)骨不愈合(例数,%)试验组2.13±0.45127.08±17.9293.23±15.921(3.33)对照组2.78±0.72121.56±18.14127.81±23.846(20.00)t/χ2值4.193 1.1866.6072.588P值0.0000.2410.0000.108
表2 2组不同时点 Mayo肘关节功能评分比较Table 2 Comparison of Mayo elbow function scores at different time points between two groups 分)
2.42组术后并发症发生率比较 2组术后3个月内手术并发症发生率差异无统计学意义(P>0.05),见表3。
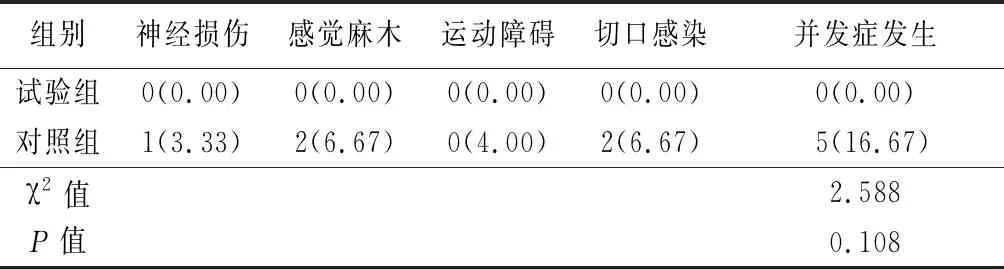
表3 2组术后并发症发生率比较 Table 3 Comparison of complications incidence in postoperative between two groups (n=30,例数,%)
3 讨 论
近年来,随着交通事故发生率的增加和人口老龄化加剧,肘关节骨折的发生率呈逐年上涨趋势,尤其是过肘关节面的复杂性骨折[7],其形式多样且易造成周围软组织和神经血管损伤,已成为临床治疗中的一大难题[8]。肘关节负责着重要的屈伸活动和前臂的旋转运动,对复杂类型过肘关节面骨折,手术只是决定其治疗成败的其中一个因素,术后早期的康复治疗和适时开始功能锻炼与手术具有同样重要的作用[9]。目前临床上采用的传统外固定支架可能会造成肘关节长期制动引起关节僵直,影响早期肘关节功能恢复。相关研究显示动力型外固定支架可极大程度降低术后关节粘连和僵硬等常见并发症,提高肘关节功能评分,对改善患者预后有重要意义[10]。
动力型外固定支架是合适于肘关节运动功能的新型外固定支架,其可通过关节内骨块的模造作用使关节面恢复平整,减少关节周围骨质疏松的发生[11],能够实现术后早期功能锻炼,减少术后制动时间,极大程度降低了术后关节粘连和僵硬等常见并发症[12]。调节外固定架活动位置既保证关节的良好对合,又避免了关节间的轴向剪切力,在维持肘关节稳定性的同时还可帮助关节功能恢复[13]。传统外固定支架仅有轴向牵引作用,对于过肘关节面骨折的稳定性较差,可能导致关节畸形愈合,术后长期制动可能加重局部血液循环不畅,造成肌肉组织的失用性萎缩,从而影响肘关节功能甚至导致关节发生挛缩畸形,加大后期对于畸形矫正的难度,严重影响患者的工作生活[14]。本研究试验组采用克氏针、微型钢板螺钉将骨折碎片尽量解剖复位,然后采用动力型支架,使得骨折达到解剖复位的同时骨折稳定性也得到可靠保护。
本研究试验组术后随访1个月、3个月、6个月及12个月的Mayo肘关节功能评分均显著高于对照组,VAS评分低于对照组,试验组的骨折愈合时间短于对照组,说明动力型外固定支架在过肘关节面复杂型骨折中的效果确切,功能恢复和预后值得肯定。王宏亮等[15]的研究也显示,动力型外定架较传统外固定架维持关节的正常解剖解构的能力更强,同时通过牵拉骨折端的骨膜、肌腱、韧带等软组织,关节得到了早期的功能性活动,避免了肘关节因手术长期制动造成的畸形,术后功能恢复快,骨折愈合时间短,随访肘关节功能恢复更佳[16]。有研究表明,适时的功能性活动可增强局部血液循环,不仅可以提高骨折和软组织损伤的恢复能力,降低患者VAS评分,还避免了因血供不足营养障碍造成的骨不愈合、骨不连等并发症的发生[17]。此外,动力型外固定架安装的关键在于支架旋转轴中心应与肘关节活动的旋转中心保持一致,否则可能因外固定架与肘关节活动的矛盾运动[18],造成外固定架的断裂,不仅无法达到预期治疗效果,还可能会加重病情[19]。动力型外固定支架为临床上此类患者提供更加合理的手术方案,可最大程度改善术后肘关节的功能,改善患者术后生活质量,具有重要的社会和经济学效益[20]。
本研究试验组神经损伤、感觉麻木和运动障碍等手术并发症发生率与对照组差异无统计学意义,说明动力型外固定支架可能对减少正中、尺神经、尺动脉等损伤的发生具有一定的临床意义。有研究显示,动力型外固定架的手术操作比较便捷,可达到良好的解剖复位,并为受损神经肌肉组织提供良好的血液供应,在早期恢复功能性的同时避免了骨折长期不愈合引起的神经刺激[21-22]。
综上所述,外动力型固定支架用于过肘关节复杂型骨折效果更佳,可明显改善肘关节功能,减少骨折愈合时间,降低VAS评分,Mayo肘关节功能评分更高,值得临床推广应用。

