EUS同台或分期操作与MRCP在胆总管结石ERCP术前诊断中的应用分析*
海南省第三人民医院消化内科(海南 三亚 572000)
高 蕾
胆总管结石(common bile duct stones,CBDS)根据发病机制可分为原发和继发两种类型,其中原发CBDS为胆管内直接形成的结石,化学成分主要棕色结石;继发者则主要为由胆囊中脱落的胆固醇结石[1]。CBDS患者主要表现为腹痛、发热及黄疸等非典型症状,随病情进展可导致胰腺或胆管急性炎症,严重者甚至发生休克或死亡,故需尽早明确诊断并给予合理治疗[2]。随着医学水平发展,多数CBDS患者均可通过内镜完成治疗,其中内镜逆行胆胰管造影(endoscopic retrograde cholangio pancreatography,ERCP)已成为现阶段CBDS诊断和治疗首选方案,但手术创伤和并发症仍可能对患者健康造成损害,因此需术前明确诊断以避免不必要的手术操作[3]。磁共振胰胆管成像(magnetic resonance cholangio pancreatography,MRCP)和超声内镜(endoscopic ultrasound,EUS)均是目前胆道疾病常用影像学无创检查方法,且用于CBDS诊断准确率较高[4-5]。本文主要研究EUS与MRCP在CBDS患者ERCP术前诊断中的应用价值,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2016年7月至2019年7月我院208例可疑CBDS患者临床资料进行回顾性分析,根据ERCP术前检查方法将患者分为3组,其中同台EUS组61例,男性34例、女性27例,年龄28~74岁,平均(51.26±8.73)岁;分期EUS组79例,男性45例、女性34例,年龄26~78岁,平均(50.84±9.12)岁;MRCP组68例,男性36例、女性32例,年龄31~75岁,平均(51.78±8.36)岁;三组年龄和性别差异无统计学意义(P>0.05)。纳入标准:①根据患者症状或B超、CT等常规检查提示CBDS;②年龄≥18岁;③均接受ERCP手术治疗;④ERCP术前均完成EUS或MRCP检查;⑤分期EUS与ERCP间隔时间为1~30d;⑤患者及家属知晓本研究并签署同意书。排除标准:①EUS或MRCP检查前已确诊者;②各种原因导致EUS或MRCP检查失败;③临床资料保存不完整或无法明确诊断者。
1.2 研究方法
1.2.1 MRCP检查:嘱患者检查前禁食8h,采用德国西门子1.5T MRI扫描仪以及8通道体部相控阵线圈行三维高分辨单次激发快速自旋回波序列(SSFSE)进行MRCP扫描,参数设置为TR3000ms,TE1050ms,FOV 360mm×360mm,矩阵256×205,将数据导入配套处理系统进行分析,诊断标准为胆总管内可见类圆形、圆形或不规则形低信号影且周围为高信号,发生嵌顿时显示梗阻端倒“杯口”状充盈缺损同时伴有上段胆道系统不同程度扩张[6]。
1.2.2 EUS检查:所用仪器为Olympus EU-M30电子内镜超声处理中心以及频率7.5MHz的GF UMQ 240超声内镜,先将探头送至十二指肠乳头末端,然后沿胆管走行缓慢退镜并逐层扫描,显示伴或不伴声影的强回声点则视为结石阳性,其中EUS与ERCP同台操作者为同台组,分期操作者为分期组。
1.2.3 MRCP手术:术前完善相关检查并停用华法林等抗凝药物7d,将Olympus JF260V十二指肠镜寻腔进镜并进行造影检查,明确结石位置、大小和数量等细节信息后沿11点~12点方向切开乳头,切口长度参考乳头解剖形态和结石大小进行调整,适度扩张乳头后后根据结石大小、质地采取相应方法套取结石,对各种原因导致取石困难者采用胆道塑料支架置入术(ERBD)协助取石,对伴胆管炎者术后实施常规引流,所有患者术后禁食24h并给予抗感染、抑酸及补液等对症支持治疗,常规监测生命体征和患者有无不适症状,EUS与ERCP同台组由相同人员完成手术。
1.3 统计学方法 计数资料以率(%)表示,组间对比进行χ2检验;计量资料使用()表示,两组间比较采用独立样本t检验;同台EUS、分期EUS和MRCP诊断价值分析采用Kappa检验,采用McNemar检验比较三种方法诊断准确性差异;数据分析采用SPSS19.0软件,以P<0.05为差异有统计学意义。

表1 同台EUS、分期EUS和MRCP术前诊断价值分析
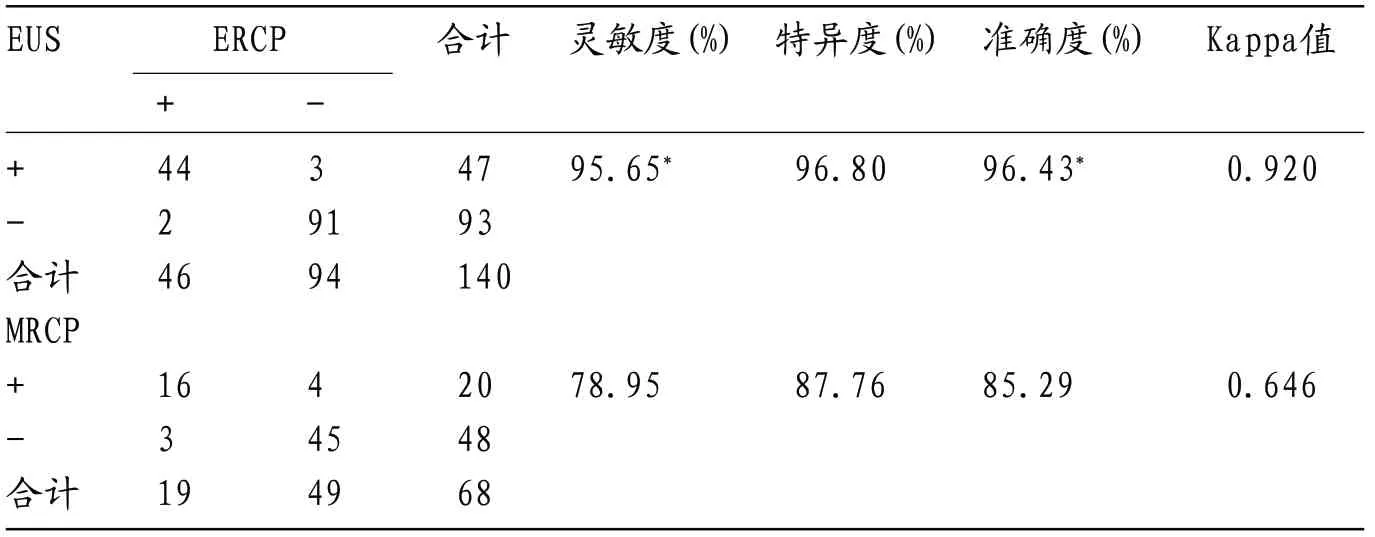
表2 EUS和MRCP对结石直径<5mm患者的术前诊断价值比较

表3 EUS和MRCP对结石直径≥5mm患者的术前诊断价值比较
2 结 果
2.1 同台EUS、分期EUS和MRCP术前诊断价值分析 以ERCP结果为“金标准”,同台EUS组61例患者中确诊为CBDS者47例,同台EUS诊断灵敏度、特异度和准确度分别为95.74%、93.75%和95.24%;分期EUS组79例患者中确诊61例,分期EUS诊断灵敏度、特异度和准确度分别为95.08%、83.33%和93.76%;MRCP组68例患者确诊54例,MRCP诊断灵敏度、特异度和准确度分别为85.19%、78.57%和83.82%;三种方法诊断价值从高到低分别为同台EUS、分期EUS和MRCP,且McNemar检验结果显示同台EUS对CBDS诊断准确率明显高于MRCP(P<0.05)。见 表1。
2.2 EUS和MRCP对结石直径<5mm患者的术前诊断价值比较 ERCP结果显示,完成EUS检查的140例患者中确诊108例,其中结石直径<5mm者46例(42.59%),诊断灵敏度、特异度和准确度分别为95.65%、96.80%和96.43%;MRCP检查显示68例患者确诊54例,其中直径<5mm者19例(35.19%),诊断灵敏度、特异度和准确度分别为78.95%、87.76%和85.29%;EUS诊断灵敏度和准确度较MRCP具有明显优势(P<0.05)。见表2。
2.3 EUS和MRCP对结石直径≥5mm患者的术前诊断价值比较 ERCP结果显示,完成EUS检查的140例患者中确诊108例,其中结石直径<5mm者62例(57.41%),诊断灵敏度、特异度和准确度分别为95.65%、96.80%和96.43%;MRCP检查显示68例患者确诊54例,其中直径<5mm者35例(64.81%),诊断灵敏度、特异度和准确度分别为78.95%、87.76%和85.29%;EUS和MRCP诊断价值比较未见明显差异(P>0.05)。见 表3。
3 讨 论
CBDS是临床常见胆道疾病,随着人们生活水平提升和饮食结构改变,其发病率呈明显上升趋势且高龄患者数量不断增加,文献报道约3%~20%的胆囊切除术患者常合并存在CBDS,对患者生活质量和身心健康造成损害[7]。既往CBDS诊断主要根据症状、实验室检查及B超结果来完成,准确率常难以达到理想效果,随着影像学技术不断发展,MRCP和EUS等检查手段逐渐推广应用并取得良好效果,ERCP指南建议对B超未能确诊的CBDS可疑患者行MRCP或EUS检查,其中仍未确诊者则行ERCP完成诊断和治疗[8]。
MRCP诊断CBDS是利用T2WI来显示胆道内充盈缺损和狭窄并根据胆汁形态分析其可能原因,可获得近似于ERCP的影像学效果,是现阶段最佳无创新检查方法,其中CBDS多表现为圆形充盈缺损,文献报道显示MRCP诊断CBDS灵敏度为91.67%,特异度为81.58%,较CT等常规影像学检查具有明显优势[9]。EUS是将内径高分辨超声显像进行结合以全面观察胆总管行径和腔内结构的检查技术,与普通超声相比可实现近距离显影,同时有效排除腹壁脂肪和胃肠气体干扰,提升结石检出率和诊断准确性[10]。Sharma等[11]进行前瞻性研究表明对可疑CBDS患者术前行EUS检查可减少44%~73.3%的不必要ERCP检查,从而减少侵入性操作引起的感染、出血及胆漏等并发症,有利于保障患者身心健康。近年来国内外关于MRCP和EUS对CBDS诊断价值比较的研究较多,但不同报道结果存在一定差异,Giljaca等[12]认为EUS对CBDS诊断敏感性和特异性分别为95%和97%,而MRCP分别为93%和96%,两种方法诊断价值大致相同。本研究根据ERCP术前检查方法将可以CBDS患者分为同台组EUS、分期EUS和MRCP三组,结果显示期诊断价值从高到低分别为同台EUS、分期EUS和MRCP,且McNemar检验结果显示同台EUS对CBDS诊断准确率明显高于MRCP,表明EUS尤其是同台EUS对CBDS诊断较MRCP更高,与谢璐等[13]研究认为EUS与ERCP同台操作较MRCP能明显提高CBDS诊断的灵敏度和阴性预测值的结果相一致。
既往研究认为,结石大小是影响其诊断准确率的重要因素,MRCP由于空间分辨率限制,对胆管壁层次和微小病变显示效果较差,虽然其侵入性相对EUS更小,但对直径较小的结石敏感性偏低,谢璐等[13]研究认为MRCP诊断直径<10mm的CBDS灵敏度为72.4%,阴性预测值仅有30.0%。张皞等[14]报道表明EUS对CBDS尤其是胆道下段微小结石诊断价值明显优于MRCP。本研究结果显示对直径<5mm的CBDS患者,EUS诊断灵敏度和准确度较MRCP具有明显优势,且两种检查方法对直径>5mm的患者诊断价值比较未见明显差异,表明EUS和MRCP对结石直径较大的CBDS患者诊断价值相当,而对直径较小的患者则以EUS更具优势。
综上所述,同台EUS对CBDS诊断价值优于分期EUS和MRCP,且EUS对直径<5mm的结石诊断价值更高,因此对可疑CBDS患者ERCP术前应采取EUS检查明确诊断。

