个性化营养干预在小儿先天性心脏病术后的应用
冯瑞玲 范邵蒙 王瑞玲 魏丹丹 梁爽
(河南省儿童医院胸心外科 郑州450018)
先天性心脏病是因胚胎期心脏血管发育异常,致心脏畸形病变[1]。先天性心脏病患儿因心脏严重畸形、心功能不全,常伴胃肠功能紊乱,其合并营养不良发生率高达70.0%[2]。术前营养不良会使患儿抵抗力下降,手术风险增加,术后切口延迟愈合,极易诱发感染。因此评估先天性心脏病患儿营养状况,及时开展营养支持,以改善患儿营养状态,确保术后康复十分必要。我院采用个性化营养干预先天性心脏病术后患儿,取得了良好的效果。现报道如下:
1 资料与方法
1.1 一般资料 选取我院胸心外科2018 年1 月~2019 年1 月收治的行手术治疗的先天性心脏病患儿120 例,按非随机非劣效性原则分为对照组和观察组各60 例。对照组男31 例,女29 例;年龄5 d~3岁,平均(11.58±4.13)个月;体质量3.14~15.43 kg,平均(8.43±1.25)kg;室间隔缺损23 例,房间隔缺损15 例,法洛四联症15 例,动脉导管未闭5 例,三尖瓣反流2 例。观察组男30 例,女30 例;年龄5 d~3 岁,平均(11.62±4.15)个月;体质量3.15~15.45 kg,平均(8.42±1.26)kg;室间隔缺损21 例,房间隔缺损16 例,法洛四联症15 例,动脉导管未闭6 例,三尖瓣反流2 例。两组基线资料比较无显著性差异(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
1.2 纳入及排除标准
1.2.1 纳入标准 经超声、CT 等影像学检查,确诊为先天性心脏病;年龄≤3 岁;家长或法定监护人对研究知情,签订知情同意书。
1.2.2 排除标准 伴局部感染、全身感染;凝血机制异常;术前伴严重营养不良;主要照顾者精神异常、依从性差。
1.3 护理方法
1.3.1 对照组 采用常规护理。术前向患儿家长行健康宣教及心理疏导,告知患儿营养状况及饮食摄入相关内容,鼓励患儿进食;术后监测体征变化,完善基础护理,积极呼吸道管理,给予肠内营养或肠外营养。
1.3.2 观察组 在常规护理的基础上进行个性化营养干预。(1)评估。术前由护士对患儿营养状况进行评估,比如患儿是否有声带麻痹,体质量是否低于第三百分位或出生体质量下降高于2 个百分位,是否有乳糖不耐受,有无使用强化母乳或配方奶,是否鼻饲喂养,是否出现咳嗽、憋气、恶心等经口不良情况。根据患儿营养状况,制定营养干预方案。(2)制定饮食及营养摄入方案。根据患儿营养状况,制定的饮食方案要做到膳食平衡、营养合理。由护士参与制定食谱,确定烹饪方法;肠内营养或肠外营养应亲自制作及品尝,改善食物口感。(3)实施。术后6 h 内即请专业营养师评估患儿肠内营养可行性,开始肠内营养。根据患儿年龄、体质量,选择合适胃管,鼻饲前后以温开水冲洗,经常回抽胃液。选择高能量密度的营养制剂,比如雀巢小百肽/蔼儿舒制剂等,消化功能低者予以微量泵注。对严重病例,术后3 d 开始肠外营养,肠外营养选择静脉高营养液,营养液由复方氨基酸、葡萄糖、中长链脂肪乳、维生素制成,微量泵匀速输入。经口食物:牛奶、蔬菜、水果、蛋类等,均由护士参与制作。
1.4 观察指标 (1)两组于入院3 d、术后10 d 行营养指标评估,检测血清总蛋白、血清白蛋白及淋巴细胞总数;(2)测量两组入院3 d、术后10 d 体质量、头围、肱三头肌皮褶厚度等指标;(3)比较两组呼吸机辅助时间及住院时间;(4)计算两组切口感染、误吸、毛细血管渗漏综合征、消化道出血、急性压疮等并发症发生率。
1.5 统计学方法 用SPSS20.0 统计学软件处理数据。计量资料以表示,用t 检验;计数资料以%表示,用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组营养指标比较 术前两组血清总蛋白、血清白蛋白及淋巴细胞总数比较,差异无统计学意义(P>0.05);术后两组血清总蛋白、血清白蛋白均较术前降低(P<0.05),而淋巴细胞总数与术前比较无显著差异(P>0.05),观察组术后各指标均高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组营养指标比较
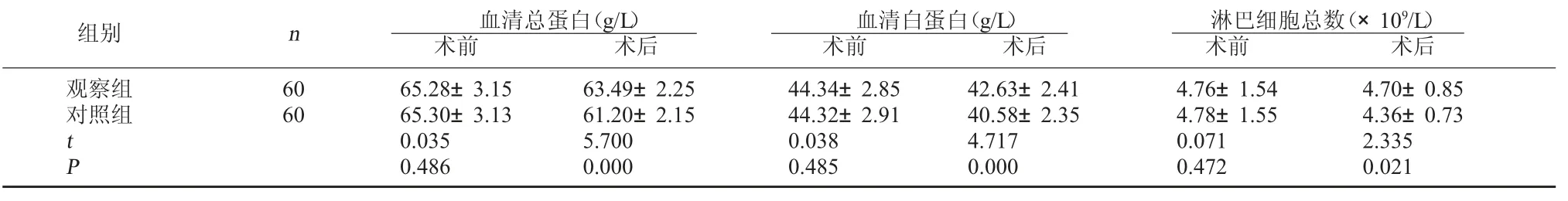
表1 两组营养指标比较
淋巴细胞总数(×109/L)术前 术后观察组对照组组别 n 血清总蛋白(g/L)术前 术后60 60 t P 65.28±3.15 65.30±3.13 0.035 0.486 63.49±2.25 61.20±2.15 5.700 0.000血清白蛋白(g/L)术前 术后44.34±2.85 44.32±2.91 0.038 0.485 42.63±2.41 40.58±2.35 4.717 0.000 4.76±1.54 4.78±1.55 0.071 0.472 4.70±0.85 4.36±0.73 2.335 0.021
2.2 两组体质量、 头围、 肱三头肌皮褶厚度比较术前两组体质量、头围、肱三头肌皮褶厚度比较,差异无统计学意义(P>0.05);术后两组体质量、头围、肱三头肌皮褶厚度较术前降低,且观察组体质量、头围、肱三头肌皮褶厚度高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组体质量、头围、肱三头肌皮褶厚度比较
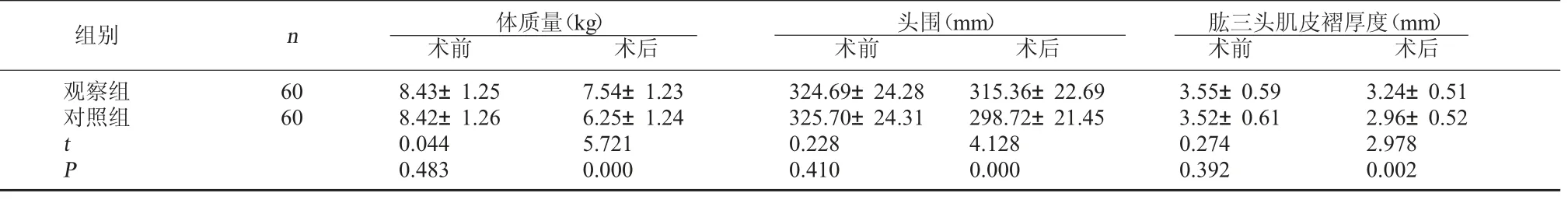
表2 两组体质量、头围、肱三头肌皮褶厚度比较
肱三头肌皮褶厚度(mm)术前 术后观察组对照组组别 n 体质量(kg)术前 术后60 60 t P 8.43±1.25 8.42±1.26 0.044 0.483 7.54±1.23 6.25±1.24 5.721 0.000头围(mm)术前 术后324.69±24.28 325.70±24.31 0.228 0.410 315.36±22.69 298.72±21.45 4.128 0.000 3.55±0.59 3.52±0.61 0.274 0.392 3.24±0.51 2.96±0.52 2.978 0.002
2.3 两组呼吸机辅助时间及住院时间比较 观察组呼吸机辅助时间及住院时间短于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组呼吸机辅助时间及住院时间比较(d
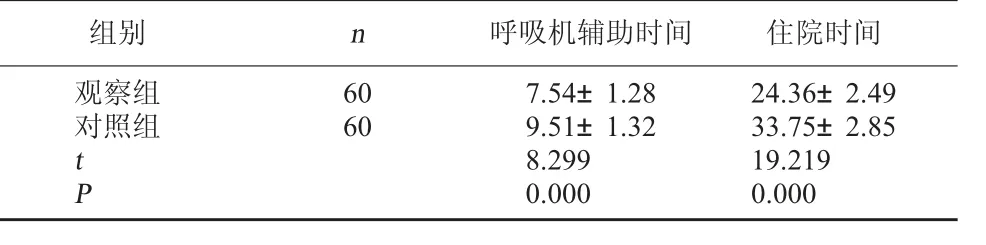
表3 两组呼吸机辅助时间及住院时间比较(d
组别 n 呼吸机辅助时间 住院时间观察组对照组60 60 t P 7.54±1.28 9.51±1.32 8.299 0.000 24.36±2.49 33.75±2.85 19.219 0.000
2.4 两组并发症发生情况比较 观察组术后发生切口感染1 例,毛细血管渗漏综合征2 例,并发症发生率5.00%;对照组术后发生切口感染3 例,误吸2例,消化道出血2 例,急性压疮2 例,毛细血管渗漏综合征3 例,并发症发生率20.00%。观察组并发症发生率明显低于对照组,差异有统计学意义(χ2=4.876,P=0.027)。
3 讨论
先天性心脏病手术患儿低龄化、复杂化趋势日益明显,而因手术创伤及病情影响,患儿多伴不同程度的营养不良,致术后并发症增加,康复速度延迟。本研究发现,两组术后各营养指标均较术前有所降低,差异有统计学意义。先天性心脏病患儿因心脏功能发育欠佳,正处于生长发育阶段,能量摄入不足导致营养水平下降,而手术创伤会进一步损害机体组织,使营养不良程度加重[3~4]。因此,及早开展营养支持干预,可改善营养不良状况,预防术后营养摄入的大幅度降低。
有学者提出,对住院患儿行营养风险筛查,对存在营养风险患儿予以营养评估及干预,可以改善营养状况,改善疾病预后[5]。本研究观察组患儿术后各营养指标均高于对照组,呼吸机辅助时间及住院时间短于对照组,并发症发生率低于对照组,表明先天性心脏病术后患儿早期行合理规范的营养支持干预,有利于维持术后较为稳定的营养状况,提高机体免疫力,降低并发症发生率,促进恢复。
个性化营养干预需由护士全程参与到患儿营养评估、营养计划的制定及实施过程中。首先评估患儿营养状况,制定平衡、合理的膳食方案,及时补充易吸收的蛋白质,增加膳食纤维、维生素等可增强免疫功能的食物摄入;严重营养不良患儿静脉补充营养物质,弥补因手术造成的大量营养物质丢失;同时术后6 h 开展早期营养支持,补充机体所需营养,有利于患儿术后营养恢复[6]。术后采取肠内营养及肠外营养,在维持消化系统正常生理功能时,可减少术后消化道出血发生,且不会因术后体液限制造成心脏负荷增加。为患儿提供全面、个性化营养干预,可以促进机体组织修复,加强机体免疫功能,减少感染、毛细血管渗漏综合征等并发症发生。综上所述,采用个性化营养干预先天性心脏病术后小儿,能改善患儿营养、呼吸状况,缩短术后辅助呼吸时间,降低术后并发症发生率,加快术后康复速度。

