血清β-hCG、ICAM-1、MMP-9在足月胎膜早破宫内感染及预后中的临床评价意义
杨帆 安晓霞 程亚华
研究发现,我国每年约10%左右的孕妇会发生胎膜早破的现象,胎膜早破又被称为临产前胎膜自然破裂[1]。胎膜早破一旦发生,患者阴道内的病原微生物会发生上行,造成母婴感染,感染率高达15%以上[2]。并发感染的胎膜早破患者,同时会加大早产、难产等不良母婴预后的风险[3],如没有及时治疗会严重危及母婴的生命安全。胎膜早破孕妇发生羊膜腔感染的早期,孕妇多无明显的临床症状[4],增加了产前诊断的困难。因此,如能在妊娠早期检测出孕妇的感染情况,则可以进行及时治疗,减低孕妇的发病率和母婴的死亡率。近年来,宫内感染也是诱发胎膜早破的诱因之一,二者显著相关[5]。宫内感染会造成致使胎膜的坚韧度和弹性降低,脆性增加,从而加大了胎膜破裂的风险[6]。目前,临床上尚未找到理想的预测指标,细胞间黏附分子-1、基质金属蛋白酶9、β-绒毛膜促性腺激素均是全身炎症反应的特异性标志物,当机体发生炎症反应时其水平会明显升高[7,8]。本研究将探讨血清β-hCG、ICAM-1、MMP9在足月胎膜早破宫内感染及预后中的临床评价意义,现报道如下:
资料与方法
1 临床资料 根据如下纳入和排除标准,收集我院收治的296例胎膜早破孕妇为研究对象,所有患者均符合2008年第7版《妇产科学》中胎膜早破的诊断标准[9],患者均于产前空腹抽取静脉血,经处理后检测孕妇血清中β-hCG、ICAM-1、MMP9水平,当孕妇分娩后留取胎膜和胎盘组织进行临床检查,判断其是否存在组织绒毛膜炎,然后根据患者的感染情况将其分为非感染组和感染组,其中非感染组184例,感染组112例。对两组孕妇的年龄、孕周进行比较,差异无统计学意义(P>0.05),可以进行比较,见表1。
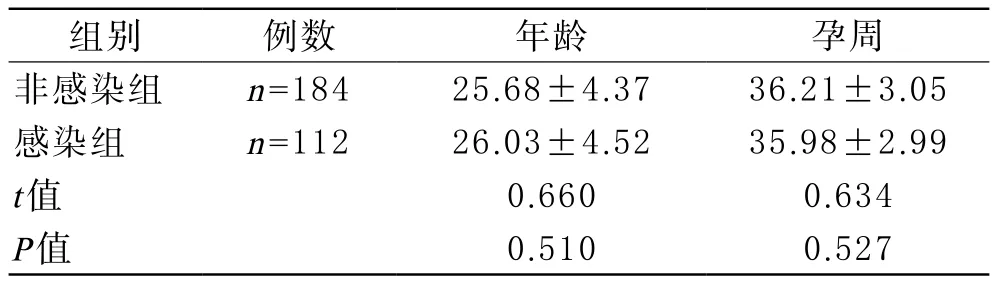
表1 两组孕妇基本资料比较( ±s)
纳入标准:①所有患者均符合2008年第7版《妇产科学》中胎膜早破的诊断标准[9];②孕妇均为足月胎膜早破患者;③孕妇无发热等明显感染症状;④所有孕妇均无其他严重的内科疾病;⑤患者和家属均了解本研究的内容,签署知情同意书。
排除标准:①未足月的孕产妇;②患有恶性肿瘤的孕妇;③孕妇存在发热等明显的感染症状;④孕妇合并其他严重的内科疾病。
2 标本的采集及检测方法 于孕妇产前抽取空腹静脉血5 mL,静置5 min后,经3 000 rpm离心15 min处理,留取上层血清,置于-80℃保存。采用ELISA法测定对比两组孕妇血清中MMP9 、ICAM-1与β-hCG水平。并在孕妇产后取胎盘、胎膜组织进行病理学检查,根据组织病理切片在高倍镜视野下的炎性细胞浸润情况进行判断[10],如炎性细胞数超过5个以上,则存在组织绒毛膜炎。
3 观察指标 对比感染组与非感染组孕妇血清MMP9、ICAM-1、β-hCG水平,以及三种血清水平检测对绒毛膜羊膜炎的诊断敏感性、特异性、准确性等。观察比较两组孕妇的住院时间和抗菌药使用时间等预后评估指标。
4 统计学处理 应用SPSS19.0软件进行统计学分析,计量资料采用( ±s)表示,选择t检验,计数资料采用百分位数表示,选择卡方检验,P<0.05表示差异有统计学意义。
结 果
1 非感染组与感染组患者血清MMP9、ICAM-1、β-hCG水平比较 根据表2可知,非感染组患者的血清MMP9、ICAM-1、β-hCG水平均明显低于感染组,差异显著,存在统计学意义(P<0.05)。
2 血清MMP9、ICAM-1、β-hCG水平预测胎膜早破宫内感染价值比较 血清MMP9、ICAM-1、β-hCG水平预测胎膜早破宫内感染价值比较,敏感性、特异性和精确度经比较ICAM-1>MMP9>β-hCG,阳性预测价值MMP9>ICAM-1>β-hCG,阴性预测价值MMP9>β-hCG>ICAM-1,但经过χ2检验比较,无显著的统计学差异,P>0.05,具体见表3。上述血清指标联合检测对胎膜早破宫内感染的预测价值经比较,三者联合检测与两两联合检测相比,敏感度与特异度均无显著差异(P>0.05),但精确度明显升高(P<0.05),详见表4。
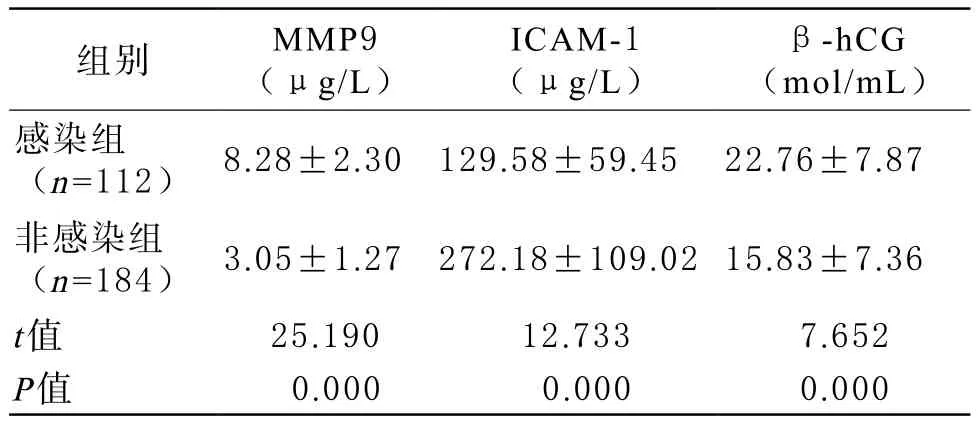
表2 非感染组与感染组患者血清MMP9、ICAM-1、β-hCG水平比较( ±s)
3 血清MMP9、ICAM-1、β-hCG水平对胎膜早破预后价值的评价 根据表5可知,血清MMP9、ICAM-1、β-hCG阳性患者的抗菌药物使用时间和住院时间均明显高于MMP9、ICAM-1、β-hCG阴性患者(P<0.05)。
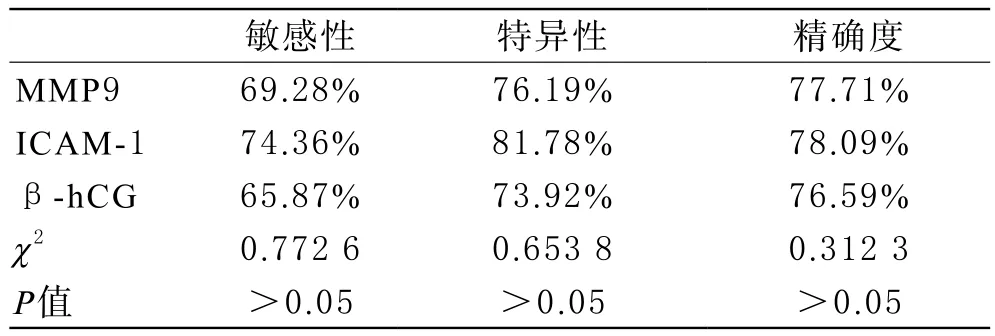
表3 血清MMP9、ICAM-1、β-hCG水平预测胎膜早破宫内感染价值比较
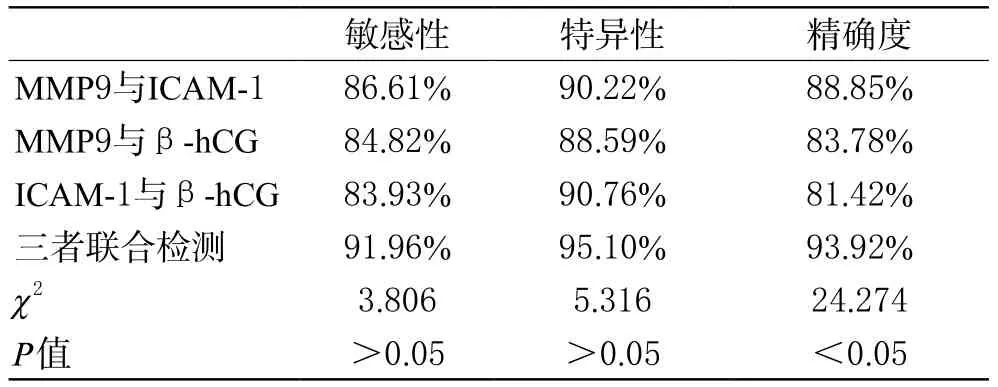
表4 血清指标联合检测对胎 膜早破宫内感染的预测价值
讨 论
胎膜早破是指临产前胎膜自然破裂的现象,目前其发生原因和机制尚不清晰,研究发现主要原因包括感染、羊膜绒毛变性、胎膜结构异常等等[1]。大量研究显示,羊膜腔内的病原微生物、细菌感染等等是胎膜早破发生的首要原因[2]。胎膜早破并发绒毛膜羊膜炎孕妇大多无明显的临床症状,如果感染不能及时被控制,患者的生命健康会受到严重威胁[5]。也有研究发现,胎膜早破的发生越早,孕妇会发生宫内感染的风险越大,因此,临床上认为感染的发生与胎膜早破相关联,形成恶性循环[6]。目前,临床上缺乏诊断宫内感染的有效指标,因此,寻找到特异性好灵敏度高的诊断指标尤为关键,这也是临床研究的热点问题[11]。临床诊断胎膜早破的方法较多,但多存在较大的诊断误差、假阳性较高,所以及早发现并干预对胎膜早破患者的母婴预后也有重要意义[11]。
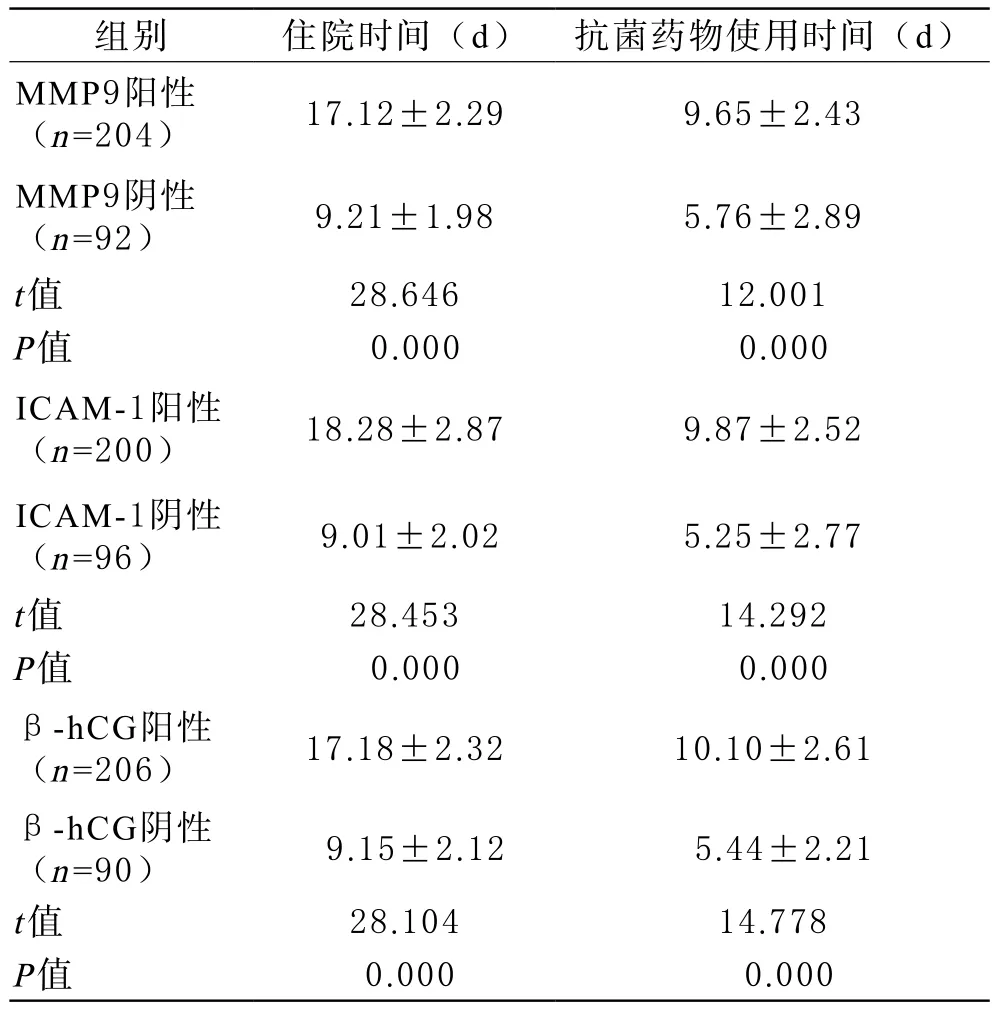
表5 血清MMP9、ICAM-1、β-hCG水平对胎膜早破预后价值的评价( ±s)
β-HCG分泌于受精卵着床,是一种糖蛋白激素,血清中β-HCG激素水平与滋养层的细胞数呈正相关,其主要功能是促进黄体从月经周期向早孕期转变,通过与黄体细胞膜受体相结合,激活腺苷酸环化酶,促进黄体激素的分泌,同时影响卵巢内甾体类激素的合成分泌,并刺激胎盘滋养层的孕酮生成等[12]。ICAM-1是一种介导内皮细胞与白细胞黏附的细胞黏附分子,属于免疫球蛋白家族成员之一[13]。在正常状况下,ICAM-1呈低表达,当机体受到诱导刺激时才会呈现高表达,往往会促进疾病的发生发展[13]。ICAM-1可以作为炎性反应的标志物之一,在临床研究中具有重要意义。MMP9来源于粒细胞、羊膜上皮细胞和滋养细胞,研究表明,MMP9可以作为肿瘤标记物之一,与肿瘤细胞的凋亡和形态变化密切相关[14]。也有研究发现,MMP9也在胎膜强度的评估中起到一定作用,MMP9可以裂解纤连蛋白和胶原弹性蛋白,导致局部胎膜的抗张力下降[15]。
本研究的研究结果表明,非感染组患者的血清MMP9、ICAM-1、β-hCG水平均明显低于感染组,差异显著,存在统计学意义(P<0.05)。血清MMP9、ICAM-1、β-hCG水平预测胎膜早破宫内感染价值比较,敏感性、特异性和精确度经比较ICAM-1>MMP9>β-hCG,阳性预测价值MMP9>ICAM-1>β-hCG,阴性预测价值MMP9>β-hCG ICAM-1,但经过χ2检验比较,无显著的统计学差异,P>0.05。血清MMP9、ICAM-1、β-hCG阳性患者的抗菌药物使用时间和住院时间均明显高于MMP9、ICAM-1、β-hCG阴性患者(P<0.05)。综上所述,检测足月胎膜早破孕妇的血清β-hCG、ICAM-1、MMP9水平均可以较为准确的预测孕妇宫内感染的情况,并可以更好的预测患者的预后情况。