老年肌少症中值得关注的几个问题
彭楠,曹梦宇,刘金炜
1.中国人民解放军总医院第二医学中心康复医学科,北京100853;2.中国人民解放军总医院研究生院,北京100853
全球正面临着人口老龄化的问题。肌少症作为一种新的老年综合征,它在高龄、老年照护机构人群中发病率高,与许多不良结局相关,如跌倒、认知障碍、焦虑、失能、住院和死亡等,已经成为老年医学的研究热点。随着国内外学者对肌少症研究的不断深入,我们对这一疾病也有了新的认识。
1 肌少症定义的演变
最初对肌少症的认识局限在老年人随增龄骨骼肌的肌肉量减少。后来发现骨骼肌的肌肉量与肌肉力量和功能不成线性关系,单纯的肌肉量下降与老年人的功能状态并无明显相关性。弗雷明汉心脏研究调查了753 例72~95 岁的老年人,发现低肌肉量与失能无关[1]。另一项针对年龄≥55 岁的大型社区人群调查研究也显示,肌肉量和自我报告的功能受限无明显相关性。近期更多的研究支持肌肉量下降和日常活动能力如行走、爬楼梯等的关系并不显著[2-3]。
肌力或功能的下降与最终结局关系更加密切。肌少症的定义也由最初几十年前关注骨骼肌的肌肉量,转化到同时关注肌肉量和肌肉力量的减退,更加重视功能的改变。2010年,欧洲肌少症工作组(European Working Group on Sarcopenia in Older People,EWGSOP)首先提出肌少症的临床定义,建议用骨骼肌肌量和功能(肌力或活动能力)同时下降来诊断肌少症。2011年国际肌少症工作组(International Working Group on Sarcopenia,IWGS)强调身体功能评测,包括从椅子上的起坐能力或步速测试。2014年亚洲肌少症工作组(Asia Working Group for Sarcopenia,AWGS)和美国国立卫生研究院基金会(Foundation for the National Institutes of Health,FNIH)也分别推出各自的肌少症专家共识。2019年EWGSOP 新修订了肌少症定义,肌少症(Sarcopenia 骨骼肌减少症)是一种进行性、广泛性的骨骼肌疾病,表现为肌肉质量和功能的加速丧失。肌少症与多种不良后果有关,包括跌倒、功能下降、衰弱和死亡[4]。世界卫生组织已将为老年人提供综合护理的重点从以疾病为中心的模式转移到以功能为中心的模式,即内在能力(包括个人所有身体和精神能力) 与所处环境的融洽程度来确定功能能力。应终身监控、检测包含肌力的内在能力[5-6]。
在肌少症的定义中,有一个很容易产生困惑的概念即muscle mass,通常翻译成骨骼肌质量,很容易理解成muscle quanlity,而不是muscle mass,因此,建议将muscle mass 翻译为骨骼肌的肌量。
2 不同诊断标准愈加接近
目前还没有一个统一的肌少症诊断标准,至少有6 个工作组或机构推出了诊断标准,不同的肌肉量测量方法,给肌少症的诊断带来困惑,令发病率差异较大。不同诊断标准下社区老年人的发病率为8.7%~28.5%。中国、澳大利亚、土耳其、意大利学者用EWGSOP1 标准获得养老院和老年照护机构内肌少症的发病率29.0%~73.3%[7]。随着近年对肌少症研究的不断深入,EWGSOP 在2018年修订了肌少症诊断标准,降低了肌量的截断值,而且更注重肌力和肌肉功能的表现。国内学者报道根据EWGSOP、AWGS、IWGS 和FNIH 诊断标准对同一人群进行检测,肌少症的患病率分别为32.5%、34.3%、38.3%和31.4%[7],可以看出不同诊断标准对同一人群的诊断率接近。
3 肌少症筛查量表的建立需进一步完善
EWGSOP1 和IWGS 流程图第一步是步速,几乎一半老年人无法测试,特别是急诊和长期照护机构里的老年人。肌量、肌力和步速的测试需要特殊仪器和专业人员检测,不适合长期照护机构、急症医疗机构进行。因此,建立简单实用的筛查量表和可普遍适用的工具对广泛筛查老年人群十分必要。有学者在306例老年人中比较了5 种筛查方法,肌少症的发病率为5.7%~16.7%,无论采用何种定义,Locquet 等[8]的筛选公式,获得了最佳灵敏度(100%) 和最佳阴性预测值NPV (99.1%),但需要测量握力和小腿围。
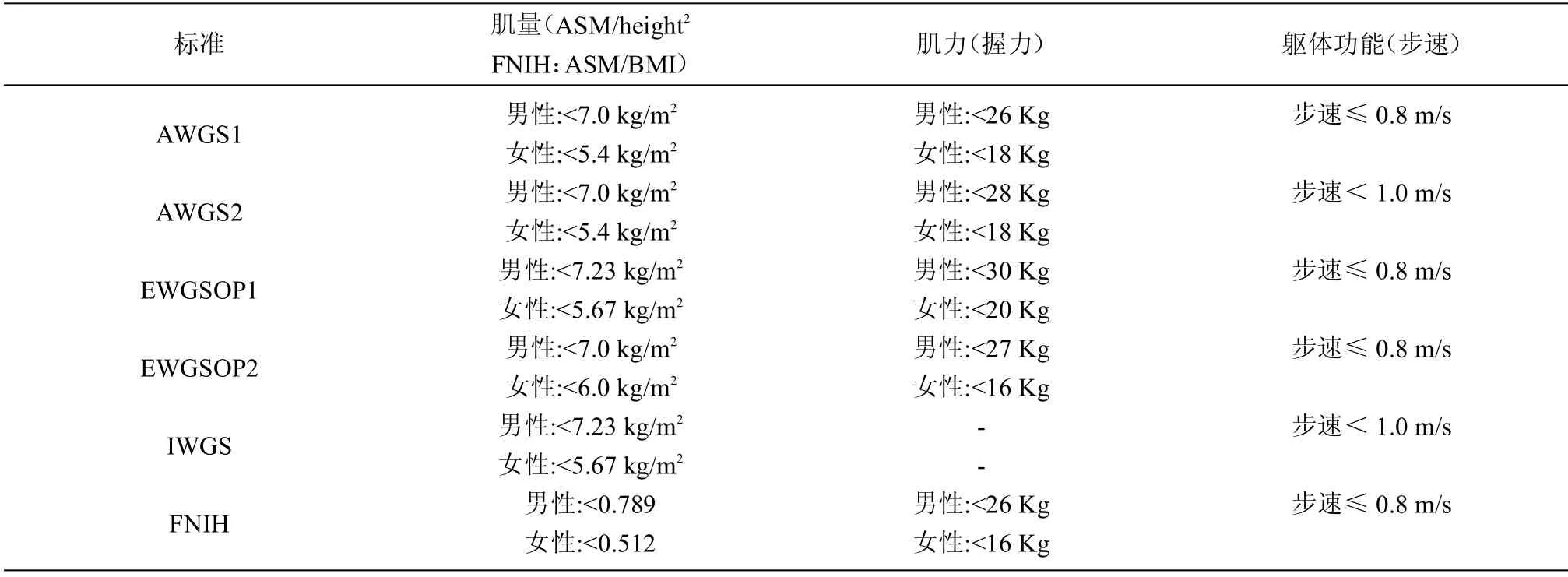
表1 肌少症的不同诊断标准
筛查工具应具有低成本、无需特殊培训、无需特殊仪器、耗时短等特点。由Malmstrom 和Morley 建立的5 个问题组成简短自报SARC-F 量表,非常适合临床门诊和社区做快速检查,目前SARC-F 应用最为广泛,自从创建后被翻译成汉语、日语、韩语、法语、西班牙语,并在这些国家的社区老年人群中应用证明有效。一项关于SARC-F的研究结果表明,以EWGSOP作诊断标准,发现SARC-F 量表的敏感度0.21,特异度0.90 (95%CI:0.83~0.94),假阳性2.16 (95%CI:1.51~3.09),假阴性0.87 (95% CI:0.80~0.95),诊断优势比2.47 (95%CI:1.64~3.74)。用AWGS 和IWGS为诊断标准,结果也一样[9]。由此可见,SARC-F 量表的敏感度低,并不是完美的筛查工具。又有研究提出SARC-F 结合小腿围,可将SARC-F 筛查的敏感性从29.5%提高到60.7%,诊断准确性曲线下面积从0.89提高到0.92,提示SARC-F 结合小腿围可能更适合于临床快速筛查肌少症[10]。
近年Rossi 等[11]提出一种新的筛查工具——迷你肌少症风险评估(MSRA)问卷,该方法在其研究人群中表现出较高敏感性(80.4%) 和特异性(60.4%)。SARC-F 量表作为筛查工具敏感度不高,但特异度高,还是可以用于社区和临床诊断。此外,SARC-F 量表与活动能力下降、生活质量差、死亡关系密切。2019年EWGSOP 更新了诊断标准和流程,在EWGSOP2共识中,改变了原来用步速或握力进行筛查,提出采用SARC-F 量表先进行筛查。
4 重视发病率高的人群和地区
由于不同学者采用的诊断标准、人群、人种及测试方式等不同,造成肌少症的发病率差异很大。1998年Baumgartner 等调查新墨西哥老年肌少症发病率25.3%[12],到2007年Delmonico等调查患病率为32.8%[13],Morley 等研究发病率为4.4%[14],这是由于所采用的诊断标准不同。中国台湾学者根据AWGS 标准的截断值,肌少症在总老年人口中的患病率在4.1%~11.5%之间[15]。而根据IWGS 和EWGSOPI 标准,中国台湾老年人中的肌少症患病率在男性为5.8%~14.9%,女性为4.1%~16.6%[16]。
北京周边西部农村老年人肌少症发病率高于城市,农村13.1%、城市7.0%[17]。天津郊区60 岁以上老年人肌少症(AWGS 标准)男性6.4%、女性11.5%[18]。我国农村老年人群中肌少症的发病率明显高于城市,提示我们要重视农村大量老年人群肌少症的防治工作和科学研究。
另外在一项Meta 分析中,凡是达到EWGSOP1、AWGS、IWGS 以上3 个诊断标准之一,即可诊断肌少症。在41 项研究共34 955 例研究中,社区肌少症的发病率男性为11% (95% CI:8%~13%),女性为9% (95% CI:7%~11%)。长期照护机构男性为51%(95%CI:37%~66%),女性31%(95%CI:22%~42%)。医院内男性为23% (95%CI:15%~30%),女性为24%(95%CI:14%~35%)[19]。成都地区住院老年人,肌少症发病率31%(年龄81.0±8.0 岁),老年长期照护病房发病率高,为31%~38%[20]。由此可见,长期照护机构和医院内肌少症的发病率远高于社区内老年人群,由肌少症所致这部分人群失能、半失能、衰弱,甚至死亡,应成为肌少症干预工作的重点。
5 ICU继发性衰弱(Intensive Care Unit-Acquired Weakness,ICU-AW)
原发性肌肉减少症没有其他特殊原因,主要是随着增龄所致衰老相关因素的累积,而继发性肌肉减少症则可能与疾病或营养不良有关。对于居住在社区的老年人肌肉减少症的发生发展及其相关结果已有大量研究。近年,研究者关注到有关肌肉减少症与急性疾病之间的关联性。因急诊住院,尤其ICU 病房或外科手术住院,容易继发“急性肌肉减少症”——一种影响老年人的新疾病状态。与社区人群相比,在医院内发生肌肉减少症的几率更高。住院相关的炎症和肌肉废用相互作用可能是导致肌肉量和功能急剧下降的原因,尽管这种肌肉减少的状况可能有一定程度恢复,但发展为长期慢性肌肉减少症的风险也增加[21]。
6 肥胖型肌少症
在全球范围内肥胖流行的情况下,肌肉萎缩的诊断可能变得更加困难,因为临床医生很可能被正常或增大的体质量指数(BMI)误导,认为这意味着正常的肌肉量。虽然BMI 正常或增加,但仍有相当一部分患者表现出肌肉萎缩和无力[22]。临床医师常将肌少症与消瘦联系起来,但不知道肌少症也可能存在于肥胖人群中。诊断肥胖型肌少症通常是一个人含有较低的肌肉量和高的脂肪量,当治疗重点是肥胖时,肌少可能被忽视,在减重时肌肉量也同时下降。肌肉减少和肥胖有一些潜在的病理生理途径。肌肉减少也会增加肥胖个体在减肥过程中死亡和残疾的风险。然而,对于肥胖型肌少症的定义还不确定,肌肉力量应该如何应用于诊断这些患者,都没有达成共识。此外,肌少症和吞咽困难(肌少性吞咽困难)之间存在相关性,临床实践中应重视关注这一问题。
7 老年脆性骨折和肌少症
一项Meta 分析发现,骨折后肌少症发病率男性为12.4%~95.0%,女性18.3% ~64.0%。老年脆性骨折者发生肌少症几率高,特别是男性。男性肌少症合并低骨密度,骨折风险明显增高。亚洲国家饮食中钙摄入水平低(<400 mg/d),机体内维生素D 水平也低(25~49 nmol/L) [23]。中国指南推荐老年人每天钙摄入1 000~1 200 mg,维生素D 800~1 200 IU。国际指南建议所有肌少症老年患者皆需要进行血清25 羟维生素D3 水平的检测,同时摄入充足的维生素D,使其血清25 羟维生素D3>100 nmol/L 作为辅助治疗的方法[24]。
8 衰弱与肌少症的关系
衰弱和肌少症都是与肌肉骨骼老化相关的疾病,它们有许多共同的病因,包括与年龄相关的身体成分变化、炎症和激素失衡。肌少症和衰弱症都是根据患者发生不良后果(残疾、住院、跌倒和死亡) 的风险来分类的。此外,它们病理生理和表型的相似性导致这两个概念经常混淆。有研究发现,根据EWGSOP1标准,参与者中352 例 (21.8%) 诊断为肌少症,其中包括衰弱期29 例(8.2%),衰弱前期141 例(40.1%)。肌少症患者以非衰弱型为主,相当一部分的肌少症患者(约50%) 身体健壮。此外,在衰弱的人群中,肌少症的患病率从40%~72%不等,肌少症状态对排除衰弱非常有用。肌少症与衰弱可能存在一定的相关性(r=0.16~0.40),肌少症并不是一个可靠的衰弱临床指标,但排除肌少症可能有助于排除衰弱[25]。
目前人们对肌少症的认识和应对策略还远远不够,还需要在很多方面进一步研究,包括发病机制、优化诊断标准、生物学标志物、干预方式等。

