宫腔镜刨削系统治疗子宫黏膜下肌瘤的临床效果
华 雯
深圳市宝安区福永人民医院妇科,广东深圳 518103
子宫黏膜下肌瘤属于常见的妇科病,发病率为23.51%~36.14%[1]。子宫黏膜下肌瘤是一种良性肿瘤,因为瘤体表面覆有子宫内膜,所以常见临床表现为月经周期紊乱,月经量变多,出现不正常出血等情况。随着宫腔镜技术的不断发展,该技术在肌瘤的治疗中得到广泛重视。近年来,宫腔镜检查技术越来越成熟,主要优点是创伤较小,可较大程度保留子宫的完整度,已经成为子宫黏膜下肌瘤治疗的最佳方法。宫腔镜刨削系统治疗子宫黏膜下肌瘤操作较为简单,可以有效降低手术对子宫造成的伤害,目前使用宫腔镜刨削系统治疗该疾病已成为在临床中越来越受欢迎的治疗方法[2]。本研究选取我院收治的80 例子宫黏膜下肌瘤患者作为研究对象,旨在探讨宫腔镜刨削系统对子宫黏膜下肌瘤患者的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年12月~2019年4月我院收治的80例子宫黏膜下肌瘤患者作为研究对象。按照随机数字表法将其分为对照组和研究组,每组40 例。对照组中,年龄20~55 岁,平均(38.12±0.15)岁。肌瘤类型:0 型黏膜下肌瘤13 例,Ⅰ型黏膜下肌瘤15 例,Ⅱ型黏膜下肌瘤12 例。研究组中,年龄21~56 岁,平均(38.22±0.19)岁。肌瘤类型:0 型黏膜下肌瘤12 例,Ⅰ型黏膜下肌瘤16 例,Ⅱ型黏膜下肌瘤12 例。两组患者的年龄、肌瘤类型等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学委员会认可批准,患者及家属知情同意。纳入标准:①经B 超检查确诊为子宫黏膜下肌瘤,并且肌瘤直径<5 cm 者;②经过一系列检查患者复合宫腔镜治疗的适应症者;③精神正常,能正常进行言语交流者。排除标准:①伴有高血压、恶性肿瘤、糖尿病者。②有严重心、肺疾病和(或)重度贫血者;③由于宫颈瘢痕无法扩张宫颈者;④不能积极配合治疗,中途退出者。
1.2 方法
对照组患者进行腹腔镜电切术治疗。患者行静脉麻醉,取仰卧位,在肌壁和肌瘤间注射缩宫素(成都市海通药业有限公司,生产批号:141217-1)。进行常规穿刺,建立气腹,压力控制在12~14 mmHg,并在左、右下腹处穿刺。使用史托斯26002M 单极电凝钩(深圳石谷棠科技有限公司)切开肌瘤表层,并向外牵引扩张。使用无损伤止血钳(中元健邦医疗器械有限公司,规格型号:无损伤止血钳/27CM)将肌瘤提拉、分离,再使用旋切器将其切为条形,取出瘤体[3]。
研究组患者进行宫腔镜刨削系统治疗。患者经腰硬联合阻滞麻醉后,采取膀胱结石位。连接由德国Karl Storz 公司生产的IBSIntegrated BigattiShaver 宫腔镜刨削系统,首先旋切刀头后方负压吸引管出水口使用纱布包裹,用来收集标本。将宫颈扩张,放入刨削系统操作器件。在宫腔镜下能够清晰地查看宫腔形态,可以确定肌瘤大小、部位和类型,静脉滴注氯化钠注射液和垂体后叶素[4-5]。0 型黏膜下肌瘤:刨削刀头从肌瘤表面进行旋切,使肌瘤逐渐变小至完全切除。I型黏膜下肌瘤: 将宫腔内肌瘤按照上述方法刨削完毕后,肌壁间肌瘤在垂体后叶素作用下,原肌瘤的表明张力和子宫平滑肌的收缩力解除,瘤体向低压的宫腔内凸出,继续刨削,直到肌瘤完全清除[6]。
1.3 观察指标及评价标准
比较两组患者的术中出血量、手术时间、住院时间、肛门排气时间、不良反应发生情况以及术后1 个月恢复情况。不良反应主要包括:呕吐、贫血、腹胀、发热[7]。术后恢复情况评价标准如下。优:月经正常,且无痛经或痛经症状明显改善,无贫血,无肌瘤残留或残留肌瘤明显缩小。良:月经正常,贫血和痛经症状没有明显好转,残留肌瘤无增大。差:月经无变化,贫血以及痛经症状无改善,并且残留肌瘤增大。优良率=(优+良)例数/总例数×100%。
1.4 统计学方法
采用SPSS 22.0 统计学软件对数据进行分析,计量资料用均数±标准差(±s)表示,两组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者术中出血量、手术时间、住院时间、肛门排气时间的比较
两组患者的术中出血量和手术时间比较,差异无统计学意义(P>0.05)。研究组患者的住院时间及肛门排气时间短于对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组患者术中出血量、手术时间、住院时间、肛门排气时间的比较(±s)
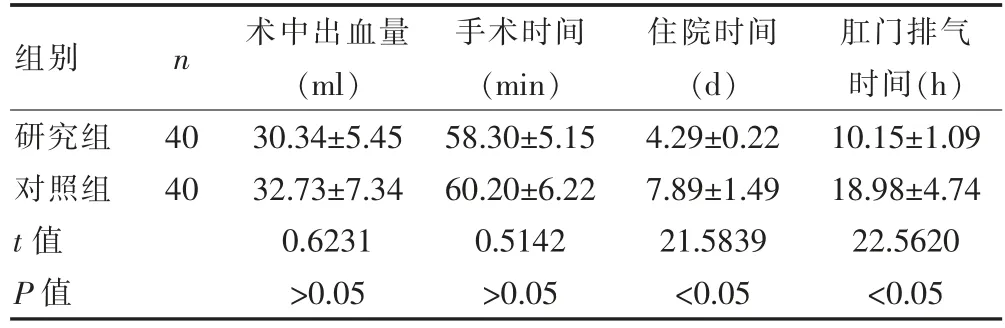
表1 两组患者术中出血量、手术时间、住院时间、肛门排气时间的比较(±s)
组别 n 术中出血量(ml)手术时间(min)住院时间(d)肛门排气时间(h)研究组对照组t 值P 值40 40 30.34±5.45 32.73±7.34 0.6231>0.05 58.30±5.15 60.20±6.22 0.5142>0.05 4.29±0.22 7.89±1.49 21.5839<0.05 10.15±1.09 18.98±4.74 22.5620<0.05
2.2 两组患者术后不良反应总发生率的比较
研究组患者术后不良反应总发生率低于对照组,差异有统计学意义(P<0.05)(表2)。

表2 两组患者术后不良反应总发生率的比较[n(%)]
2.3 两组患者术后1 个月恢复情况的比较
两组患者术后1 个月恢复的优良率比较,差异无统计学意义(P>0.05)(表3)。
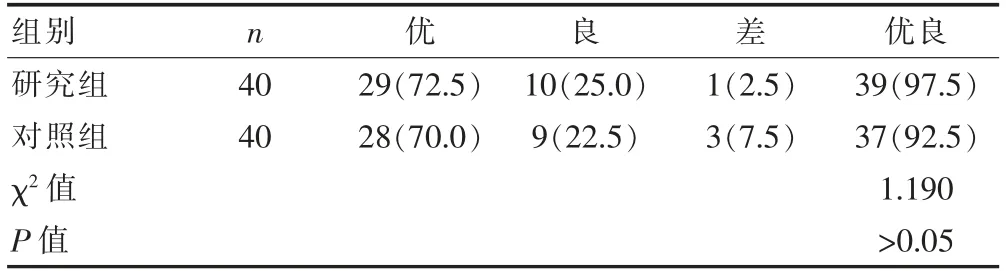
表3 两组患者术后1 个月恢复情况的比较[n(%)]
3 讨论
子宫黏膜下肌瘤属于常见的妇科病,是育龄期女性常见的盆腔实体肿瘤,具有较高的发病率,并且容易并发感染,和急性子宫内膜炎同时存在。肌瘤不断入侵宫腔,会引起经量增加、经期延长、阴道不规则出血等现象,严重者会造成不孕,对女性患者带来严重危害和心理压力。子宫黏膜下肌瘤对患者的身体健康具有严重的影响,可引起不孕不育、习惯性流产等,发现后应及时进行治疗[8-9]。子宫黏膜下肌瘤的治疗通常分为手术治疗和保守治疗。传统的手术治疗主要是进行开腹手术,具有出血多、创伤大、并发症多等缺点[10-12]。随者宫腔镜技术的不断发展,该技术在肌瘤的治疗中得到广泛的重视。宫腔镜手术具有手术时间短、操作简单、创伤小、恢复快等优点,并且具有较好的治疗效果。术后不良反应发生率低,有利于患者快速恢复[13]。但是宫腔镜电切术对医生的操作水平具有较高要求,对操作技术具有很强的依赖性,并且宫腔镜电切术在术后容易出现子宫穿孔、出血、感染、空气栓塞、宫腔粘连等症状,在进行手术时,手术时间、膨宫介质、组织碎片对手术视野产生一定的影响,从而对宫腔镜治疗的有效性和安全性产生限制[11-12]。因此宫腔镜电切术具有很大的局限性,如何缩短手术时间、降低手术难度、降低并发症发生率、提高手术成功率等已经成为目前医生关注的焦点[14-15]。
宫腔镜刨削系统适用于宫腔内组织的彻底清除,主要包括子宫内膜息肉和子宫黏膜下肌瘤。经研究表明该方法具有高效、微创、并发症少等优点,在临床上取得了较好的疗效[16]。宫腔镜刨削系统方法是使用旋切、粉碎,原位抽吸的方法对肌瘤进行清除,操作器械不需要反复出入宫腔,降低宫腔口和宫腔管的挫伤程度,使用传统电切术进出宫腔需要5~50 次,而刨削系统治疗只需要进出1~2 次即可,可以有效降低对患者子宫的伤害[17-18]。
本研究对子宫黏膜下肌瘤应用宫腔镜刨削系统治疗的临床效果进行观察。结果显示,研究组的住院时间以及肛门排气时间短于对照组,差异有统计学意义(P<0.05)。研究组术后不良反应总发生率低于对照组,差异有统计学意义(P<0.05)。两组患者术后1 个月恢复的优良率比较,差异无统计学意义(P>0.05)。
综上所述,使用宫腔镜刨削系统对子宫黏膜下肌瘤患者进行治疗,不仅能够缩短患者的住院时间以及肛门排气时间,还可以有效降低不良反应发生率,值得在临床上广泛使用。

