综合性保肢性治疗在糖尿病足患者中的应用效果
吴志昌 莫捷华
广州市增城区新塘医院骨外科,广东广州 511340
糖尿病足是晚期糖尿病患者致死、致残的主要因素之一,近年来发病率呈上升趋势,具有病发率高、预后差、难治愈、病程长、病残率高等特点,在发病早期可由于末梢血管不同程度病变和周围神经病变,导致软组织、骨关节损伤,进而破坏深部组织、溃疡形成、足部感染,引发组织形态变异、溃疡、感染、血管病变、下肢神经病变等一组综合病症[1],若干预不及时,可导致足部溃疡,增加临床致残率,对患者的日常生活造成严重影响。为了降低病残率,目前常运用保肢性治疗,其能够提高保肢率,促进创面愈合,减少毒素吸收,迅速控制感染。本研究选取我院收治的100 例糖尿病足患者作为研究对象,旨在探讨综合性保肢性治疗在糖尿病足患者中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年7月23日~2018年7月23日我院收治的100 例糖尿病足患者作为研究对象,根据数据库随机分组法分为观察组与对照组,每组各50 例。观察组中,男28 例,女22 例;年龄50~73 岁,平均(61.86±5.74)岁;糖尿病病程2~19年,平均(10.28±2.39)年;糖尿病足病程10~36 个月,平均(18.76±3.22)个月;Wagner 分级:1 级21 例,2 级13 例,3 级11 例,4 级4例,5 级1 例;病变位置:双侧3 例,左侧21 例,右侧26 例。对照组中,男29 例,女21 例;年龄50~73 岁,平均(61.55±5.23)岁;糖尿病病程2~19年,平均(10.67±2.41)年;糖尿病足病程10~36 个月,平 均(18.58±3.31)个月;Wagner 分级:1 级22 例,2 级14 例,3 级10 例,4 级3 例,5 级1 例;病变位置:双侧1 例,左侧22 例,右侧27 例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已经医院医学伦理委员会批准,患者均已知情同意。
纳入标准:①患者Wagner 分级在1~5 级;②患者经体征、影像学检查,确诊为糖尿病足,且存在相关诊断标准[2];③患者触诊时可发现足背动脉搏动消失或减弱;④患者经CT 血管造影或彩色多普勒超声检查,提示血管狭窄>50%;踝肱指数<0.9。排除标准:①对本研究药物过敏的患者;②存在交流障碍、听力障碍的患者。
糖尿病足分级的评价标准如下。5 级:全足坏疽;4 级:存在神经病变,前足背、足根、趾跟等局部存在坏疽;3 级:伴随着骨髓炎,骨组织病变脓肿形成,处于深部溃疡;2 级:骨组织感染,不伴有脓肿,通常有蜂窝组织炎,较深的溃疡;1 级:无感染,浅表溃疡;0级:无溃疡。糖尿病周围神经病变诊断标准:振动感觉阈值≥25 V;10 g 尼龙单丝检查触觉异常; 膝腱反射或跟腱反射消失;存在不同程度的发凉、手足指对称性麻木等症状。
1.2 方法
对照组患者采用基础治疗,改善全身营养状态,纠正低蛋白血症,增强机体抵抗力和免疫力,给予扩张血管药物和微循环药物,包括降纤、扩血管、祛聚、抗凝等药物,根据药敏结果选择相应的抗生素。
观察组患者在对照组的基础上,运用综合性保肢性治疗,主要措施如下。①持续负压吸引保肢技术治疗:测量患者受损严重程度、足部创面形态和面积等,根据患者的具体受损情况,制作相应大小的聚乙烯乙醇水化海藻盐泡沫辅料,对创面进行覆盖,连接引流管和吸痰延长管,实施负压持续吸引,负压值为(0.6~1.7)×10-4kPa,每隔5 d 更换1 次,直至完全愈合;②药物泡足或换药:每日使用0.1%的高锰酸钾溶液泡足,每次30 min,最后外敷软膏,在发现新鲜肉芽组织生长或创面条件成熟后,需给予网状薄中厚皮片修复,实施局部清创;③清创处理:开放死腔,清除坏死的骨质和肌腱,扩大伤口直至健康组织,实施深部溃疡清创术,且使用等渗盐水、过氧化氢溶液、碘伏反复冲洗,从而有效控制感染蔓延[3]。
1.3 观察指标及评价标准
比较两组患者的保肢率、并发症发生率、膝下截肢、截趾率、总有效率、创面愈合时长、肉芽组织长出时长、创面缩小面积、视觉模拟量表(VAS)评分及溃疡面积。
①显效:血糖控制在正常范围,溃疡基本愈合,临床症状完全消失;有效:血糖基本恢复正常,溃疡面积缩小≥50%,症状与治疗前相比有所好转;无效:溃疡缩小<50%,症状无改善,甚至加重。总有效率=(显效+有效)例数/总例数×100%[4]。②并发症包括感染、间歇性跛行、足部疼痛、皮肤干燥、感觉减退等。
1.4 统计学方法
采用SPSS 20.0 统计学软件对数据进行分析,计量资料以均数±标准差(±s)表示,采用t 检验,计数资料以率(%)表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者保肢率、膝下截肢、截趾率及并发症发生率的比较
观察组患者的保肢率高于对照组,膝下截肢、截趾率及并发症发生率低于对照组,差异均有统计学意义(P<0.05)(表1)。
2.2 两组患者治疗总有效率的比较
观察组患者的治疗总有效率高于对照组,差异有统计学意义(P<0.05)(表2)。
2.3 两组患者创面恢复情况及VAS 评分的比较
观察组患者的创面愈合时长、肉芽组织长出时长短于对照组,创面缩小面积大于对照组,VAS 评分低于对照组,差异有统计学意义(P<0.05)(表3)。
2.4 两组患者治疗前后溃疡面积的比较
两组患者治疗前的溃疡面积比较,差异无统计学意义(P>0.05);两组患者治疗后的溃疡面积小于治疗前,差异有统计学意义(P<0.05);观察组患者治疗后的溃疡面积小于对照组,差异有统计学意义(P<0.05)(表4)。
表3 两组患者创面恢复情况及VAS 评分的比较(±s)
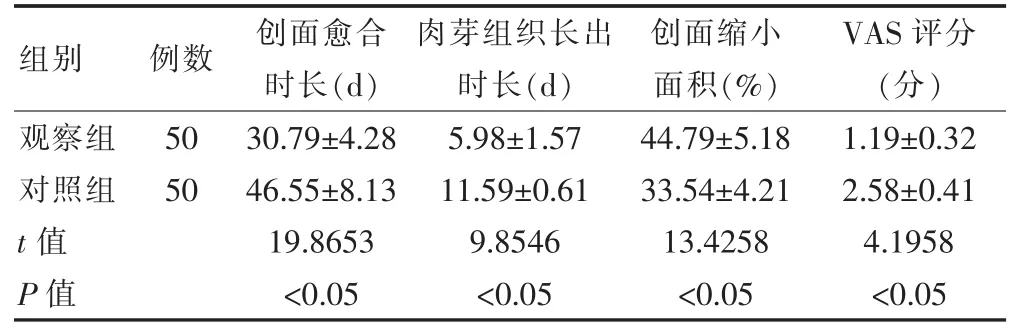
表3 两组患者创面恢复情况及VAS 评分的比较(±s)
组别 例数 创面愈合时长(d)肉芽组织长出时长(d)创面缩小面积(%)VAS 评分(分)观察组对照组t 值P 值50 50 30.79±4.28 46.55±8.13 19.8653<0.05 5.98±1.57 11.59±0.61 9.8546<0.05 44.79±5.18 33.54±4.21 13.4258<0.05 1.19±0.32 2.58±0.41 4.1958<0.05
表4 两组患者治疗前后溃疡面积的比较(mm2,±s)
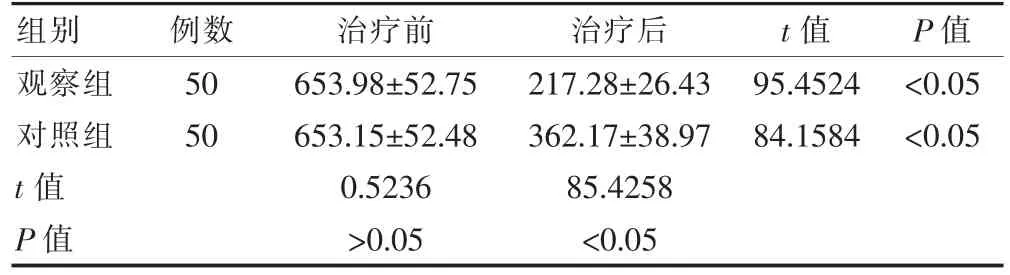
表4 两组患者治疗前后溃疡面积的比较(mm2,±s)
组别 例数 治疗前 治疗后 t 值 P 值观察组对照组t 值P 值50 50 653.98±52.75 653.15±52.48 0.5236>0.05 217.28±26.43 362.17±38.97 85.4258<0.05 95.4524 84.1584<0.05<0.05
3 讨论
糖尿病足具有病情严重、难治愈、病程长、致残率高等特点,属于糖尿病较为严重的并发症,导致患者病情加重的主要因素为细菌感染、下肢供血不足[5],在发病早期主要表现为神经轻度症状、肌肉萎缩、间歇性跛行、足部疼痛等,随着疾病恶化,可导致病变性骨折、感染、溃疡,对患者的生命安全造成一定威胁[6-7]。相关研究显示,患者在自主神经功能损伤和皮肤软组织损伤后,可导致大量外源细菌的侵入,降低白细胞反应效率,还可导致白细胞功能受阻,引起组织水肿,甚至加重骨髓炎、组织感染症状,为了避免造成不可逆损伤,还需合理选择治疗方案[8-9]。
综合性保肢性治疗主要优势在于:①综合性保肢性治疗能够改善当前炎症状态,控制感染率,修复溃疡,改善患肢供血,利于病变的微血管修复和组织溃疡的愈合,抑制厌氧菌的生长和繁殖,建立毛细血管再生,促进患肢侧肢建立,改善组织氧代谢,纠正当前组织缺氧状态,增加组织内毛细血管氧的弥散距离,增加血氧含量[10-11];②综合性保肢性治疗能够通过负压引流,促进伤口愈合,缩短愈合时间,改善患肢血供,具有可重复性操作、安全性高、微创性、疗效性等优势[12],同时还能够降低截肢风险,促进溃疡愈合,减轻当前痛苦和不适感,缓解临床症状,降低截肢风险,控制血浆渗漏和水肿液,加速水肿液的清除,改善当前供血不足的现象,增加血管血流,加速闭塞血管再通[12-13]。本研究结果显示,观察组患者治疗后的溃疡面积小于对照组,治疗总有效率、保肢率高于对照组,VAS 评分、并发症发生率、膝下截肢、截趾率低于对照组,创面缩小面积大于对照组,创面愈合时长、肉芽组织长出时长短于对照组,差异均有统计学意义(P<0.05),提示综合性保肢性治疗能够提高患者的生活质量,提高保肢率,加速创面愈合,减轻当前的临床症状,降低截肢风险,促进新生肉芽组织形成,防止创面感染,可以有效杀灭细菌,缓解患者的肿胀感,从而获取满意的治疗效果[14-15]。
综上所述,综合性保肢性治疗能够改善患者的全身营养状态,改善微循环,纠正患者的电解质紊乱症状,用于糖尿病足患者中的效果显著,可以加速创面愈合,降低截肢风险率,促进溃疡愈合,值得临床推广应用。

