补阳还五汤联合针刺治疗中风后遗症临床观察
熊 剑
脑中风是临床常见的神经系统疾病,具有较高的发病率、病死率及致残率,给患者及家属的日常生活均造成严重的影响。大量数据表明[1],约75%的脑中风患者中存在不同程度的神经功能缺损。西医治疗中风后遗症主要以营养神经、溶栓、改善微循环为主,虽可缓解患者临床症状,但服药时间较长、患者依从性较差、远期效果不佳。中医认为中风后遗症是由阴阳失调、气血逆乱所引发的经脉阻滞、气虚血瘀,在治疗中以活血化瘀、补气行气为原则,同时提升心脾肾阳、消除肝肾阴虚。针刺属中医治疗的一种,通过针刺治疗可刺激大脑皮层的兴奋性,从而促进神经功能的恢复[2]。基于此,本研究旨在探讨中风后遗症患者给予补阳还五汤联合针刺治疗的应用效果。报告如下。
1 资料与方法
1.1 一般资料选取2017年5月—2018年12月于我院接受治疗的中风后遗症患者80例,本研究经我院医学伦理委员会批准,按随机数字表法分为2组,各40例。观察组中男22例,女18例;年龄42~75岁,平均年龄(57.86±2.87)岁;病程1~14个月,平均病程(6.73±1.06)个月。对照组中男21例,女19例;年龄40~78岁,平均年龄(58.02±2.14)岁;病程1~15个月,平均病程(6.92±1.17)个月。2组一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2 诊断标准西医符合《各类脑血管疾病诊断要点》[3]中疾病诊断标准,患者中风后遗症表现为偏瘫、语言障碍、口歪眼斜等;中医符合《中医临床病证诊断疗效标准》[4]中气虚血瘀证辨证标准,患者表现为半身不遂,肢体软弱,偏身麻木,舌歪语謇,手足肿胀,面色淡白,气短乏力,心悸自汗,舌质暗淡,舌苔薄白,脉细缓。
1.3 纳入与排除标准纳入标准:临床资料完整;均自愿参与,签署知情同意书。排除标准:合并其他系统严重器质性病变;先天智力发育障碍;临床资料缺失;无法配合本研究者。
1.4 方法
1.4.1 治疗方法对照组给予静脉滴注丹红注射液(山东丹红制药有限公司,国药准字Z20026866)治疗,20 ml/支,1支/d;口服拜阿司匹林(拜耳医药保健有限公司,国药准字J20130078),100 mg/片,1片/次;阿托伐他汀钙(浙江乐普药业股份有限公司,国药准字H20133127),10 mg/片,2片/次。连续服用2个月。观察组在对照组基础上行补阳还五汤联合针刺治疗,补阳还五汤组方如下:桃仁、红花、地龙各6 g,赤芍、当归各10 g,川芎12 g,黄芪15 g。若咳嗽咳痰,加桔梗、浙贝母;若大便秘结,加麻子仁、大黄;若四肢乏力,加人参;若恶心呕吐,加砂仁、陈皮。将上述组方加水煎熬取汁300 ml,于早晚服用,150 ml/次,1剂/d,连续服用2个月。针刺疗法:若语言障碍,针刺廉泉穴、哑门穴、通里穴等;若半身不遂,针刺外关穴、手三里、合谷穴、梁丘穴、曲池穴、血海穴;若口眼歪斜,针刺地仓穴、听会、颊车。对上述穴位针刺得气后留针30 min,1次/d,连续治疗2个月。
1.4.2 观察指标①神经功能缺损评分及日常生活能力评分:采用神经功能缺损评分表(National Institute of Health stroke scale,NIHSS)于治疗前后评估患者的神经功能,满分42分,总评分越高,神经功能缺损越严重;反之,越轻。另采用日常生活能力评分表(Activities of daily living,ADL)于治疗前后采用Barthel指数评估患者的日常生活能力,满分100分,总评分越高,生活能力越好;反之,越差。②认知功能评分:采用蒙特利尔认知评估量表(WMS-RC)对患者治疗前后认知功能展开评估,包括联想学习、图片回忆、背数、理解记忆4个项目,总评分越高,认知功能越好;反之,越差[5]。③不良反应:于治疗期间统计患者不良反应发生率,包括恶心、呕吐、头晕等。
1.4.3 疗效判断标准临床症状及体征基本消失,语言及肢体障碍较治疗前明显改善,生活可自理为显效;临床症状及体征所有改善,语言及肢体障碍较治疗前好转,生活基本可以自理为有效;临床症状及体征未改善,语言及肢体障碍均未缓解,生活无法自理为无效。
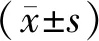
2 结果
2.1 临床疗效相比于对照组,观察组治疗总有效率较高,差异有统计学意义(P<0.05)。见表1。

表1 2组患者临床疗效比较 (例,%)
2.2 NIHSS及ADL评分2组治疗前NIHSS及ADL评分比较,差异无统计学意义(P>0.05);2组治疗后NIHSS及ADL评分均改善,且与对照组比较,观察组NIHSS评分较低,ADL评分较高,差异有统计学意义(P<0.05)。见表2。

表2 2组患者治疗前后NIHSS及ADL评分比较 (例,
2.3 认知功能2组治疗前认知功能各项目评分比较,差异无统计学意义(P>0.05);2组治疗后认知功能各项目评分均改善,且与对照组比较,观察组联想学习、图片回忆、背数、理解记忆评分均较高,差异有统计学意义(P<0.05)。见表3。

表3 2组患者治疗前后认知功能评分比较 (例,
2.4 不良反应观察组治疗期间出现1例恶心、1例呕吐、1例头晕,不良反应发生率为7.50%(3/40);对照组出现2例呕吐,3例恶心,不良反应发生率为12.50%(5/40)。由此可见,2组不良反应发生率比较,差异无统计学意义(χ2=0.139,P=0.456)。
3 讨论
近年来,中风发病率逐年上升,西医治疗中风后遗症中以活血化瘀、改善微循环及营养神经为主,治疗期间需长时间服药,且见效较慢,无法从根本上改善其临床症状,预后效果较差。中医治疗可根据患者的具体中医证型给予针对性的治疗,从而利于临床症状的改善,同时提高患者自主生活能力。
引发中风病因较为复杂,是多种病因作用下的结果,由于患者饮食不节、老年体弱、禀赋不足、情志不畅等造成各脏腑气血功能失调后发病。中风病属本虚标实证,气血不足、肝肾亏虚为本,痰浊瘀血风火为标,虽病位在脑,但与肝、肾、脾脏等存在密切联系。中风后遗症是由气血逆乱、阴阳失调所引发的经脉阻滞、气虚血瘀,在气血不畅的情况下,易导致肢体活动障碍及语言障碍等[6]。中医治疗中风后遗症以活血化瘀、补气行气为原则,兼顾改善肝肾阴虚,提升心脾肾阳,以达到标本兼治的目的。补阳还五汤出自《医林改错》,具有补气活血、通络等功效,组方中黄芪具有补益元气的功效,可使血行通畅,祛瘀通络;当归可活血通络;桃仁、红花、赤芍、川芎可与当归一起发挥协同作用,达活血祛瘀之功;地龙通经活络[7]。诸药合用,可奏祛瘀通络、行气活血之效。此外,补阳还五汤组方中各药物配伍使用有助于促进脑血管的扩张,增加脑部血流量,降低脂质过氧化反应,清除氧自由基,利于脑部神经功能的恢复;联合针刺治疗有助于刺激大脑皮层,使得大脑皮层处于兴奋状态,从而促进神经功能及各肢体功能的恢复。同时,各穴位交替针刺治疗,可减少针刺治疗所产生的疲劳感,有助于降低血浆纤维蛋白原水平,并可增强脑动脉血管弹性,扩张血管,促进血流量提升,改善患者脑部组织的供血供氧,促进患者神经功能恢复。本研究结果显示,观察组治疗后NIHSS评分较低,ADL评分、治疗总有效率、联想学习、图片回忆、背数、理解记忆评分均较高,且2组于治疗期间均未出现明显不良反应,提示与单纯西药治疗相比,补阳还五汤联合针刺治疗可取得更好的临床效果,有助于提高患者神经功能及日常生活能力,同时利于认知功能的改善,且治疗具有较高的安全性,患者于治疗期间未出现明显不良反应,对提高其生活质量等具有重要的作用。张克飞等[8]对于脑中风后遗症患者行补阳还五汤加味联合针刺治疗,认为西医对中风后遗症期的治疗以活血化瘀、改善微循环为主,但治疗时间较长、见效慢,无法逆转神经功能缺损情况。而中医在辨证治疗下根据患者症状实施加减治疗,有助于促进患者临床症状的改善及日常生活能力的提高。中医在治疗中采用汤药联合针刺治疗的方式,通过内服加外治相联合,可更好地促进肢体功能恢复,疏通闭阻脉络。结果显示在治疗2个月后患者NIHSS评分较低,总临床疗效较高,Barthel指数评分较高,提示在此种治疗方法下可有效改善患者神经缺损症状,同时提高患者日常生活自理能力及临床治疗效果,这与本研究结果相一致。
综上所述,中风后遗患者给予补阳还五汤联合针刺治疗有助于改善患者临床症状,提升神经功能及日常生活能力,值得推广应用。

