腹腔镜辅助手术治疗新生儿先天性空回肠闭锁
张友波 管肖浩 姚 瑶 崔 源 杜智军 张 敏 陈建勋
(南通市妇幼保健院小儿外科,南通 226006)
先天性肠闭锁是新生儿常见的先天性消化道畸形,以空肠、回肠部位最为多见,一般多采用开腹手术进行治疗。我们2015年10月~2018年10月采用腹腔镜辅助治疗先天性空回肠闭锁19例,效果良好,报道如下。
1 临床资料与方法
1.1 一般资料
本组19例,男13例,女6例。手术时年龄3~52 h,其中5例为早产儿,体重1800~3600 g。产前超声检查发现肠管扩张11例,羊水增多3例,余5例产前超声检查未发现异常。术前存在胆汁性呕吐6例,腹胀5例,余8例无症状,但产前检查提示肠管扩张,怀疑存在肠闭锁。出生后立即进行开塞露灌肠通便和立位腹部X线片检查,如新生儿无正常胎便排出,且X线片有气液平面,提示肠梗阻即可确诊,确诊后及时手术。所有患儿均无正常胎粪排出,其中8例有少量灰白色粪便排出。立位腹部X线检查均存在腹腔肠管气液平面(图1),下腹部无气体,提示肠梗阻。术前行结肠碘油造影检查5例,均显示为胎儿型结肠。
病例选择标准:新生儿先天性空回肠闭锁诊断确立,除外十二指肠闭锁及结肠闭锁。
1.2 方法
采用全麻气管插管。经脐轮上缘左右两侧各置入trocar,一为目镜孔,另一为操作孔(图2)。气腹压力6 mm Hg。腹腔镜探查,沿扩张肠管找到闭锁盲端。钳夹闭锁肠管盲端,解除气腹沿脐上缘连接两穿刺孔做弧形切口,长约2 cm,将闭锁近远端肠管提出腹腔外(图3)。向闭锁远端肠管肠腔内注入温生理盐水直至直肠充盈,以判断有无多发性肠闭锁。根据闭锁近端肠管扩张情况及肠管总长度,确定切除闭锁盲端肠管长度。一般闭锁近端切除10~15 cm,闭锁远端切除3~5 cm。电刀切除肠管,5-0可吸收缝线直视下手工吻合。均行端斜单层肠吻合术,吻合完毕,封闭系膜裂口,还纳腹腔,结束手术。
术后均入新生儿培养箱,禁食水,胃肠减压,肠外营养支持治疗。每日小剂量开塞露灌肠刺激肠蠕动,促进肠功能恢复。术后5~7 d胃肠减压液变为白色,提示胃肠功能恢复,停胃肠减压,逐渐恢复经口喂养。
2 结果
19例均顺利完成手术,无中转开腹手术。手术时间55~132 min,平均95 min。腹腔镜下操作时间9~32 min,平均16 min。术中证实空肠闭锁8例,回肠闭锁11例,其中Ⅰ型2例,Ⅱ型5例,Ⅲa型8例,单纯Ⅲb型1例,单纯Ⅳ型1例,Ⅲb型合并Ⅳ型2例。2例多发性闭锁,其中1例3处闭锁部位集中在距盲端20 cm内,另1例闭锁位于距盲端10 cm处,均选择切除多发闭锁段肠管。开始喂养时间术后第5~7天,常规停止静脉营养时间术后7~10 d。1例肠功能恢复缓慢,术后30 d肠功能完全恢复,静脉营养时间间断推迟至术后30 d。2例术后7 d胃肠减压液仍为绿色,经X线检查无吻合口梗阻,停胃肠减压,开始喂养,未出现呕吐。19例随访1~36个月,中位时间12个月,无吻合口梗阻、吻合口漏等并发症,切口愈合良好,无明显瘢痕(图4)。
3 讨论
空、回肠是先天性肠闭锁最常见的发生部位,一般认为是由于胚胎期局部肠管因系膜血管受损导致缺血性坏死而引发[1]。空回肠闭锁的诊断主要依靠影像学检查。产前有羊水过多病史及超声检测到扩张的肠襻,提示存在肠闭锁可能。出生后立位腹部X线平片显示腹部扩张肠襻内气液平面及下腹部无气体,可进一步明确诊断。因闭锁远端肠管无正常胎粪充盈,结肠造影显示为细小的胎儿型结肠[2]。
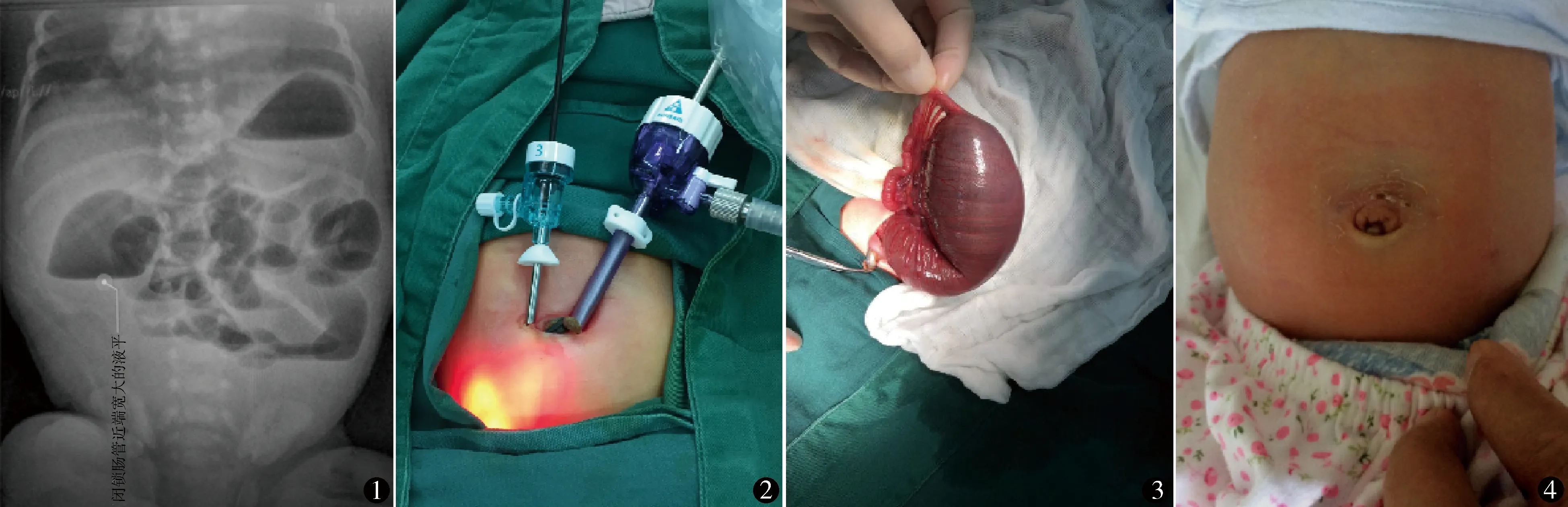
图1 术前X线片可见气液平面 图2 术中脐轮上缘切口放置trocar图3 术中肠管闭锁情况 图4 术后腹壁无明显切口瘢痕
先天性空回肠闭锁必须经手术恢复肠管的连续性及通畅性方能治愈。手术方法有开腹手术和腹腔镜手术。开腹手术一般采用右上腹横切口,需横断腹壁肌肉,切口大,损伤重,术后腹壁瘢痕明显。开腹手术需要显露并探查大部分小肠,对腹腔干扰重,术后肠功能恢复慢[3]。随着腹腔镜技术的提高及普及,腹腔镜治疗先天性肠闭锁的报道越来越多,但完全腹腔镜下手术多用于治疗十二指肠闭锁或狭窄[4,5]。新生儿肠管纤细,肠壁薄,对吻合技术要求高。目前,还没有新生儿肠管吻合的专用器械,常规腹腔镜下进行闭锁小肠的吻合,操作极其困难,而且存在肠内容物外溢污染腹腔的风险。另外,新生儿腹腔空间小,对气腹耐受力差。因此,完全腹腔镜下吻合肠管,不适合空回肠闭锁患儿。空回肠的解剖特点是系膜相对长,位置不固定,易于提出腹腔外。据此解剖特点,利用腹腔镜将病变空回肠提出腹腔外操作成为一种很好的选择。腹腔镜具有诊断治疗兼具的特点,探查到病变肠管后,扩大穿刺孔,经腹壁一个很小的切口即可将病变肠管提出腹腔外进行肠管切除及吻合的操作。选择脐缘部位作为穿刺孔,术后切口瘢痕隐藏于脐部皮肤皱褶内,更为美观。新生儿及小婴儿心肌顺应性差,呼吸系统发育亦不完全,心肺功能受气腹压力影响大[6]。腹腔镜辅助手术,仅需要短时间的低压气腹即可完成镜下操作,明显减少气腹对患儿心肺的影响。本组气腹压力均控制在6 mm Hg,气腹时间6~21 min,平均9 min。本术式的主要操作为腹腔外部分,腹腔镜的操作仅限于肠管的探查及提出,明显降低腹腔镜手术的难度,易于操作。此技术也明显缩短整体手术时间,对应的是麻醉时间的缩短,有利于术中麻醉管理,更可降低手术及麻醉对患儿的影响,此方面的益处对早产儿及低体重儿更为明显[7]。
空回肠闭锁中多发性闭锁占7%~21%,肠吻合前需向闭锁远端肠管肠腔内注入生理盐水,以检查远端肠管的通畅情况,避免遗漏多发性闭锁[8]。注入盐水亦可扩张闭锁远端肠管,有助于肠管内干结粪便排出,有利于术后肠功能恢复。此操作在开腹手术需要顺序检查肠管直至直肠,需要暴露远端全部肠管,对腹腔及肠管干扰大。腹腔镜辅助手术可以利用腹腔镜观察结肠、直肠充盈情况,判断有无多发性闭锁,不必过多暴露闭锁远端的肠管,对肠管影响小,有利于术后肠功能快速恢复,更符合快速康复理念。
闭锁肠管盲端部分往往存在神经节发育不良,特别是闭锁近端肠管,需要切除肥厚扩张的盲端,以利于术后肠功能的恢复[9,10]。本组均常规切除闭锁近端肠管10~15 cm,闭锁远端3~5 cm。空回肠闭锁患儿闭锁远端肠管因无胎粪充盈,肠管明显细于正常肠管,但肠管潜在功能大多是正常的。本组1例闭锁远端肠功能恢复缓慢,术后30 d肠功能完全恢复,其余病例肠功能术后5~7 d的已完全恢复,并开始经口喂养。
空回肠闭锁手术主要的并发症是吻合口漏及吻合口梗阻,这2种并发症的发生主要与吻合操作有关。腹腔镜辅助手术治疗先天性空回肠闭锁,采用腹腔外直视下吻合肠管,操作更精细,吻合质量更高,可有效减少吻合口梗阻、吻合口漏等并发症的发生。腹腔外进行肠吻合操作也可避免因近端扩张肠管内的肠内容物外溢而污染腹腔,有利于吻合口愈合,并可降低术后粘连性肠梗阻的发生率[11]。
手术时机对本技术的应用存在一定影响。出生后早期患儿吞咽气体少,肠管积气少,腹胀轻,腹腔空间大,更易于腹腔镜探查。对于手术时间晚,闭锁近端积气扩张严重者,直接腹腔镜探查往往显露困难。此时可在腹腔镜监视下穿刺抽出肠管内积气,
以减轻扩张肠管对手术的影响。本组3例患儿出生后超过48 h进行手术,并已喂奶,腹胀严重。术中受扩张肠管的影响,探查极为困难,其中2例腹腔镜下穿刺抽出肠管内积气积液,手术方得以继续进行。随着产前检查的普及以及检查水平的提高,很多肠闭锁患儿在胎儿期即被诊断[12],生后在腹胀呕吐出现前,患儿内环境及血流动力学相对稳定,此时手术可获得更好的治疗效果[13]。
腹腔镜辅助手术将腹腔镜手术与常规开放式手术的优点相结合,利用腹腔镜进行探查,在腹腔外直视下吻合,既做到微创,又保证吻合效果,手术操作简单,可作为治疗空回肠闭锁的一种优先选择方法。

