复合保温对腰麻下老年患者关节置换术转归的影响
徐卉芳,包佳敏,赵利艳,朱小宁,海克蓉,于 芝
老年人的体温自身调节能力较差,代谢率较低,相同环境下,更易发生体温下降,手术中若不采取保温措施,50%以上的患者术中核心温度低于36℃[1]。关节置换的患者绝大多数是老年人,基础疾病多,自身基础代谢率下降,同时由于术前禁食水和紧张焦虑,椎管内麻醉后交感阻滞血管扩张,这些因素导致机体能量不足、储热降低从而发生体温降低及术后寒颤[2]。有研究报道围手术期患者预后与手术中低温有很大的相关性,意外低体温与住院时间延长和增加医疗费用也有关[3]。本研究对我院70例施行保温措施的老年患者进行观察研究,现报告如下。
1 资料与方法
1.1 一般资料:选取我院2016年6月-2017年6月腰麻下行全膝关节置换术的老年患者70例作为研究对象,ASA Ⅱ~Ⅲ级,其中男性23例,女性47例,平均年龄70~86岁,体重54~76 kg。将患者随机分为保温组(体表加温治疗)和对照组(常规保温对照),每组各35例。术前合并高血压30例、糖尿病12例、冠心病14例、慢支肺气肿10例。对照组实施常规处理,保温组实施综合保温措施。术前已告知患者,患者签署知情同意书,表示自愿参与研究。
1.2 纳入与排除标准:①纳入标准。初次行单侧全膝关节置换术的患者。②排除标准。翻修手术,凝血功能异常者,严重心肺疾患,长期大量饮酒及吸烟者(吸烟>10年,每天>10支),腰椎穿刺部位感染的患者。
1.3 研究方法:①麻醉前准备。入手术室后开放静脉通路,静脉输入复方氯化钠注射液500 mL,连续监测血压(BP)、心率(HR)、心电图(ECG)、血氧饱和度(SpO2)。②麻醉方法。准备工作完善后右侧卧位实施细针等比重腰麻,选择腰L3~4间隙,用20 G针头定位、穿刺、固定,通过20 G针头置入25 G铅笔头型腰麻针,针尖朝向患者头侧,待脑脊液流出后,给予布比卡因15 mg+芬太尼0.05 mg,推药速度为0.2 mL/s,注药完毕,固定麻醉平面5 min,同时记录2组患者的体温,体温测量采用鼻咽温法。③保温方法。2组患者入室后均将室温调至22 ℃~24 ℃,湿度为40%~60%,使用37℃恒温箱液体。对照组:用放置于室温下的冲洗盐水和等渗盐水,不使用体表加热水毯或热风机。观察组:使用放置于37 ℃恒温箱内的冲洗盐水,使用放置于加热桶内的等渗冲洗液,温度调至37 ℃,患者体表使用加热水毯或热风机。
1.4 评价指标与方法
1.4.1 主要观察指标: 入室后体温(T0)、麻醉后体温(T1)、手术开始后30 min体温(T2)、手术开始后60 min体温(T3)、手术开始后90 min体温(T4)、手术开始后120 min体温(T5)、手术结束时体温(T6)。观察年龄、体重、手术时间和术中输液量、术中并发症(深静脉血栓、切口感染、POCD、肺部感染)情况、寒颤例数及分级情况。
1.4.2 寒颤的分级标准:0 级,无寒战;1 级,竖毛或(和)外周血管收缩或(和)外周血管青紫,但无肌颤;2 级,仅一组肌群肌颤;3 级,超过一组肌群肌颤;4级,全身肌颤。当分级≥3 级时,定为发生肌颤[4]。
2 结果
2.1 2组患者一般情况的比较:年龄、体重、手术时间和术中输液量比较差异均无统计学意义(P>0.05),见表1。
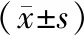
表1 2组患者一般情况的比较
2.2 2组患者各时间点体温的比较:2组患者入室后、麻醉后及手术开始30、60 min各时间点差异无统计学意义(P>0.05),保温组手术开始后60、90、120 min及出室各时间点体温与入室后比较差异有统计学意义(P<0.05),见表2。
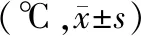
表2 2组患者各时间点中心体温比较
2.3 2组患者麻醉后寒颤发生率比较:保温组和对照组患者术中都有寒颤发生,对照组患者出现寒颤例数明显多于保温组,差异有统计学意义(χ2=10.364,P<0.05),见表3。
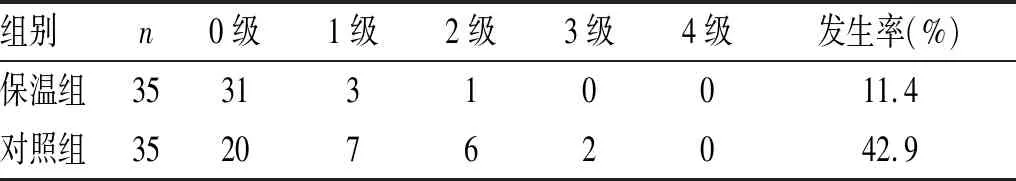
表3 2组患者术后寒战分级及发生率的比较
2.4 2组患者术后并发症情况比较:保温组和对照组患者术中都有并发症发生,对照组患者并发症发生率明显高于保温组 (χ2= 4.766,P<0.05),见表4。
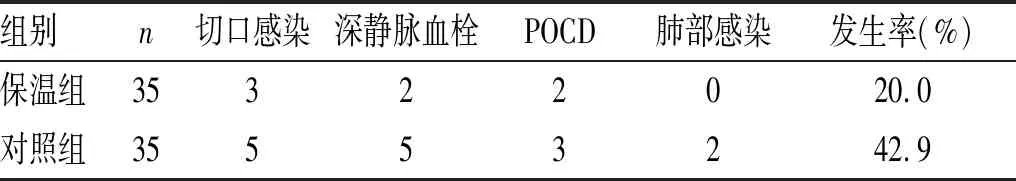
表4 2组患者术后并发症情况比较
3 讨论
随着围术期快速康复(ERAS)理念的不断深入,如何保证骨科老年关节置换患者术后快速康复是我们必须面对的问题,而术中体温恒定又是维持生理功能的基本保证。手术患者住院天数受多种因素影响,其中术后的恢复情况是重要的影响因素之一,术后若发生各种并发症,影响患者的术后恢复,则可导致患者住院时间延长[5]。因此,如何保证机体在术中维持代谢稳定,减少切口感染、深静脉血栓,降低入住ICU率,缩短住院时间,减少住院费用以达到快速康复是我们必须关注的热点问题。
本组患者全都在腰麻下施行膝关节置换手术,腰麻又会使身体热量由核心向身体外周分布,受到损害的末梢血管收缩机制会导致身体的血流增加,皮肤血管扩张,散热增多,更容易发生手术中低温。由于老年患者本身的原因,肌肉萎缩体表面积与体脂量之比增高,皮肤血管收缩反应减退,引起体温调节受到障碍,而手术间环境影响是发生术后低体温的又一个原因[6]。事实上在这种类型的手术中只有身体的上半部分可以保暖,而下半身是腰麻下交感神经阻滞产生的后果。热量从体温低的部分丢失,而表面不能被温暖,止血带一旦打开也能降低机体的温度[7];另外关节置换手术创面大,进行皮肤消毒范围广,暴露的皮肤及消毒液的扩散会带走切口周围大量的热量,手术时间长、创面大、出血多,输入大量常温液体以及低温保存的血液制品会使体温下降;层流手术间所要求的低温环境。这些因素使得患者热量大量散失,发生低体温及寒颤,从而增加高龄患者心脑疾病的发生,影响患者预后。
我们对腰麻下老年患者在行关节置换手术中积极进行保温管理。首先,对手术室的温度及湿度进行调控,手术过程中保持室温23 ℃,湿度48%。其次,用提前预热的变温毯或者热风机体表加热,冲洗液及输入液体均使用红外线液体加温仪加热过的37 ℃的温热液体,输血前将血液制品置于水浴盆加热后输入。另外,上半身盖小棉被,髋关节侧卧位时用棉垫包住胳膊。这些保温措施简单易行经济,安全性能大,对患者无损害。
我们将2组患者在进行常规处理基础上实施保温措施和输注温热液体,但对照组大多数患者仍然出现手术中低温,手术中寒颤发生率明显增高,说明常规的保温措施并不能满足临床患者需求。给予保温措施后,手术中体温相对维持恒定,寒颤发生率明显降低,同时围手术期输血量减少,住院时间缩短,医疗费用降低[8]。有文献报道[9],核心温度每降低1.9 ℃,住院时间就会延长20%。本研究中,观察组患者平均体温降低了1 ℃左右, 住院时间也延长了20%左右,这和文献报道相同。手术中低温导致寒颤发生率增高,氧耗增加,围术期并发症增多,在本组患者中我们虽然没有观察到心脑血管并发症情况,但发现围术期输血量明显减少,低体温会影响凝血系统活性,致凝血时间延长、围术期出血量增加[10],在后期的实验中我们会进一步检查凝血相关因子以明确。
综上所述,老年关节置换术患者在进行常规护理基础上实施保温措施能够保持术中体温恒定,对身体各项生理机能的恢复、正常的新陈代谢、及早转归具有重要的意义。

