蚌埠市区甲状腺良性结节患者碘营养水平与甲状腺功能相关性分析
徐二琴,张晓雲,戚悦,王雨航,裴晓艳
在甲状腺的众多疾病中,甲状腺结节的发病率逐渐增高[1],女性较多,可单发或多发,在临床可以分成良性与恶性,大多数是良性甲状腺结节,仅5%左右的甲状腺结节是恶性的[2]。甲状腺激素合成的主要原料是人体必需的微量元素之一碘,食物中的碘是人体碘的主要来源,碘的主要排出途径是肾脏,成人在代谢稳定状态下,碘的每日摄入量基本上等于碘的排出量,所以尿碘是反映人体中碘水平及评估食用加碘盐后群体性的碘营养状况的较合适指标[3]。蚌埠市区甲状腺良性结节发病与碘营养状况的关系尚缺少相关研究,本资料通过比较蚌埠市区甲状腺良性结节患者和健康成年人的尿碘含量,并分析其与甲状腺功能的相关性,为蚌埠市市区甲状腺结节的防治策略提供参考依据。
1 资料与方法
1.1 一般资料 选取2018年6月—2019年6月在蚌埠医学院第一附属医院门诊就诊的经彩超确诊的甲状腺良性结节患者260例作为病例组,其中男90例,女170例,平均年龄(41.7±16.2)岁。选取同期在体检中心体检的无甲状腺结节的健康人群130例为对照组,其中男58例,女72例,平均年龄(43.5±15.8)岁。2组对象一般资料比较差异无统计学意义(P>0.05)。研究对象均是蚌埠市区的常住居民(在本市区居住10年以上)的成人,并排除孕期及哺乳期妇女,无肾功能异常,近期均未使用含碘造影剂、无服用含碘药物。所有研究对象均签署知情同意书。
1.2 方法 留取空腹静脉血标本5 mL,采用电化学发光法检测血清三碘甲状腺原氨酸 (T3)、甲状腺素 (T4)、血清游离三碘甲状腺原氨酸 (FT3)、血清游离甲状腺素 (FT4)、促甲状腺素(TSH)。尿碘测定:收集清晨中段尿液5 mL,选用过氧乙酸四甲基联苯胺氧化显色法试剂盒,在SK-N型尿碘分析仪测定并记录尿碘值。尿液留取前一天不能食用含碘较高的食物如紫菜、海带等。根据WHO、联合国儿童基金会及国际控制碘缺乏病理事会提出的标准来评估碘的营养状态[4],尿碘中位数(MUI)<100 μg/L是碘缺乏,100~199 μg/L是碘适量,200~299 μg/L是碘超量,≥300 μg/L是碘过量。甲状腺结节筛查由同一位经验丰富超声医师应用同一台便携彩色多普勒超声诊断仪(75 MHz探头)进行,检查结果由另一名医师进行审核。
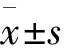
2 结果
2.1 2组对象尿碘水平和碘营养状态比较 病例组与对照组尿碘水平比较差异无统计学意义(P>0.05),2组尿碘水平主要聚集在100~199 μg/L,2组碘营养状态构成比较差异有统计学意义(P<0.05),甲状腺良性结节组碘缺乏、碘超量、碘过量比例高于健康对照组(P<0.05),碘适量组比例低于健康对照组(P<0.05)。见表1。
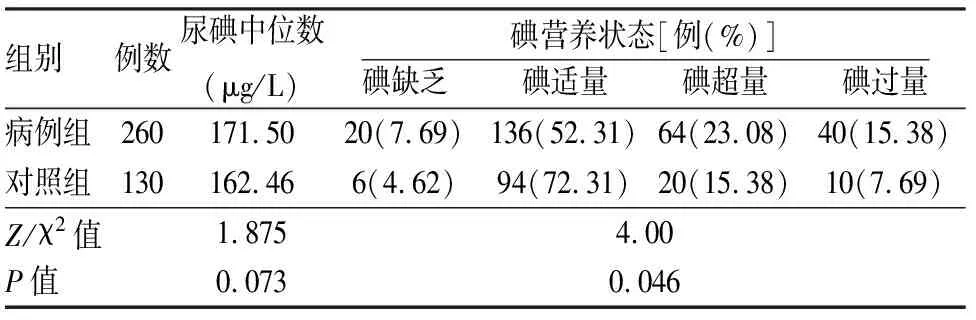
表1 2组对象尿碘水平和碘营养状态比较
2.2 病例组不同碘营养状态下的甲状腺功能指标与对照组比较 病例组患者不同碘营养状态下TT3、TT4、FT3、FT4、TSH水平与对照组比较差异均无统计学意义(P>0.05)。见表2。
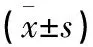
表2 2组对象甲状腺功能指标比较
2.3 2组对象甲状腺功能指标与尿碘水平的相关性分析 分别对2组对象的尿碘中位数与血清TT3、TT4、FT3、FT4、TSH进行相关性分析,结果均无统计学意义(P>0.05)。见表3。

表3 2组对象甲状腺功能与尿碘的相关性分析
3 讨论
碘是人体必需的微量元素,也是合成甲状腺激素的主要原料,U字型曲线是碘摄入量与甲状腺疾病关系的最直观表现[5],即碘摄人量过高或过低都会引起甲状腺疾病的发病率增高[6],从1995年开始我国实施“全民食盐加碘”政策以来,有效控制了碘缺乏病,但随着近年来甲状腺结节等甲状腺疾病发病的增加,碘补充是否过量备存争议。本资料结果显示,健康对照组尿碘中位数是162.46 μg/L,仅有占4.62%比例的尿碘含量<100 μg/L,说明蚌埠市市区居民处于碘适量状态,与国内的一项研究中国居民碘营养状况十年变化结果一致[7]。甲状腺良性结节组尿碘中位数虽然高于对照组,但差异无统计学意义(P>0.05),但尿碘含量在<100 μg/L 、200~299 μg/L之间及≥300 μg/L的比例均显著高于对照组,差异有统计学意义(P<0.05),显示了蚌埠市区虽然改善了整体居民的碘营养状态,但仍存在碘缺乏或碘摄入过多的现象,尤其是甲状腺结节患者存在较为严重的碘超量的情况,碘缺乏也比较明显。
流行病学研究表明,碘在甲状腺的功能和结构中起着最重要的作用[8]。研究显示摄入过多的碘会损伤甲状腺细胞,一方面短时间内碘过量可以通过Wolff Chaikoff效应阻止碘与酪氨酸的结合[9],抑制碘化钠共转运,减少碘进入甲状腺细胞内,抑制甲状腺激素的合成与分泌,增加促甲状腺激素的大量释放,甲状腺代偿性增生肥大,会引起胶质性甲状腺肿。另一方面由于自身免疫反应损伤以及甲状腺细胞本身的凋亡[10],引起甲状腺细胞的死亡增加,损伤细胞和组织瘢痕修复也随之增加,进一步引起甲状腺结节的发生。然而,暂时的碘阻断效应被机体适应后,持续增加碘摄入会出现“脱逸”现象,使甲状腺激素合成明显增加,导致结节性甲状腺肿。而且另有大量研究发现摄入过多量的碘与甲状腺癌的发生与发展密切相关[11-13]。反之碘缺乏时,没有足够的碘被甲状腺聚集,甲状腺素合成减少,所以血液中的甲状腺激素水平下降。但是下降的甲状腺激素又可以通过下丘脑-垂体-甲状腺轴的反馈抑制机制促进下丘脑促甲腺激素释放激素和促甲状腺激素的分泌增加,促进甲状腺上皮细胞的增殖和扩大,合成甲状腺素的能力增强,最终导致甲状腺体积增大,大小不等、分布不均的结节渐渐在代偿增大的甲状腺内形成。缺碘性甲状腺肿通常是可逆的,补充碘后可以完全恢复正常。但碘营养不良的长时间存在,导致甲状腺不断增生,甲状腺过度增生与复原反复出现,最终使不可逆的甲状腺结节形成。一项研究表明长期低碘饮食或忌碘饮食的人群甲状腺结节的发病风险比食用碘盐及牛奶的人群增加[14]。彩超具有无创、准确、可重复等优点已被广泛应用于甲状腺结节的诊断。近年来甲状腺激素检测指标的进展,也为临床的诊断、鉴别诊断、合理用药治疗和预后观察提供了参考[15],如T4和FT4、T3和FT3、TSH等,而且甲状腺素结合球蛋的变化不影响FT3水平,具有生物活性的甲状腺激素的含量就可以被FT3反映出来,所以FT3能准确反映甲状腺的功能,在临床应用中具有很大的价值[16]。高碘摄入可导致FT3、FT4降低,TSH升高。TSH在调节甲状腺细胞的生长和分化中起重要作用,可能促进结节形成。比如,有研究显示自身免疫性甲状腺炎与甲减在碘适量地区的发病率明显低于碘超量地区[17]。但是,另一项调查研究对乌鲁木齐常住居民检测尿碘、T3、T4、FT3、FT4、TSH等结果却显示尿碘与甲状腺功能无明显相关性[18]。本资料也没有发现甲状腺结节患者尿碘水平与甲状腺功能有明显相关性(P>0.05)。可能是由于本研究选择的是甲状腺良性结节患者,而没有选择炎性结节及恶性结节的患者,且没有对甲状腺功能进一步分甲亢、甲减、甲状腺炎等亚组,以后要扩大样本量并检测甲状腺过氧化物酶抗体、甲状腺球蛋白抗体等继续深入研究。
综上所述,蚌埠市区居民整体处于碘适量状态,甲状腺良性结节患者不要盲目补碘或限制碘的摄入,应定期测定尿碘水平,根据结果选择个体化的治疗方案,降低因碘缺乏和碘过量引起的甲状腺疾病。

