小肠扭转合并乳糜性腹水一例
孙桥梁,胡晶晶
1.阳新县人民医院重症医学科,湖北 黄石 435200;2.阳新县中医医院放射科,湖北 黄石 435200
小肠扭转是临床较为少见的急腹症,而合并乳糜性腹水者更为少见。本文通过一例小肠扭转合并乳糜性腹水患者的临床资料,结合相关文献复习,旨在提高对小肠扭转、乳糜性腹水的认识,以利于疾病的早期诊断及治疗。
1 病例简介
患者男性,57岁。因“腹痛1 d”于2019年3月18日入院。既往:胸部外伤致左侧肋骨骨折行内固定术;1+年前因食管中段癌在本院行颈胸腹三切口食管癌根治术,术后规范行化疗,定期复查,未见明显转移灶及胸腹水征。入院查体:体温36.5℃,心率55次/min,呼吸 20次/min,血压129/75 mmHg(1 mmHg=0.133kPa)。神志清,痛苦貌,心肺未闻及异常;腹部平坦,未见肠型及蠕动波,肝脾肋下未触及,Murphy征阴性,上腹部压痛,无反跳痛,腹肌稍抵抗,腹部未扪及明显肿块,肠鸣音亢进;肛门排气减弱,未排便。入院后查血细胞分析:白细胞计数6.05×109/L,中性细胞比率88.40%,血小板241.00×109/L;查肝肾功能、电解质、淀粉酶等均在正常范围;腹部平片示两侧隔下未见明显游离气体影,部分肠管少量积气,未见明显肠管胀气扩张及液气平面。入院诊断:(1)腹痛待查:不全性肠梗阻?肠黏连?(2)食管癌术后。治疗上予以胃肠减压、禁饮食、预防感染、解痉、抑制肠液分泌等对症处理,并密切观察腹痛情况。4 h后患者疼痛无缓解,且进行性加重,频繁呕吐,难以忍受,呈蜷腹状,查体见腹部稍膨隆并腹肌紧张,满腹压痛伴反跳痛,急诊行腹部CT示:(1)食管癌术后改变;(2)中腹部部分肠管呈“旋涡状”走形,建议临床排除肠扭转;(3)部分肠管肿胀,肠间隙不清,脂肪密度增高,腹腔积液(图1)。患者病情变化,结合临床表现、腹部体征及腹部CT考虑为肠扭转,有确切手术探查指征,急诊于全麻下行剖腹探查术,探查见腹腔内含乳白色液约1 500 mL(图2),未见明显脓苔附着。距屈氏韧带约40 cm处小肠及系膜与部分网膜形成的黏连带形成一内疝,有大量小肠及系膜嵌入其中,并顺时针扭转约360°,且扭转肠管呈暗红色,梗阻远端小肠肠管明显扩张,未见明显肿块性病变。术中诊断:小肠扭转,遂行肠黏连松解+小肠扭转复位术。留取部分腹腔积液送检乳糜试验及细菌培养检查后,吸尽腹腔积液,松解黏连,将扭转肠管及系膜复位,并予以温盐水纱块覆盖复位后肠管,半小时后见肠管色泽逐渐转为淡红,活动度尚可,无明显坏死征象,大量温生理盐水冲洗腹腔后吸尽,于右下腹置入一引流管后逐层关腹。术后予以充分胃肠减压、禁饮食、抗感染、抑制肠液分泌及维持水、电解质、酸碱平衡及营养支持等对症处理。而后患者腹痛明显缓解,前3 d腹腔引流液为白色浑浊液,并解暗红色大便,至第4天腹腔引流液渐转为清亮液,并停止排暗红色便。术后腹水乳糜定性检查示阳性;蛋白定性示阳性;培养结果未见细菌生长。术后诊断为小肠扭转并乳糜性腹水。术后两周顺利出院,回访两个月无特殊不适,相关检查亦未见明显胸腹水。
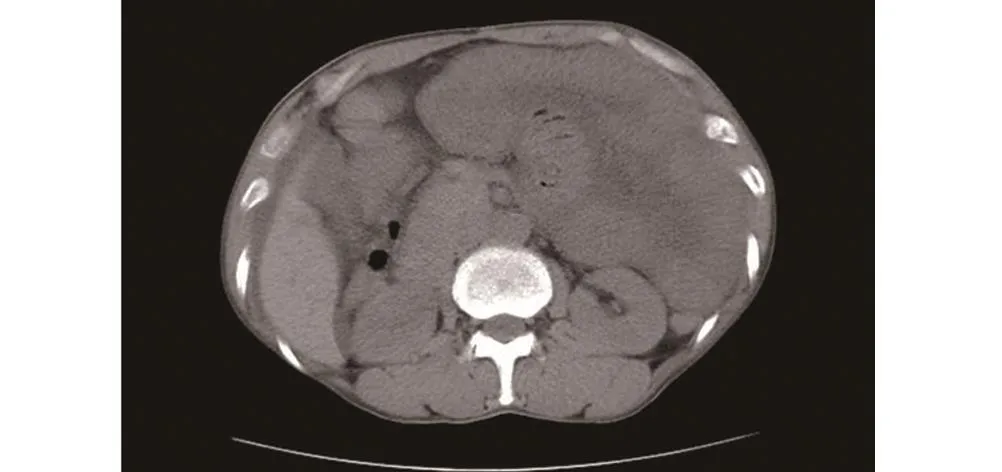
图1 患者术前腹部CT
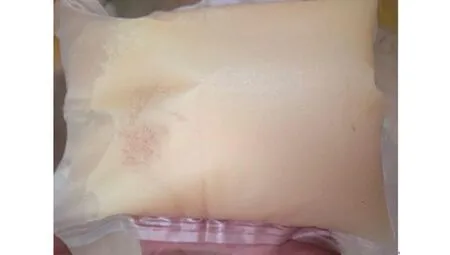
图2 患者术中腹水性状
2 讨论
小肠扭转(small bowel volvulus,SBV)是指一段小肠肠管甚至全部小肠及其系膜沿系膜轴扭转360°以上,因合并有肠系膜血液循环障碍,故临床表现为绞窄性肠梗阻。该病占肠梗阻的8%~10%,而术前诊断更为困难。其病因多见于小肠憩室、重复畸形、肿瘤及腹部术后黏连等,起病急骤,饱餐、体位突然改变为常见发病诱因,多发生于青壮年,老人及儿童亦可发生;临床常表现为难以忍受的腹痛、恶心、呕吐,伴肛门停止排气、排便[1],部分患者可表现为腰背部放射性疼痛而类似于急性胰腺炎症状。与一般肠梗阻相比并无特异性表现,临床容易漏诊。部分患者如出现腹膜刺激征、诊断性腹腔穿刺为血性液及腹部可触及肿块等典型的绞窄性肠梗阻表现时,应联想到该病的可能性。影像学检查时,腹部平片大多表现为肠管扩张,部分病例肠管可见液气平面,而肠袢形态改变可能不甚明显,诊断依据较为局限。少数病例行腹部超声检查时可出现肠管呈“麻花样”扭曲的典型变化,但临床医生在考虑诊断为黏连性肠梗阻之类的急腹症时,较少行此项检查,亦容易漏诊、误诊。螺旋CT可较好的发现扩张肠管形态,并显示肠系膜血管呈“漩涡征”、“十字交叉征”、“鸟喙征”等特征性改变,准确率较高,可为早期诊断提供有力证据。多层螺旋CT血管造影(CTA)更能全面显示肠系膜血管形态,可更好的诊断此疾病[2]。结合临床表现、腹部体征及CT检查,小肠扭转一旦诊断确立,因病情凶险、进展快,如不及时处置,可出现肠管缺血坏死、肠穿孔、脓毒症休克、血管栓塞等严重并发症,病死率高,故需要急诊手术治疗[3]。术中依据探查情况先将扭转的小肠及系膜复位,再观察复位后小肠的色泽、血运及蠕动情况,必要时切除部分已无活性的肠管或行肠吻合或行肠造瘘,需注意在正确判断肠管活性的前提下,应尽量减少切除肠管的长度并保障肠管系膜血管血运。部分患者可发生肠瘘,需二次手术治疗。预后视术中探查见小肠扭转程度、有无肠管坏死及切除坏死肠管长短等因素而差别较大,部分切除肠管较多者可出现短肠综合征,少数患者甚至需行小肠移植[4]。
乳糜性腹水(chylous ascites,CA)是指腹水外观呈乳白色,富含脂质,因胸导管、腹腔淋巴管回流障碍或淋巴管破裂,致乳糜液外渗溢入腹腔而形成,临床较为少见。该病发病病因尚不明确,儿童多见于原发性淋巴管发育异常,成人多继发于肝硬化、肿瘤、腹部损伤(包括医源性)、炎症性疾病(如结核),亦见于肾病综合征、寄生虫病等[5]。其临床多表现为进行性腹胀不适感,一般不伴腹痛,查体可见腹部膨隆,与腹水量有关,因表现缺乏特异性,临床易误诊及漏诊,多在行腹穿时因典型的腹水性状而被发现。但应注意的是,需甄别真性乳糜性腹水、假性乳糜性腹水;结合进一步的腹水乳糜试验及蛋白、乳酸脱氢酶、甘油三酯定量检测一般可诊断。另外,并非所有乳糜性腹水均表现为乳糜状,部分乳糜性腹水外观性状可表现为淡黄色液、肉粉色液等。放射性核素淋巴显像及X线淋巴管造影是临床诊断乳糜性腹水常用的影像学方法,因其可较直观的显示淋巴管的行径图像及淋巴漏或梗阻的具体部位[6],可更好的明确病因,并可为部分保守治疗效果差而需外科手术治疗患者提供较为直观的依据。乳糜性腹水大多早期保守治疗,因成人乳糜性腹水多为继发,故首先应积极治疗原发病。如本例患者,及时手术解除因小肠扭转所致梗阻即可获得满意疗效;对于部分肿瘤患者,及时行手术治疗或放化疗;对于结核等所致的炎症性疾病,予以规范疗程的抗炎治疗;对于部分肝脏储备较好的肝硬化患者,可酌情选择经颈静脉门体分流术(transjugular intrahepatic portosystemic shunt,TIPS)等。其次,合理调整饮食,如以低脂、低钠、高蛋白饮食,部分患者全胃肠外营养支持联合使用生长抑素亦可获得较好疗效;腹水量大引起压迫症状时可适当行腹水引流;少数患者亦可腹腔镜下探查行修补结扎淋巴管破裂处或解除淋巴管梗阻因素,或结合淋巴管造影使用栓塞剂经皮行栓塞术[7]。另有个例报道,对于腹部恶性肿瘤术后并发乳糜性腹水患者,行放射性治疗亦可获得较好疗效[8]。因原发疾病不同,乳糜性腹水预后差异较大。
回顾本病例可知,该患者因腹部手术后肠黏连致小肠扭转再致腹腔淋巴管回流障碍而出现乳糜液溢入腹腔形成乳糜性腹水,因小肠扭转的急腹症表现,且时间较短,故乳糜性腹水表现并不明显。及时手术解除了小肠扭转所致梗阻,扭转肠管及系膜得以复位,亦让原受压阻塞淋巴管梗阻解除后回流通畅,术后第3天腹腔引流液即转为清亮,术后恢复顺利,疗效满意。此外,患者入院前病程1 d,入院时临床表现及腹部体征一般,且腹部平片亦无明显阳性结果,临床常规诊断为不全性肠梗阻?肠黏连?但不排除入院时甚至入院前就已发生肠扭转可能。
笔者认为,在诊治肠梗阻、肠黏连等急腹症患者时,虽腹部平片检查较为方便、快捷,但不应过分依赖其诊断结果,在密切观察腹痛变化的同时,及时结合腹部体征变化、诊断性腹腔穿刺等手段及必要的腹部CT检查等,应尽早注意联想到发生肠扭转的可能性。

