腹膜透析患者矿物质和骨异常非疾病性相关因素分析
何莉 黄燕林 赵萍
广西医科大学第一附属医院肾内科(南宁530021)
慢性肾脏病(chronic kidney disease,CKD)已成为威胁全世界公共健康问题的疾病之一,全球约有10.8%的CKD患者[1],该病具有高病死率、高住院率和高治疗费用等特点。随着疾病的发展,患者出现较多并发症,其中慢性肾脏病矿物质与骨异常(chronic kidney disease-minerals and bone disorder,CKD-MBD)是CKD最常见的并发症之一,主要表现出钙、磷、甲状旁腺激素(parathyroid hormone,PTH)及维生素D代谢异常和(或)骨转化、骨矿化、骨线性生长异常等临床症状[2]。CKDMBD不仅降低CKD患者的生存质量同时增加患者心血管事件发生率及病死率[3],2017年改善全球肾脏病预后组织(kidney disease:improving global outcomes,KDIGO)颁布了新版CKD-MBD临床实践指南[4]对CKD-MBD的防治方案提出充分透析、药物治疗及饮食管理三种主要方法。但国内外相关研究显示CKD患者CKD-MBD的患病率仍高达90.6%~91.63%[5-6]。目前国内对CKD-MBD非疾病性相关因素的研究主要对象为血液透析患者[7],腹膜透析(peritoneal dialysis,PD)患者CKDMBD的非疾病性影响因素研究鲜少。本研究通过对腹膜透析患者的调查,分析其非疾病性影响因素,为今后腹膜透析患者矿物质和骨异常的管理提供参考。
1 资料与方法
1.1 一般资料选取2018年5月至2019年5月在南宁市三所三级甲等综合医院肾内科接受持续性非卧床腹膜透析(continuous ambulatory peritoneal dialysis,CAPD)治疗的患者235例,纳入标准:(1)确诊为CKD5期患者[KDIGO诊断标准:eGFR<15 mL/(min·1.73 m2)],年龄≥18岁;(2)规律透析≥3个月;(3)无意识障碍,能正常的语言沟通;(4)患者同意参加此研究,并签署知情同意书。排除标准:(1)非规律透析患者;(2)病情不稳定、近期有大手术;(3)智力低下、语言理解能力差、心理状态不稳定或严重精神疾病的患者;(4)已参与其他研究或不同意参与本研究患者。根据统计学变量分析要求,样本数至少是变量数的5~10倍,本次研究共20个预测影响变量,则本次研究样本例数需200例,加上10%的调查无效率,最终计算样本量为220例,本研究共调查235例腹膜透析患者,达到样本量计算要求。
1.2 方法
1.2.1 研究工具
1.2.1.1 腹膜透析患者一般资料调查表 本研究调查表由社会人口学信息、治疗和疾病相关信息组成,包括性别(男/女)、年龄(岁)、透析龄(月)、民族、文化程度、职业状态、婚姻状况、收入情况、生活习惯、疾病原因以及磷结合剂使用情况(碳酸钙、醋酸钙、碳酸镧、司维拉姆)、活性维生素D使用情况(骨化三醇、阿法骨化醇)等。
1.2.1.2 非卧床腹膜透析患者自我管理量表 采用庞建红等[8]编制的持续非卧床腹膜透析患者自我管理量表,其中包含换液技术操作、操作过程中异常情况的处理、饮食管理、并发症监测、情绪管理及社会回归五个维度,共28题,采用Likert 4点计分法,“总是”“经常”“偶尔”“从不”分别赋予 3、2、1、0分,将患者的自我管理能力水平分为3个等级,总得分≥67分为“良好”,67>总得分≥50分为“中等”,总得分<50分为“差”分值越高表示管理能力越好。
1.2.1.3 血液生化指标 根据K/DOQI和KDIGO指南[4]建议的校正钙、血清磷和iPTH的目标值,分为达标组与不达标组。(1)校正钙达标组值为2.10~2.37 mmol/L;(2)血清磷达标组值为1.13~1.78 mmol/L;(3)iPTH达标组值为150~300 pg/mL;不在以上指标范围内的则为不达标组。
1.2.2 调查方法研究者本人通过对符合纳入标准的腹膜透析患者进行现场问卷调查,采用统一的指导语向患者介绍本次调查的目的及意义,取得患者的配合。对能自行填写问卷的患者进行相关填写指导后现场完成问卷填写,无读写能力的患者由研究者口述条目后代其填写。血液生化指标通过查阅患者电子检验单或病例获取。
1.3 统计学方法所有数据采用SPSS 20.0统计软件包进行统计分析,计数资料用率或构成比表示,采用检验进行比较;服从正态分布的计量资料用均数±标准差表示,采用独立样本t检验。非正态分布计量资料用中位数(四分位间距)表示,采用秩和检验。对可能影响两组透析患者校正钙、血清磷、iPTH水平的相关因素进行单因素分析。将校正钙、血清磷、iPTH作为因变量,单因素分析中P<0.05的变量作为自变量纳入二元Logistic回归分析中进行影响因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料235例腹膜透析患者,男112例(47.7%)、女123例(52.3%);年龄(47.45±14.21)岁;透析龄的中位时间为18.75(7.07,47.45);本次调查中腹膜透析患者的民族主要为汉族(54.5%)和壮族(40.9%);82.6%的患者已不再工作,78.7%的患者已婚,84.2%的患者家庭收入高于1 000元;吸烟的患者占5.5%,饮酒的患者占6%;大多数患者的饮食习惯以常规饮食为主(86%)。腹膜透析患者的原发病:慢性肾小球肾炎占11%,肾病综合征占7.7%,高血压占11%糖尿病占4.3%,其他原因占66%。32.2%的患者服用含钙磷结合剂,51.9%的患者未服用肠道磷结合剂。服用活性维生素D的患者仅占29.8%。42.6%的腹膜透析患者校正钙在2.1~2.37 mmol/L的目标范围内,45.1%的患者血清磷在1.13~1.78 mmol/L的目标范围,20%的患者iPTH在150~300 pg/mL的目标范围。
2.2 非卧床腹膜透析患者自我管理量表得分腹膜透析患者自我管理平均分为(66.30±6.94)分,其中换液技术操作得分为(18.57±2.28)分,操作中异常情况的处理得分为(10.17±1.53)分,饮食管理得分(11.59±2.24)分,并发症检测得分为(18.16±2.70)分,情绪管理及社会回归得分为(7.82±1.78)分。
2.3 校正钙、血清磷、iPTH与社会人口学和临床治疗变量的单因素分析通过对可能影响腹膜透析患者校正钙、血清磷和iPTH的相关因素进行单因素分析,结果显示性别与研究对象校正钙水平有关(P<0.05);饮食习惯、磷结合剂使用情况与研究对象血清磷水平有关(P<0.05);文化程度、烟酒嗜好、饮食习惯与研究对象iPTH水平有关(P<0.05)。见表1、2。
表1 校正钙、血清磷、iPTH与社会人口学资料比较Tab.1 Comparison of corrected calcium,serum phosphorus,iPTH and sociodemographics ±s
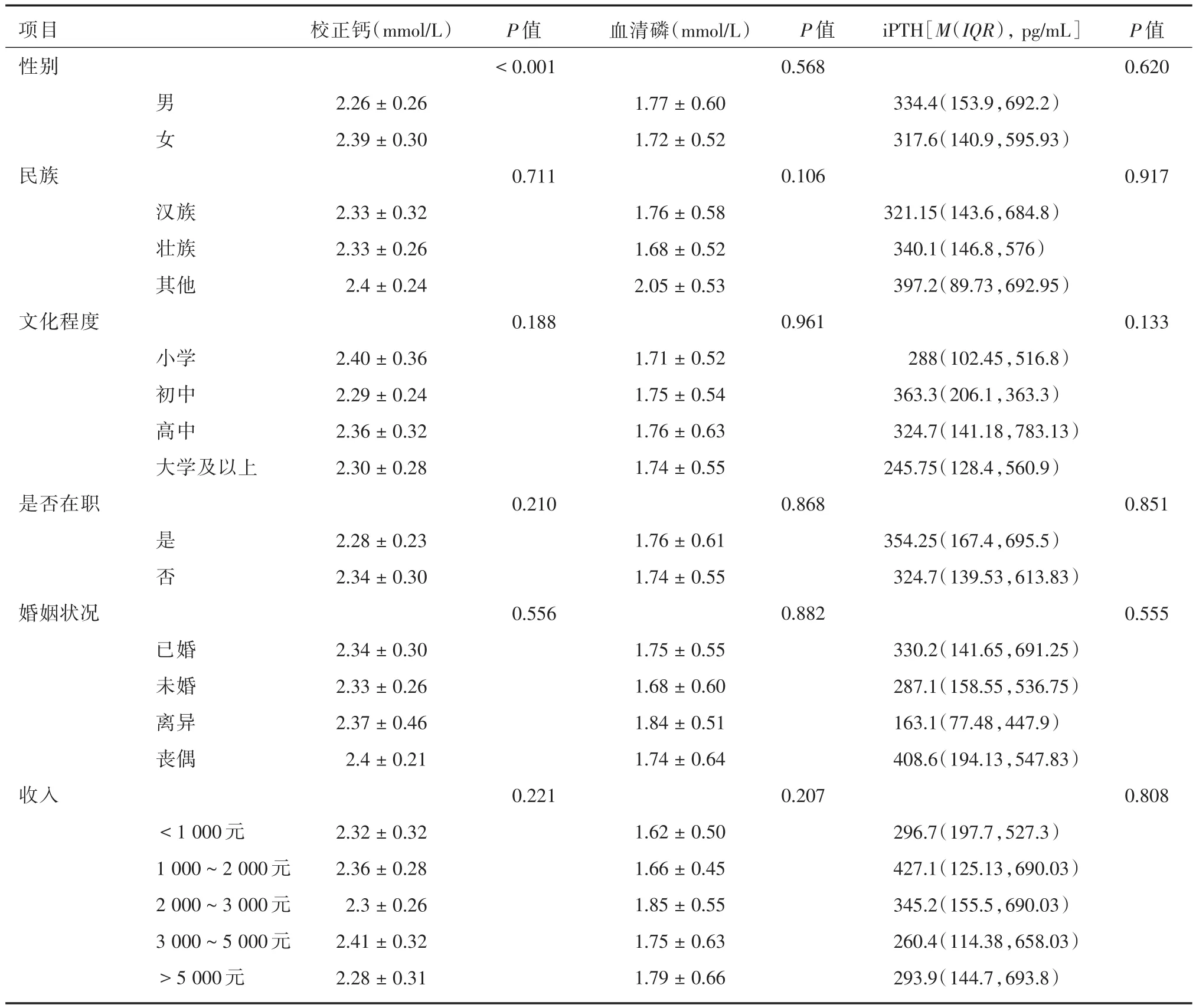
表1 校正钙、血清磷、iPTH与社会人口学资料比较Tab.1 Comparison of corrected calcium,serum phosphorus,iPTH and sociodemographics ±s
校正钙(mmol/L) 血清磷(mmol/L)iPTH[M(IQR),pg/mL]项目性别P值<0.001 P值0.568 P值0.620民族男 女 汉族壮族其他2.26±0.26 2.39±0.30 2.33±0.32 2.33±0.26 2.4±0.24 0.711 1.77±0.60 1.72±0.52 1.76±0.58 1.68±0.52 2.05±0.53 0.106 334.4(153.9,692.2)317.6(140.9,595.93)321.15(143.6,684.8)340.1(146.8,576)397.2(89.73,692.95)0.917文化程度小学初中高中大学及以上2.40±0.36 2.29±0.24 2.36±0.32 2.30±0.28 0.188 1.71±0.52 1.75±0.54 1.76±0.63 1.74±0.55 0.961 288(102.45,516.8)363.3(206.1,363.3)324.7(141.18,783.13)245.75(128.4,560.9)0.133是否在职0.2100.8680.851婚姻状况是 否 已婚未婚离异丧偶2.28±0.23 2.34±0.30 2.34±0.30 2.33±0.26 2.37±0.46 2.4±0.21 0.556 1.76±0.61 1.74±0.55 1.75±0.55 1.68±0.60 1.84±0.51 1.74±0.64 0.882 354.25(167.4,695.5)324.7(139.53,613.83)330.2(141.65,691.25)287.1(158.55,536.75)163.1(77.48,447.9)408.6(194.13,547.83)0.555收入0.2210.2070.808<1 000元1 000~2 000元2 000~3 000元3 000~5 000元>5 000元2.32±0.32 2.36±0.28 2.3±0.26 2.41±0.32 2.28±0.31 1.62±0.50 1.66±0.45 1.85±0.55 1.75±0.63 1.79±0.66 296.7(197.7,527.3)427.1(125.13,690.03)345.2(155.5,690.03)260.4(114.38,658.03)293.9(144.7,693.8)
2.4 Logistic回归分析对校正钙的非疾病性影响因素以校正钙为因变量,以单因素分析P<0.05的变量及自我管理量表得分作为自变量进入Logistic回归分析。结果显示,性别是校正钙的非疾病性影响因素。见表3。
2.5 Logistic回归分析对血清磷的非疾病性影响因素以血清磷为因变量,以单因素分析P<0.05的变量及自我管理量表得分作为自变量进入Logistic回归分析。结果显示,饮食习惯、饮食管理得分及并发症的得分是血清磷的非疾病性影响因素。见表4。
2.6 Logistic回归分析对iPTH的非疾病性影响因素以iPTH为因变量,以单因素分析P<0.05的变量及自我管理量表得分作为自变量进入Logistic回归分析。结果显示,饮食习惯、换液技术操作得分是iPTH的非疾病性影响因素。见表5。
表2 校正钙、血清磷、iPTH与临床治疗变量的比较Tab.2 Comparison of corrected calcium,serum phosphorus,iPTH and clinical treatment variables ±s
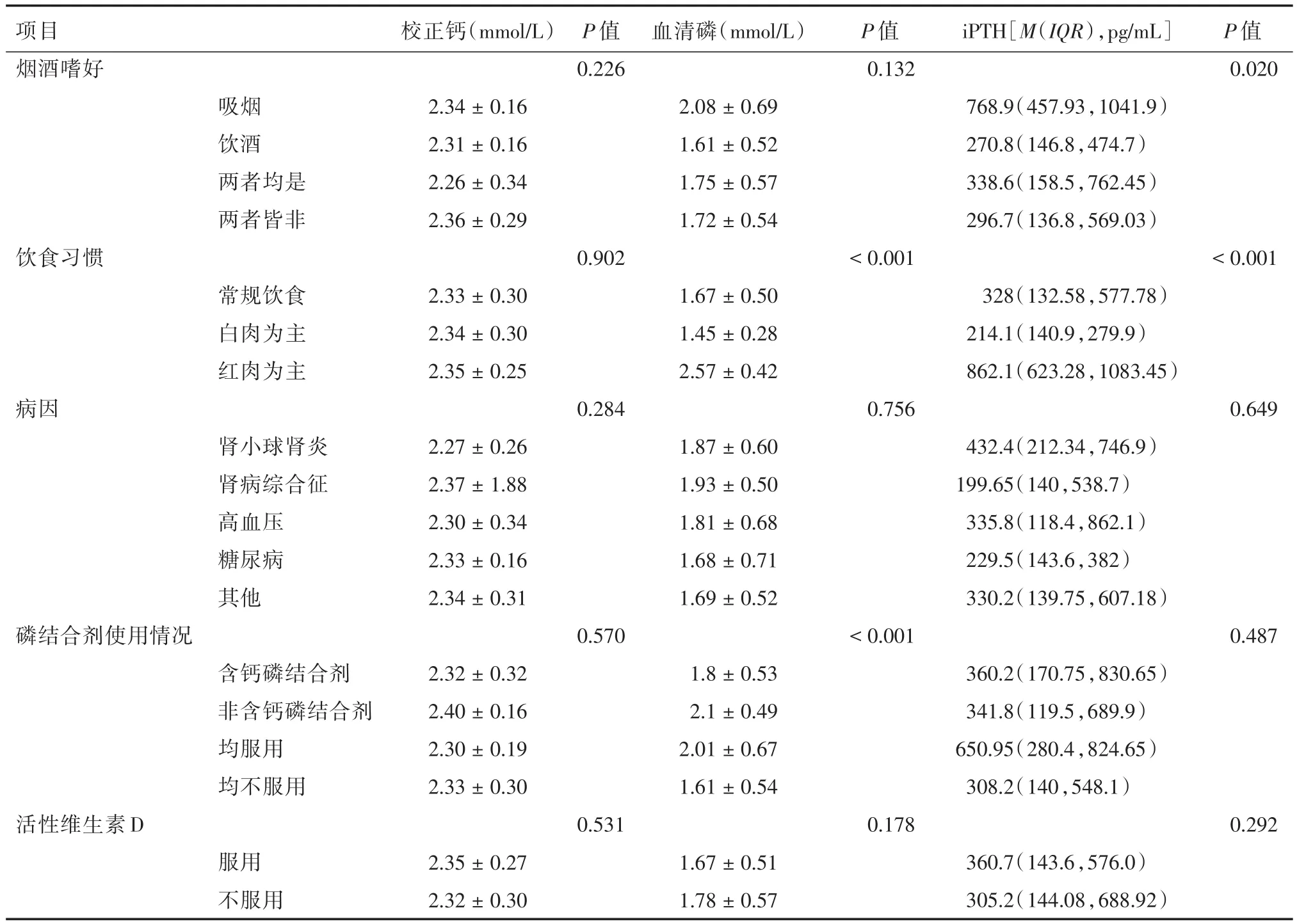
表2 校正钙、血清磷、iPTH与临床治疗变量的比较Tab.2 Comparison of corrected calcium,serum phosphorus,iPTH and clinical treatment variables ±s
项目烟酒嗜好校正钙(mmol/L)P值0.226血清磷(mmol/L)P值0.132 iPTH[M(IQR),pg/mL]P值0.020饮食习惯吸烟饮酒两者均是两者皆非2.34±0.16 2.31±0.16 2.26±0.34 2.36±0.29 0.902 2.08±0.69 1.61±0.52 1.75±0.57 1.72±0.54<0.001 768.9(457.93,1041.9)270.8(146.8,474.7)338.6(158.5,762.45)296.7(136.8,569.03)<0.001病因常规饮食白肉为主红肉为主2.33±0.30 2.34±0.30 2.35±0.25 0.284 1.67±0.50 1.45±0.28 2.57±0.42 0.756 328(132.58,577.78)214.1(140.9,279.9)862.1(623.28,1083.45)0.649磷结合剂使用情况肾小球肾炎肾病综合征高血压糖尿病其他2.27±0.26 2.37±1.88 2.30±0.34 2.33±0.16 2.34±0.31 0.570 1.87±0.60 1.93±0.50 1.81±0.68 1.68±0.71 1.69±0.52<0.001 432.4(212.34,746.9)199.65(140,538.7)335.8(118.4,862.1)229.5(143.6,382)330.2(139.75,607.18)0.487活性维生素D含钙磷结合剂非含钙磷结合剂均服用均不服用2.32±0.32 2.40±0.16 2.30±0.19 2.33±0.30 0.531 1.8±0.53 2.1±0.49 2.01±0.67 1.61±0.54 0.178 360.2(170.75,830.65)341.8(119.5,689.9)650.95(280.4,824.65)308.2(140,548.1)0.292服用不服用2.35±0.27 2.32±0.30 1.67±0.51 1.78±0.57 360.7(143.6,576.0)305.2(144.08,688.92)
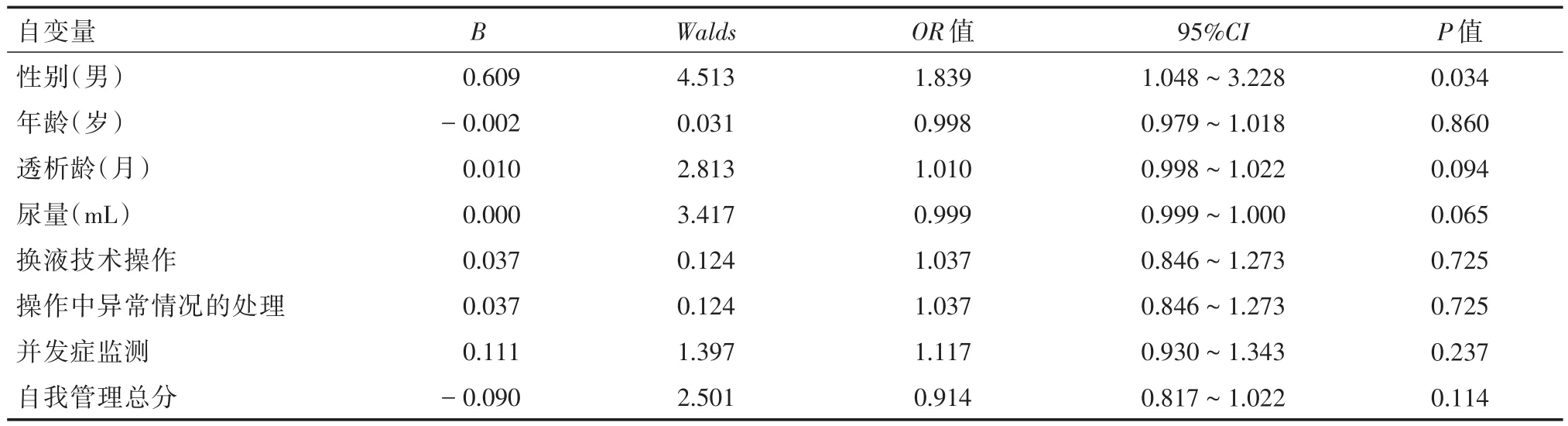
表3 Logistic回归分析影响校正钙的相关因素Tab.3 Logistic regression analysis of factors affecting calcium correction
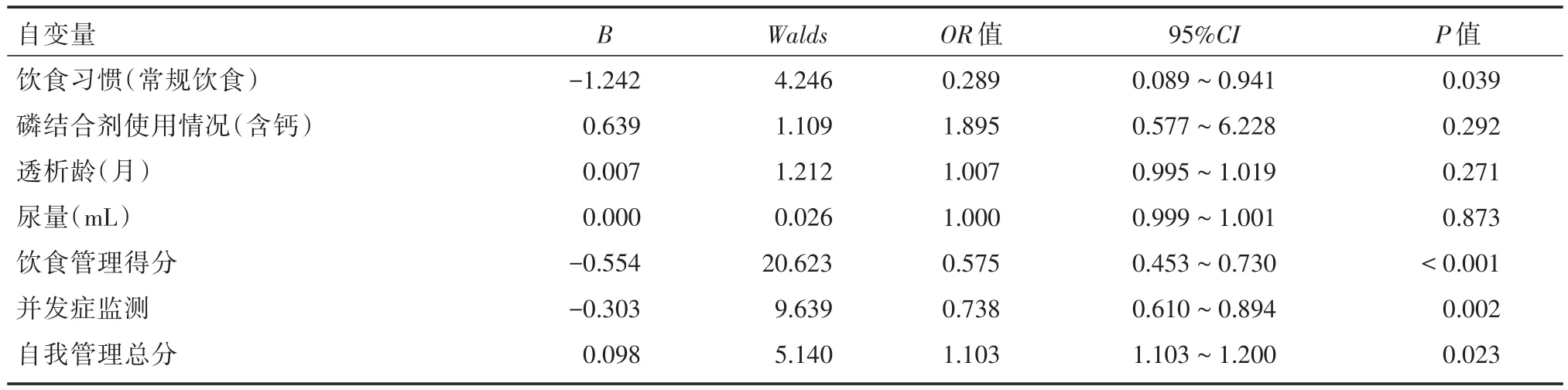
表4 Logistic回归分析影响血清磷的相关因素Tab.4 Logistic regression analysis of factors affecting serum phosphorus
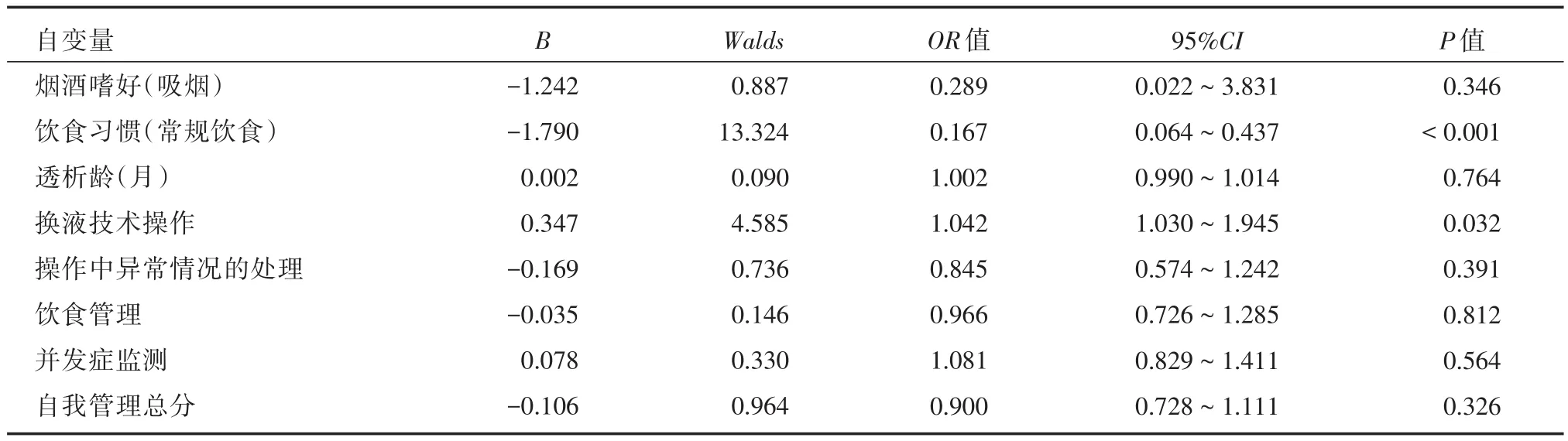
表5 Logistic回归分析影响iPTH的相关因素Tab.5 Logistic regression analysis of factors affecting iPTH
3 讨论
3.1 校正钙代谢异常CKD患者血管钙化的情况较普通人更严重[9],本研究显示,PD患者校正钙达标率仅为42.6%,而14%的患者校正钙低于2.1 mmol/L,43.4%的患者高于2.37 mmol/L。Logistic回归分析显示,性别是校正钙的独立危险因素,女性患者更容易发生血钙升高,本研究结果与国内学者施月仙[10]对血液透析患者的研究结果相似。随着CKD的进展,1,25-(OH)2D3的生成出现减少,从而导致肠道钙吸收减少,患者出现血钙降低后出现抽搐与骨痛等不适症状,因此大部分患者会使用补钙类药物以提高血钙水平。此外血清磷、iPTH升高后,患者需服用含钙降磷剂与活性维生素D,这两种药物也会导致血钙升高。而相关研究显示[11],女性患者的服药依从性高于男性,因此这有可能是女性患者更容易发生血钙升高的原因。但血钙升高,可能引起心脑血管的损伤,因此新版CKD-MBD指南也强调避免高钙血症并实施个性化低钙血症[12]的治疗,需加大监测活性维生素D的使用力度。
3.2 血清磷代谢异常本研究结果中,血清磷达标率为45.1%,高磷血症发生率高达42.6%。本次研究调查患者的饮食习惯以常规饮食、红肉为主饮食(牛肉、猪肉、羊肉、兔肉)以及白肉为主饮食(淡水鱼、鸡肉)分类。Logistic回归分析显示,红肉为主饮食的患者血清磷偏高,而白肉为主饮食的患者偏低。以往研究显示几乎每一种食物中都含有磷且容易被肠道吸收,尤其是作为添加剂的磷[13-14]几乎能100%被肠道吸收。磷的含量与蛋白质成正比,透析患者对蛋白质和能量的需求处于增加状态,若过分限制饮食容易造成透析患者营养不良。因此,患者血清磷增高的原因除肾脏排泄功能障碍以外,饮食摄入也是导致其增加的重要原因。但本次研究样本例数偏小,235例患者中
有202(86%)例患者选择常规饮食,选用红肉或白肉为主饮食的患者较少,因此饮食习惯是否会影响血清磷水平还有待进一步研究。此外相关研究提示科学合理的饮食管理能有效减缓CKD的进展及相关并发症[15],控制饮食磷摄入是预防和治疗腹透患者高磷血症的重要基础,低蛋白饮食配合酮酸治疗还可以预防甲状旁腺亢进[16]。本研究中Logistic回归分析显示,非卧床腹膜透析患者量表得分的总分及量表中饮食管理模块得分、并发症自我监测得分与血清磷水平独立相关。得分高低与血清磷水平呈负相关,即自我管理能力较好的患者,其血清磷水平相对更低。国内外研究显示[17-18],通过对腹膜透析患者的饮食管理,能有效提高患者的营养状况,并有效控制其血清磷水平。患者可根据自身出现的不适症状监测高磷血症的发生,如皮肤瘙痒。通过对不适症状的监测,进一步促进患者在饮食、透析、用药上的自我管理,以更好的控制血清磷水平。
3.3 iPTH代谢异常CKD-MBD是CKD最常见的并发症,牟爱华等[19]对未进入透析治疗的CKD3~5期患者进行钙磷代谢的调查,结果显示随着疾病的进展,CKD患者的血钙水平逐渐降低,而血磷与iPTH水平逐渐升高。iPTH与透析患者的死亡风险相关,无论是过高或过低,都会导致死亡风险的增加。同时iPTH的升高与腹膜透析患者代谢综合征的发生率呈正相关,代谢综合征可加剧肾功能的退化及心血管发生的风险,是影响PD患者预后的重要因素[20]。本研究结果中iPTH达标率仅为20%,较以往研究中[21-23]的达标率低,可能与患者使用活性维生素D率低有关。本次调查中,仅有29.8%的患者使用活性维生素D,低于其他地区的研究[10,24],这可能与本地区经济文化较落后,患者医疗条件、资源及依从性较差有关。Logistic回归分析显示,饮食习惯、非卧床腹膜透析患者量表换液技术操作是iPTH的相关影响因素,以红肉为主饮食的患者iPTH偏高,而白肉为主饮食的患者iPTH偏低。分析原因可能是高磷血症作为iPTH的独立危险因素,能通过直接和间接的作用诱导甲状旁腺增生,导致iPTH升高[24-25],因此,饮食习惯导致血清磷变化的同时可能使PD患者iPTH变化。换液技术操作得分与iPTH呈正相关,目前关于换液技术操作与iPTH的相关性研究尚未发现,原因可能是能正确执行换液技术操作的患者,其依从性较好,具备较高依从性的患者可能在用药、饮食、透析方面更服从医嘱,从而能更好地进行自我管理。
本次研究对南宁市3所医院肾内科的235例腹膜透析患者进行调查,结果显示腹膜透析的CKD-MBD发生率高达94.04%,其钙、磷、iPTH的达标率仍处于不理想状态。性别是校正钙升高的独立危险因素,女性患者血钙更易升高,而饮食习惯、自我管理能力是血清磷与iPTH的相关影响因素。临床工作中,如何提高腹膜透析患者的自我管理能力,改变患者不合适的饮食习惯,是减少矿物质和骨异常的发生,提高患者的生存质量的重要措施。本次研究样本例数较少,且自我管理量表的调查可能受主观因素的影响,因此今后的研究还需通过多中心、多形式收集患者的饮食、服药、依从性及知识情况的调查,对腹膜透析患者CKD-MBD相关因素进行更加全面的分析。

