双源CT碘值及Overlay值鉴别鼻腔鼻窦软组织肿块的价值
袁欣 危春容 冯瑶杰 张梦梅 王元玲 杨亚英
昆明医科大学第一附属医院医学影像科(昆明650032)
鼻腔鼻窦软组织肿块是常见多发病,其中约半数以上的鳞癌平均6~8个月即发展为晚期,预后不良[1],明确病变及早期合理干预对患者预后至关重要。良恶性肿块的手术方式及综合治疗手段有很大差异,术前的定性判断尤为关键[2]。MRI具有良好的软组织分辨率,而CT由于其快速简便及对骨质改变的敏感性,仍为鼻内镜术前的必要检查手段。鼻腔鼻窦解剖复杂且病变多样,常规CT定性诊断存在一定困难,还有5.63%~10.2%的恶性肿瘤被误诊为良性病变[2]。双能量CT引入了能量分辨率和化学分辨率,其所具备的碘浓度分析已应用于炎性肠病评估、肿瘤病理分级等[3-4]研究中;Overlay值为病变在碘图上测量的CT值,同样可反映病变内碘的分布情况,已应用于胰腺病变及淋巴结定性诊断等[5-6]研究中;但应用于鼻部的双能量技术鲜见报道。故本研究拟探讨双源CT碘值及Overlay值对鼻腔鼻窦软组织肿块的鉴别诊断价值。
1 资料与方法
1.1 一般资料收集自2017年9月至2019年4月在本院行鼻窦双能量CT增强扫描,并经手术病理证实的鼻腔鼻窦软组织肿块共58例。根据病理结果分为良性组(32例,55.2%)及恶性组(26例,44.8%)。其中男37例,女21例,年龄14~81岁,平均(51.02±17.9)岁,良、恶性组平均年龄分别为(43.81±17.61)岁、(59.88±14.06)岁。主要临床症状包括:鼻塞42例,流脓涕、清涕22例,鼻出血18例,嗅觉减退16例,头痛头晕15例,颌面部疼痛麻木14例,视力下降、复视2例,耳鸣、听力减退3例,硬腭溃烂2例,发热2例。纳入标准:(1)具有完整的临床病理及影像资料;(2)图像质量较好,不影响诊断及数据测量。排除标准:CT检查前已行手术及放化疗的患者。该研究获得医院伦理委员会的批准和患者的知情同意。
1.2 检查方法采用Siemens Somatom Definition Flash双源CT进行鼻窦常规平扫及双能量双期增强扫描。患者取头足仰卧位,扫描范围自额窦上缘至硬腭,必要时向上下延伸。常规平扫参数:管电压100 kV,管电流120 mAs,准直128 mm×0.6 mm,转速0.33 r/s,螺距0.85,开启CARE Dose 4D及CARE kV。增强扫描参数:采用双能量模式,A、B球管管电压及管电流分别为Sn 140 kV/60 mAs、80 kV/255 mAs,准直 40 mm × 0.6 mm,转速0.33 r/s,螺距0.8。采用高压注射器以3 mL/s经肘静脉注入对比剂碘海醇(350 mgI/mL),剂量为1 mL/kg,生理盐水30 mL;以对比剂示踪法(bolus tracking)自动触发扫描,延迟5 s进行动脉期扫描,动脉期后延迟15 s行静脉期扫描。图像重组采用SAFIRE-3以减小图像噪声,双能量融合图像采用线性融合技术(M=0.3),重组层厚及层间距均为1 mm。
1.3 图像分析及数据测量
1.3.1 图像分析由2位头颈部影像诊断医师共同阅片分析病变的常规形态表现,意见存在分歧时协商统一。分析内容包括:病灶部位、形态(规则/不规则)、边界(清楚/不清)、坏死囊变(有/无)、骨质改变(受压变形/增生硬化/侵蚀破坏)及邻近结构受侵情况。
1.3.2 数据测量在MMWP工作站上将动静脉双期80 kV、Sn 140 kV薄层图像调入双能量后处理软件“Liver VNC”中获得碘图。在碘图中于病灶实性部分最大层面,避开坏死囊变、钙化及边缘区域,于病灶实性部分勾画感兴趣区(region of interest,ROI),ROI面积约0.5~2.0 cm2,测量记录病灶碘浓度(iodine concentration,IC)及Overlay值。另将动静脉期双能量薄层融合图像调入“Viewing”软件,同理测量记录病灶实性部分CT值。所有数据均由2位头颈部影像诊断医师遵从盲法独立测定,每人对同一ROI的勾画尽量保持大小、部位及形状一致,每次测量重复3次取平均值,取二人所测数值的平均值作为最终测量结果。
1.4 统计学方法采用SPSS 23.0软件,计量资料以均值±标准差表示,以P<0.05为差异有统计学意义。病灶良恶性组间各参数比较采用独立样本t检验,对有差异的参数绘制受试者工作特征曲线(receiver operating characteristic,ROC曲线),记录曲线下面积(area under curve,AUC),分析各参数诊断效能并选择最佳诊断阈值。
2 结果
2.1 病灶部位、病理结果及常规CT表现病灶位于双侧18例,单侧40例,其中左侧19例,右侧21例;病灶主体位于鼻腔35例,上颌窦19例,筛窦2例,蝶窦1例,额窦1例。病理结果见表1,常规CT表现见表2。病灶形态不规则:良性组占78.1%(25/32),恶性组占88.5%(23/26);边界不清:良性组占56.3%(18/32),恶性组占76.9%(20/26);病灶内坏死囊变:良性组占18.8%(6/32),恶性组占53.8%(14/26);周围受压变形:良性组占34.4%(11/32),恶性组占15.4%(4/26);周围骨质增生硬化:良性组占 34.4%(11/32),恶性组占 3.8%(1/26);周围骨质破坏:良性组占21.9%(7/32),恶性组占61.5%(16/26);邻近结构侵犯或转移:良性组占25%(8/32),恶性组占57.7%(15/26)。
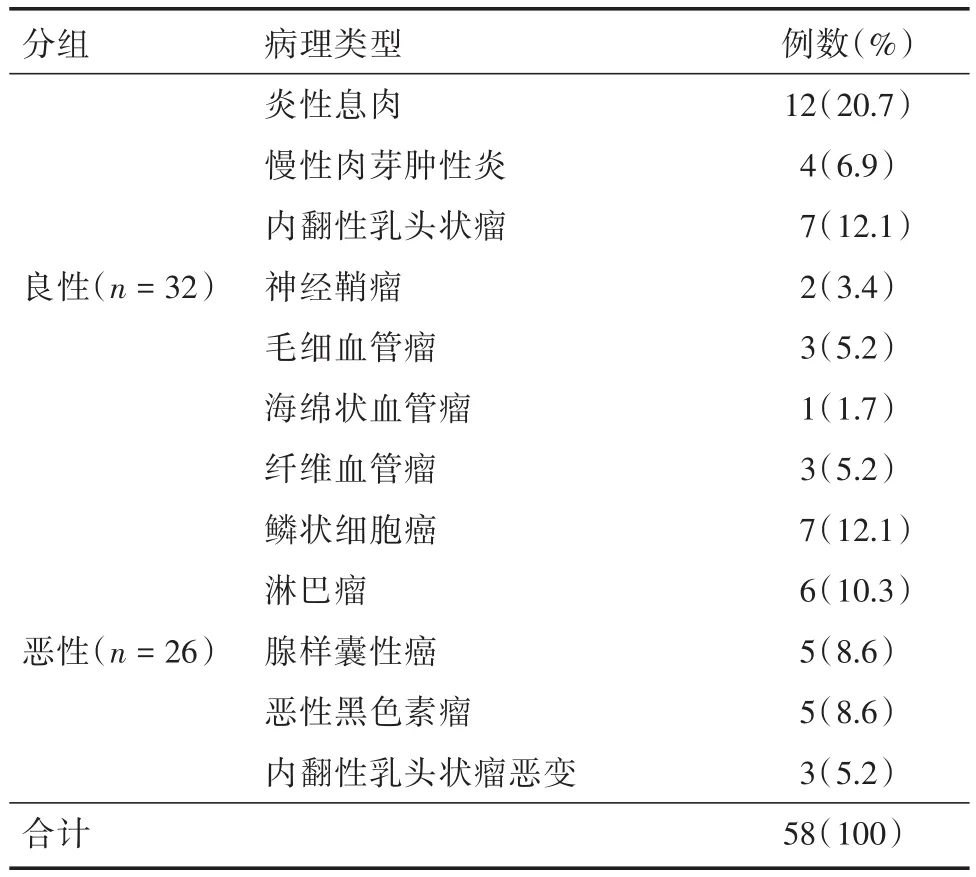
表1 58例鼻腔鼻窦软组织肿块的病理类型Tab.1 The pathological types of 58 cases of nasal cavity and paranasal sinus soft tissue masses例(%)
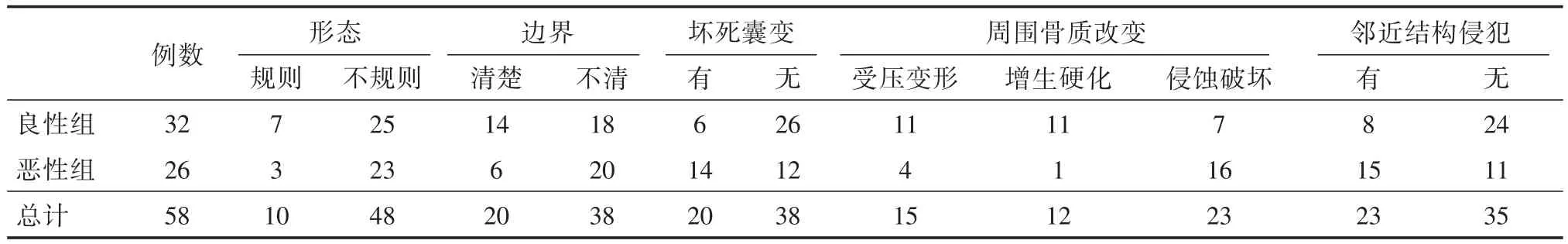
表2 58例鼻腔鼻窦软组织肿块的常规CT表现Tab.2 Routine CT findings of 58 cases of nasal cavity and paranasal sinus soft tissue masses 例
2.2 病灶IC、Overlay值及CT值比较良性组与恶性组间双期病灶IC、Overlay值及CT值差异均无统计学意义(P=0.078、0.225、0.180、0.062、0.098、0.059)。良性组根据病理类型可分为血管源性肿物(7例,包括纤维血管瘤3例、毛细血管瘤3例及海绵状血管瘤1例)及其余非血管源性肿物(25例)。良性血管源性肿物与恶性组的双期病灶各参数值差异均无统计学意义(P=0.221、0.272、0.196、0.160、0.206、0.064),结果见表3;良性非血管源性肿物的双期病灶各参数均低于恶性组,差异均有统计学意义(均P≤0.001),结果见表4、图1-2。
表3 良性血管源性肿块与恶性肿瘤的各参数比较Tab.3 Comparison of the parameters of benign angiogenic masses and malignant tumor ±s
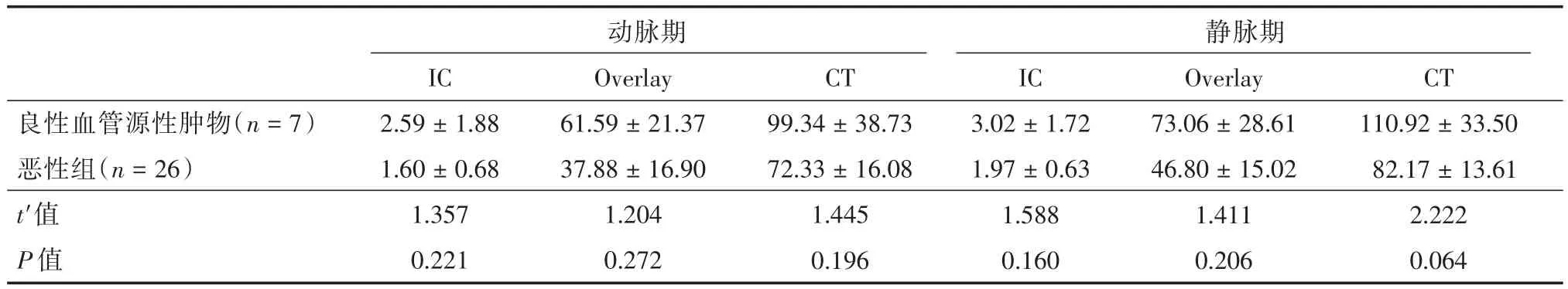
表3 良性血管源性肿块与恶性肿瘤的各参数比较Tab.3 Comparison of the parameters of benign angiogenic masses and malignant tumor ±s
动脉期静脉期良性血管源性肿物(n=7)恶性组(n=26)t′值P值IC 2.59±1.88 1.60±0.68 1.357 0.221 Overlay 61.59±21.37 37.88±16.90 1.204 0.272 CT 99.34±38.73 72.33±16.08 1.445 0.196 IC 3.02±1.72 1.97±0.63 1.588 0.160 Overlay 73.06±28.61 46.80±15.02 1.411 0.206 CT 110.92±33.50 82.17±13.61 2.222 0.064
2.3 病灶IC、Overlay值及CT值诊断效能比较病灶IC、Overlay值及CT值鉴别鼻腔鼻窦恶性肿瘤与良性非血管源性肿物的ROC曲线见图3,最佳诊断阈值及诊断效能见表5。动脉期各参数AUC从大到小依次为IC(0.888)、Overlay值(0.862)、CT值(0.859),静脉期各参数AUC从大到小依次为IC(0.898)、CT值(0.877)、Overlay值(0.854);其中静脉期病灶IC的诊断效能最佳,以1.375 mg/mL为诊断阈值,其诊断敏感度为92.3%,特异度为88%,准确度为79.3%。
表4 良性非血管源性肿块与恶性肿瘤的各参数比较Tab.4 Comparison of the parameters of benign non-angiogenic masses and malignant tumor ±s

表4 良性非血管源性肿块与恶性肿瘤的各参数比较Tab.4 Comparison of the parameters of benign non-angiogenic masses and malignant tumor ±s
动脉期静脉期良性非血管源性肿物(n=25)恶性组(n=26)t值P值IC 0.72±0.47 1.60±0.68-5.401<0.001 Overlay 20.08±16.41 37.88±16.90-3.600 0.001 CT 53.03±13.30 72.33±16.08-4.660<0.001 IC 0.89±0.58 1.97±0.63-5.889<0.001 Overlay 24.98±17.22 46.80±15.02-4.528<0.001 CT 58.40±17.84 82.17±13.61-5.362<0.001
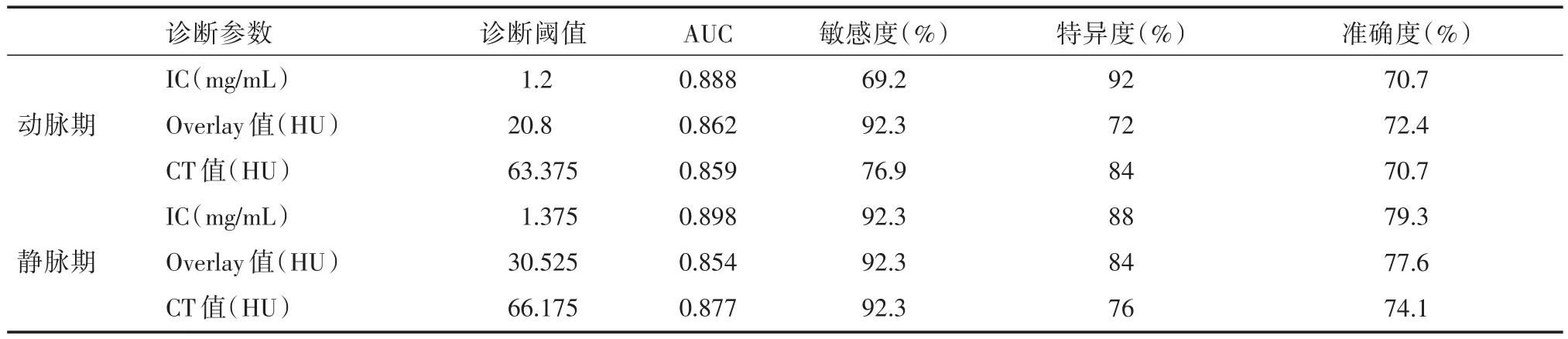
表5 各参数诊断鼻腔鼻窦恶性肿瘤与良性非血管源性肿块的诊断效能Tab.5 Diagnostic efficacy of parameters in the diagnosis of malignant tumors and benign non-angiogenic masses of nasal cavity and paranasal sinuses
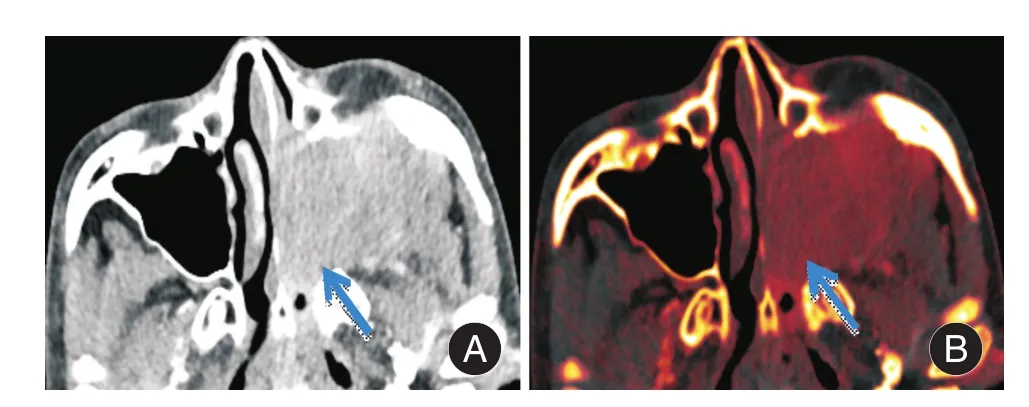
图1 男,57岁,左侧上颌窦鳞癌Fig.1 Male,57 years old,squamous cell carcinoma of the left maxillary sinus
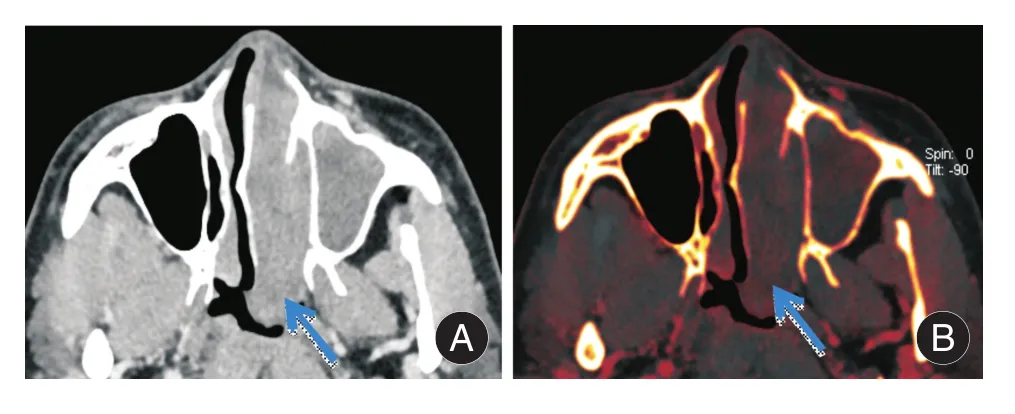
图2 男,45岁,左侧鼻腔内翻性乳头状瘤Fig.2 Male,45 years old,intranasal inverted papilloma of the left nasal cavity

图3 各参数诊断鼻腔鼻窦恶性肿瘤的ROC曲线Fig.3 The ROC curve of the diagnosis of the malignant tumor of the nasal cavity of the nasal cavity
3 讨论
鼻腔鼻窦肿块包括肿瘤和部分非肿瘤实体性病变,前者约占头颈部肿瘤的7%,病理类型多样,以上皮组织来源的肿瘤居多;后者主要为息肉、慢性鼻窦炎等炎性病变,在单侧鼻腔鼻窦占位病变中的发生率达46%~71%[2,7]。良恶性肿块的临床表现缺乏特异性,影像特征也有所重叠。本组58例肿块的常规CT表现显示,恶性肿瘤主要表现为:位于鼻腔或上颌窦内的软组织肿块,形态不规则,边界不清楚,增强强化较明显,病灶内多伴坏死囊变,周围骨质多表现为侵蚀性破坏,并不同程度侵犯邻近眼眶、翼腭窝及颞下窝、硬腭、颌面部软组织等结构。而炎性病变的周围骨质多为慢性骨炎所导致的重塑性改变,良性肿瘤周围骨质多受压,部分可见骨质吸收不连续,但侵蚀性骨质破坏的比例明显低于恶性,与既往文献[8]报道的影像特点相一致。但部分良性肿瘤如内翻性乳头状瘤等也可伴有邻近骨质破坏等侵袭性表现,易误诊为恶性[9],而部分恶性肿瘤如鼻淋巴瘤,骨质破坏轻微,病灶密度均匀、坏死少见,早期可误诊为良性病变。故仅依赖病变的常规形态学改变来鉴别良恶性尚存在一定困难。
双能量CT可在兼备形态学分析外,运用物质分离技术获得碘基图像、能谱曲线等反映病灶的生理及化学特性,体现组织内在差异,拓宽了影像定性诊断的思路。碘浓度(单位:mg/mL)及碘叠加值(Overlay值,单位:HU)均为碘图中碘含量的定量指标,可量化病变的摄碘情况。而碘是CT增强对比剂的主要成分,因此碘含量的测定能评估病灶的强化程度,间接反映病灶的血管化程度[10]。
本研究发现鼻腔鼻窦总体良性软组织肿块与恶性肿瘤比较、良性血管源性肿块与恶性肿瘤比较,病灶的IC、Overlay值及CT值差异均无统计学意义。分析其原因可能为:本组良性血管源性肿块主要包括血管瘤、纤维血管瘤,肿瘤内均含丰富血管,血容量显著增加,增强呈明显强化,故病灶内碘剂浓聚;另外,本组病例未包括的其余血管源性肿块如出血坏死性鼻息肉、血管外皮瘤等,根据其组织及影像特点[11]推测,病灶的碘含量可能具有一致规律。而大部分恶性肿瘤生长速度快,肿瘤内新生血管增多、微血管通透性增高、血流加快,也造成肿瘤的血容量明显增加及增强后较高程度的强化,因此二组病灶的碘含量相近,各参数值存在较大重叠。但结合常规影像表现可助于鉴别二组病变:血管瘤分为毛细血管瘤及海绵状血管瘤,好发于鼻中隔前部及上颌窦,肿瘤边界清楚,前者常较小,形态规则,不伴邻近结构的侵犯,增强呈显著均匀强化;后者形态多不规则,体积可较大,导致骨质的膨胀性受压,增强呈向心性、渐进性强化[12]。纤维血管瘤多起源于蝶腭孔区,常导致翼腭窝增宽,并向邻近孔道蔓延,呈局部侵袭性生长,另结合其好发人群(青少年男性)可资鉴别[12]。而富血供的恶性肿瘤其强化多不均匀,常伴囊变坏死及周围结构侵犯,可与良性血管源性肿物相区别。
研究结果显示,良性非血管源性肿块的IC、Overlay值及CT值均明显低于恶性肿瘤。良性非血管源性肿物主要包括炎性病变与良性上皮及间叶组织肿瘤。其中炎性病变内较多液体潴留及细胞量少的特点,使其多呈较低密度及低强化、粘膜强化的表现[13];而肿瘤内微血管密度往往与侵袭性相关[14-15],良性肿瘤内新生血管常不及恶性肿瘤丰富,增强强化程度较低。故良性非血管源性肿块的各参数值均低于恶性组。在常规影像表现外,碘定量指标为二组病变的鉴别增加了客观的诊断依据。
双能量CT融合图像是经后处理获得的平均加权图像,其能量水平近似于常规120 kV,故本研究以融合图像代替常规CT研究病灶增强CT值。在一定能量下,密度越大的组织,CT值越大。但常规CT为混合能量成像,能量水平不均衡,其CT值易受硬化伪影、X线散射、容积效应等多因素干扰,产生一定误差。而双能量CT中碘剂在碘图上的沉积,是通过单独分离碘并经伪彩图显示出来,可较常规CT值更敏感、精准地体现病灶强化差异[16]。本研究中动脉期、静脉期双期病灶IC的AUC均较大,最佳定量参数为静脉期病灶IC,诊断阈值为1.375 mg/mL,较常规CT值的诊断特异度及准确度均有提升。但病灶Overlay值的诊断效能与常规CT值相近或稍低,表明Overlay值对碘含量的定量评估不如碘浓度稳定及准确,与先前研究一致[5]。但在临床诊断中,单一某个指标的诊断价值均是有限的,常需要多个指标与常规影像表现相结合,才能获得全面、准确的诊断信息。
本研究仍存在不足之处:其一,本组病例数及病种数均较少,有待扩大样本量进一步研究,提高结果准确性;其二,未进一步研究不同病理类型的肿块间碘含量的差异。
综上,鼻腔鼻窦良性血管源性肿块与恶性肿瘤的碘浓度、Overlay值及CT值存在重叠,需结合常规形态表现分析鉴别。碘浓度能更真实地反映鼻腔鼻窦肿块的血供情况,并提供更准确地评价病灶生理特性的依据,有助于鉴别恶性肿瘤与良性非血管源性肿块,提高诊断准确率。

