儿童重症监护病房多重耐药菌感染的危险因素分析与护理对策
多重耐药菌感染是指细菌在微生物实验培养过程中的监测结果为阳性,对两种及以上的抗生素类药物能够产生抗药性的细菌菌株感染[1]。近年来,其发生率与耐药性均呈现出快速升高的态势,而重症监护病房因其特殊的诊疗环境,且汇集了大量易感人群,成为医院内获得性感染与耐药菌株产生、传播的高发地带[2]。患儿机体对外界不良刺激的免疫能力低下,加之重症监护室的侵入性治疗操作较多,广谱抗菌类药物使用频率较高,更容易导致细菌耐药性增强,更是该疾病的高发人群[3],大幅度增加了治疗难度。本研究探讨重症监护室患儿多重耐药菌感染的危险因素,现报道如下。
1 资料与方法
1.1 临床资料 选取2017年12月至2019年4月于我院重症监护病房治疗的100例患儿作为研究对象,纳入标准:符合《医院感染诊断标准》[4];监护人了解本次研究目的并自愿签署知情同意书;重症监护室住院时间≥30 d。排除标准:伴有其他严重内脏性疾病[5];伴有恶性肿瘤。将多重耐药菌感染的50例患儿列为感染组,无多重耐药菌感染的50例患儿列为未感染组。感染组中男27例,女23例;年龄2~7岁,平均(4.69±0.43)岁;住院时间4~46 d,平均(24.86±1.28)d。未感染组中男28例,女22例;年龄2~7岁,平均(4.82±0.56)岁;住院时间4~43 d,平均(25.13±1.19)d。
1.2 调查方法 组织本院感染管理处专职人员进行统一培训,采用床边调查与查阅病例相结合的方法,对100例患儿进行调查,内容涵盖基础病史、PICU入住天数、并发症数量、留置尿管、应用激素、抗生素应用数量、侵入性操作、肠外营养支持、机械通气以及机械通气时间、再次插管,最后将感染组与未感染组的调查结果进行统计,分析患儿入院48 h后多重耐药菌医院感染的危险因素。
1.3 观察指标 医院多重耐药菌感染的诊断依据为患者所感染的细菌对使用的3种及以上抗菌药物同时出现耐药情况[6]。如耐甲氧西林金黄色葡萄球菌的判断标准为对苯唑西林耐药或在头孢西丁诱导实验呈阳性;耐碳青霉烯鲍曼不动杆菌的判断标准为对亚胺培南或美罗培南耐药;耐万古霉素肠球菌的判断标准为对万古霉素耐药等。
1.4 统计学处理 采用SPSS 20.0统计学软件,计数资料比较采用χ2检验,导致患儿入院48 h后多重耐药菌医院感染危险因素采用多因素logistic回归分析。检验水准α=0.05。
2 结 果
2.1 患儿入院48 h后多重耐药菌医院感染单因素分析 PICU入住天数≥30 d、并发症≥2种、留置尿管、治疗过程中使用激素、使用抗菌药物≥2种、有侵入性操作、行肠外营养支持、行机械通气以及再次插管是PICU患儿多重耐药菌感染的影响因素(P<0.05),见表1。
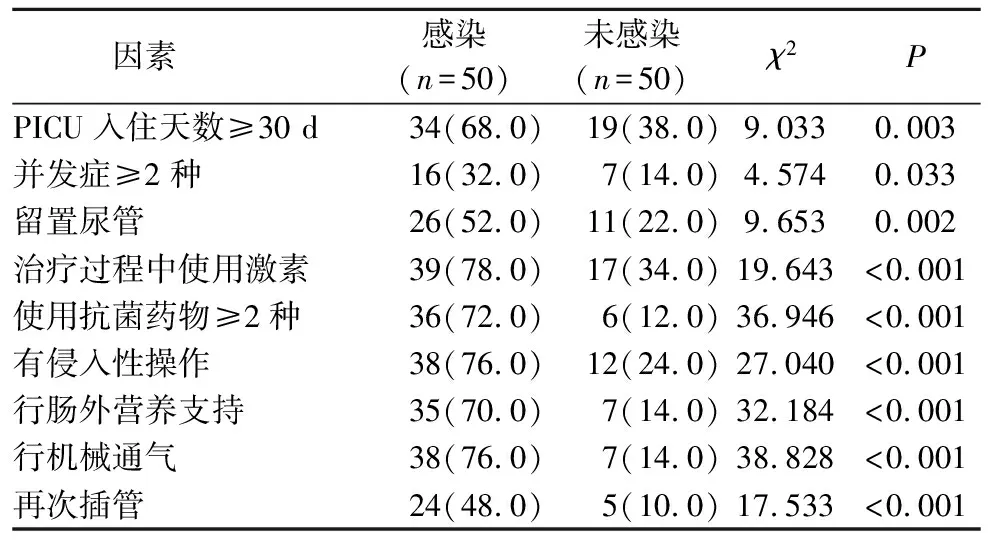
表1 患儿入院48 h后多重耐药菌医院感染单因素分析 例(%)
2.2 导致患儿多重耐药菌医院感染多因素logistic回归分析 多因素logistic分析结果显示,PICU入住天数≥30 d、治疗过程中使用激素、使用抗菌药物≥2种、行机械通气、再次插管是多重耐药菌感染的独立危险因素(P<0.05)。见表2。
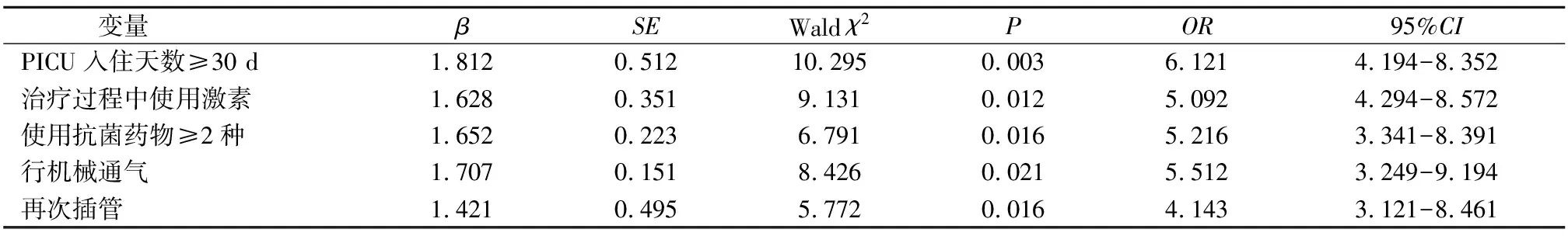
表2 导致患儿多重耐药菌医院感染多因素logistic回归分析
3 讨 论
多因素logistic回归分析结果显示,PICU入住天数≥30 d、并发症≥2种、治疗过程中使用激素、使用抗菌药物≥2种、行机械通气以及再次插管为重症监护室患儿多重耐药菌感染的独立危险因素(P<0.05),为了降低重症监护室多重耐药菌感染事件的发生率,应采取针对性的措施进行干预。
3.1 加强医务人员培训与卫生管理 组织全体ICU医务人员及清洁员全方面、系统化的学习多重耐药菌感染的危险因素、流行病学以及预防要点,着重强调多重耐药菌感染的危险性以及远期的影响,提高全体ICU人员对多重耐药菌感染的认知与防控意识。在卫生管理方面则需要求清洁员对患儿所处的环境与接触的医疗设备表面每日清洁消毒2次,严格遵循一巾一用原则,一块抹布对应擦拭一个物体,禁止一布多用,避免病原菌扩散[7];抹布使用完毕后首先用洗涤剂清洗,随后使用含氯消毒液浸泡0.5 h,拧干水后置于带盖容器中备用;病房内的水槽及固定于地面的管道系统可能潜在污染的耐药菌株,因此应每周对其进行至少1次的含氯消毒液处理[8];儿童玩具尽量避免采用难以清洁的毛绒玩具,玩具及其他类似玩具的物体必须定期清洁消毒;床垫与枕头等床上用品一旦发现污染或受潮后应立即更换,避免细菌滋生[9-10]。
3.2 加强抗菌药物应用管理 抗菌药物使用时间不恰当,不按规定时间间隔给药以及滥用抗菌药物等行为均是导致细菌产生耐药性的因素。院内应制定抗菌药物应用管理的监督机制,要求医师严格执行卫生部的《抗菌药物应用指导原则》[11]与《全国抗菌药物应用专项整治活动方案》来指导使用抗菌药物[12]。此外,还应加强患儿监护人对抗菌药物的正确认知,对其开展抗菌药物使用教育,促进其理解医疗救治方案,避免监护人提出不合理的抗菌药物使用要求。
3.3 优化气道护理管理 气管插管属于侵入式治疗,会提高感染风险。院内应加强ICU医务人员的气道护理培训,做到严格掌握气管插管指征,在不影响治疗效果的基础上尽量避免有创通气,可优先选择经口气管插管(经循证医学证实经鼻插管易引发患儿出现鼻窦炎[13]);在选择气管导管时应根据患儿实际情况挑选合适的型号,并对气囊压力进行监测,保持气囊压力≥20 cmH2O(1 cmH2O=0.098 kPa),气囊压力检测建议采用定量充气法,也就是通过“最小封闭容积”与“最小封闭压力”来确定气囊压力;多重耐药菌感染患儿在吸痰时应采用密闭式方法,在出现痰液后应及时吸引,避免气溶胶播散引发感染,所有操作均严格遵守无菌技术操作规程;如果患儿需连续使用机械通气应以每周1次的频率更换呼吸机管路(有明显污染时则第一时间更换);呼吸机管路集水杯的冷凝水到达最低位后应立即倾倒,倾倒时应谨慎,避免冷凝水倒流至呼吸机或气管内;湿化罐中的液体应每24 h更换1次无菌蒸馏水,在更换蒸馏水时需配备2名护士,1名将进雾化罐的管道对接雾化罐的通道,另1名则快速更换湿化液;此外,应每日对患儿进行评估与记录,一旦患儿达到拔除气管导管标准时则应尽早拔除,同时,对患儿开展每日唤醒计划,遵医嘱每日晨间减少或停用1次镇静剂,观察患儿能否撤机[14]。
多重耐药菌大量存在于医院ICU的原因主要有PICU患儿所受到的侵入性操作较多;PICU内广谱抗菌药物的联合使用(尤其是喹诺酮类药物、亚胺培南等)均有可能导致多重耐药菌产生播散;处于昏迷状态的患儿自身免疫功能低下,同时机体处于高代谢、高分解状态,而ICU又是多重耐药菌的汇聚区域,因此也会增加感染风险[15]。上述这些感染因素均通过医务人员操作或环境污染所导致,因此应加强医务人员的卫生管理、用药知识培训、环境监控、优化护理路径,进而降低多重耐药菌感染率。

