白内障术后非感染性角膜溃疡的研究进展
何海龙,梁新童,王进达,万修华
0 引言
随着世界人口的不断增加、人口老龄化的加重和部分地区医疗服务条件的滞后,白内障成为世界上排在首位的致盲眼病。我国白内障的发病率高,白内障的手术率低于发达国家,白内障也是我国最主要的致盲性眼病[1]。随着人类医学技术的不断发展以及患者对术后视觉质量的要求不断提高,白内障手术由几十年前的白内障针拨术,逐渐发展到如今的白内障超声乳化吸除术联合人工晶状体植入术[2]。手术不仅提高了患者术后的视觉质量,更大大降低了与手术相关的并发症。但我们仍应知晓,白内障手术作为内眼手术依然存在一定的风险[3],除术中可引起驱逐性出血以及术后的眼内感染等严重的并发症外,常可引起眼前节的损伤比如角膜内皮损伤、晶状体悬韧带的损伤,术后切口渗漏以及后囊膜破裂伴或不伴有玻璃体脱出。
近年来,不断有文献报道在十分平稳的白内障手术后的1wk至1mo内会出现角膜细胞功能障碍,甚至是发生角膜溃疡,给医生和患者带来不小的难题。因此重视白内障术后患者出现相关并发症,尤其是角膜溃疡的发生以及对高危患者进行及早的预防与诊治是十分必要的。白内障术后发现角膜溃疡时,首先应仔细询问病史,反复检查有无致病菌,排除感染的可能性,发展中国家角膜溃疡的发生仍然以细菌、真菌感染为主[4]。鉴于国内外很少有关于白内障术后由神经营养性角膜上皮病变演变而来的角膜溃疡的相关报道,本文将对其他原因引起的白内障术后非感染性角膜溃疡的临床现象进行综述。
1 白内障术后非感染性角膜溃疡的病例报道与临床表现
白内障术后发生急性、非感染性的角膜溃疡被定义为:多在白内障术后的1mo内出现,缺乏任何感染的指征,大多出现在角膜周边部的溃疡[5]。研究发现角膜溃疡多发生于角膜周边部的原因可能为[6]:(1)角膜缘血供丰富,血管黏附因子和细胞因子也可以把血管内不同类别的白细胞吸引到角膜缘。(2)角膜的周边存在抗原提呈细胞,角膜周边部的免疫相关细胞和活性因子在分布上较中央部高。(3)角膜周边部或角膜缘的淋巴细胞以及补体成分含量也高于角膜中央部周边上皮和角膜前基质层,并存在一些免疫相关的淋巴细胞。因此,临床上角膜周边部或角膜缘更容易发生免疫性角膜病,如蚕食性角膜溃疡、边缘性角膜溃疡等。
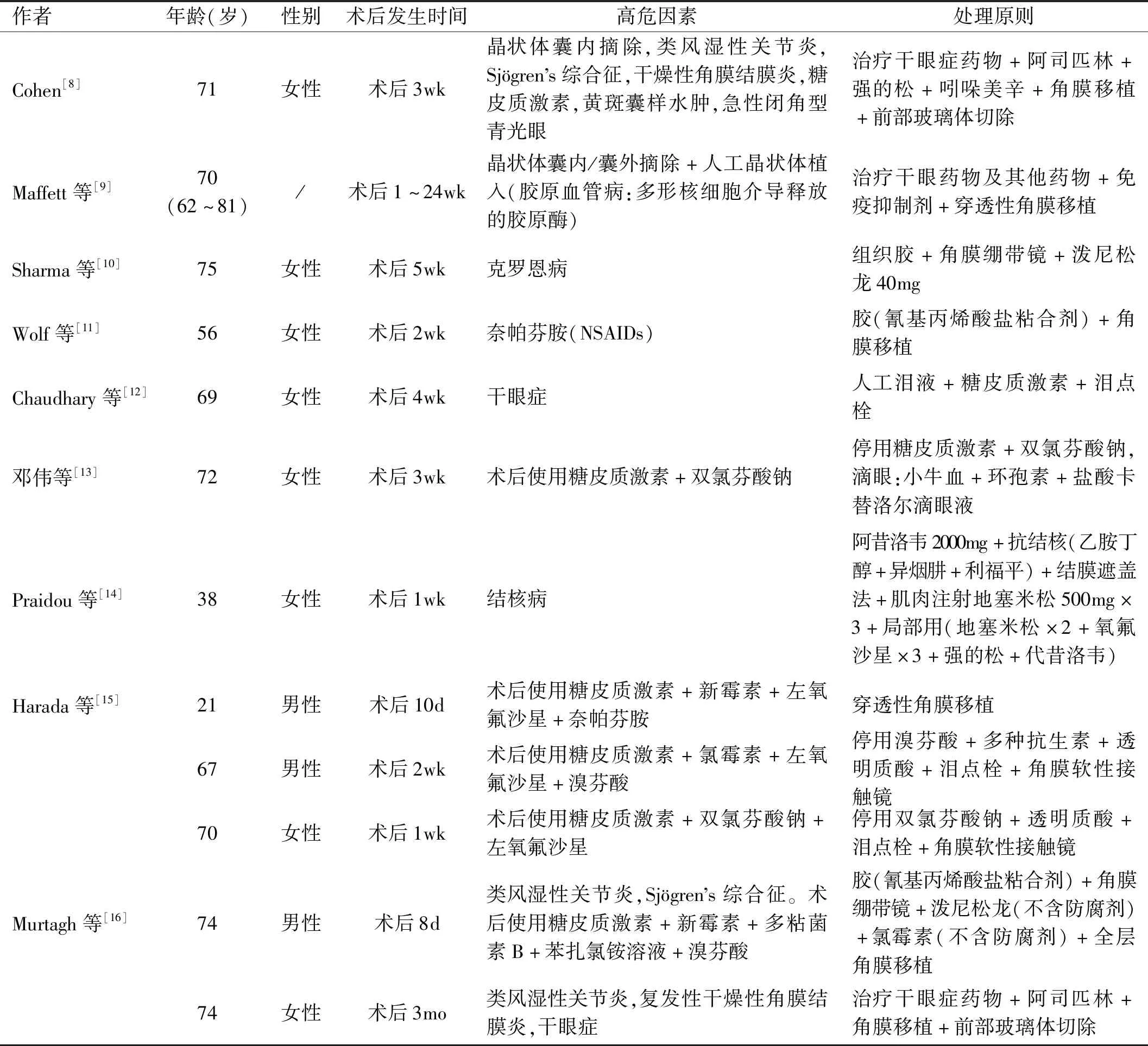
表1 已查阅白内障术后发生角膜溃疡患者的基本信息
临床上角膜溃疡最常见的发生原因是由感染引起的,尤其是细菌性的感染[7],因此在发现白内障术后出现角膜溃疡的患者时,首先应排除溃疡灶是否存在感染的指征。表1对诊断明确,且较为典型的白内障术后发生角膜溃疡的病例进行汇总。
2 白内障术后非感染性角膜溃疡的发生机制
白内障术后的非感染性角膜溃疡可能与患者全身免疫相关性疾病的关系尤为密切,如风湿性疾病、干燥综合征(Sjögren综合征)、系统性红斑狼疮、克罗恩病、结核病等;其次是药物相关性角膜溃疡,尤其是非甾体类抗炎药物的使用,以及白血病干细胞移植术后与器官移植术后等免疫相关性药物的使用;严重的干眼症、干燥性角结膜炎也会引起术后的角膜溃疡的发生。
2.1风湿病与角膜溃疡关于风湿病性相关性角膜溃疡的病因,北京协和医院的李莹教授总结为以下几个方面[17]:(1)被称为“免疫赦免”的角膜组织周围存在大量的血管、淋巴管等组织,风湿病等可引起上述组织释放炎性介质,导致合成蛋白酶和胶原酶,引起角膜基质的溶解。同时白内障手术本身对机体也是一种刺激,可以增加炎性介质的释放[18];(2)角膜缘含有大量朗格汉斯细胞,可以释放大量的炎性介质;(3)角膜缘周围可以沉积大量抗原-抗体复合物,后者可以活化补体,并通过“经典途径”参与免疫反应;(4)被称为“类风湿因子”的IgM抗体由于体积较大可以存在于角膜缘中,其含量与血清含量相近。
除上述机制外,一类被称为基质金属蛋白酶(matrix metalloproteinase,MMPs)的蛋白质被认为是白内障术后发生急性角膜溃疡的关键因子。MMPs是机体降解细胞外基质如胶原和蛋白聚糖类物质的胶原酶家族,该酶也被证实是白内障术后非感染性角膜溃疡的重要炎症因子。近期,日本一项研究表明坏死的角膜上皮细胞会产生以IL-1α为代表的“警报素”,其可以导致角膜成纤维细胞产生MMPs以进一步引起角膜溃疡的产生[19]。此外报道称移植物抗宿主病(graft-versus-host disease,GVHD)引起的白内障术后角膜溃疡也可能与MMP9和CD68所引起的巨噬细胞聚集有关[20]。
2.2干眼症与角膜溃疡Elisabeth教授表明干眼症在全球的发病率很高,可达到5%~34%[21]。且研究发现干眼症患者可出现与体征完全不相称的神经性疼痛[22]。通过之前的病例报告我们观察到,大多数白内障术后非感染性角膜溃疡的患者均伴有干眼症,因此对于术后干眼症严重的患者,尤其是术前就有严重的干眼症患者应格外注意术后角膜溃疡的发生。
干眼症常可导致角膜上皮功能的变差,进而引起角膜溃疡等严重的并发症。随着人们对Sjögren综合征了解逐渐深入,发现其常常继发于自身免疫性疾病如类风湿性关节炎,并可导致干眼症[23]。越来越多的研究证实白内障术后一部分患者会出现严重的干眼症[24],对于术前曾诊断过干眼症的患者来说白内障术后可能会加重患者之前的干眼症,因此,术后应常规使用治疗干眼症的药物,如人工泪液等。且术前可将Schirmer试验等干眼检查作为常规检查项目。
2.3克罗恩病与角膜溃疡克罗恩病(Crohn’s disease,CD)是一种慢性炎性肠病,约4%~8%的人会出现眼部表现。眼部多表现为结膜炎、葡萄膜炎、表层巩膜炎,一般很少影响角膜。角膜表现多为边缘性角膜溃疡、角膜缘变薄、散光等[25]。CD的发病机制较复杂,从目前的报道来看,此病可能与基因、感染、吸烟及油炸食品的食用有关,有报道称肠道菌群失调也与CD有密切的关系[26]。克罗恩病作为一种免疫相关性疾病,其患者白内障术后出现角膜溃疡的病例鲜有报道。
Rohit报道的患者术后用10-0单尼龙线缝合伤口,术后5wk出现角膜溃疡,因此作者分析除克罗恩病为发生角膜溃疡的高危因素外,缝线也可能起到一定的诱发作用。天津市第三中心医院马林于2016年曾回顾性分析了6例角膜溃疡,其中4例眼部检查表现为围绕角膜缝线的角膜浸润、溃疡,甚至出现了前房积脓,提示角膜感染的发生与角膜缝线的存在有着一定的相关性[27]。
2.4结核病与角膜溃疡结核病由于全身或局部病灶的内源性播散,可引起除晶状体外的其余眼部组织,表现为眼睑脓肿、泪腺浸润、慢性结膜炎、脉络膜结节以及脉络膜视网膜炎等,也可因机体免疫反应而表现为巩膜炎、葡萄膜炎以及视网膜血管炎等,在角膜上的表现多为结核性基质性角膜炎、角膜溃疡[28],主要是由于角膜对结核杆菌菌体蛋白的过敏反应。
结核性角膜溃疡在临床上非常少见,常发生在球结膜相邻近的角膜周边部,且多易误诊[29],因此临床上对于病因不清的角膜溃疡在诊断不明确时可以行平片胸部正位或者PPD检查,明确是否由于结核病所引起。
2.5白内障手术相关药物与角膜溃疡目前报道最多的白内障术后药物源性的角膜溃疡主要为非甾体类抗炎药物和糖皮质激素,也有报道称器官移植术后,如白血病造血干细胞移植术后的免疫抑制剂等使用也可出现角膜溃疡。刘艳红等[30]研究表明药物源性角膜病变主要表现为角膜上皮弥漫性细点状粗糙,严重者可合并角膜溃疡。由于渗透作用的影响,任何应用于眼表的药物都会对角膜细胞产生潜在的毒害作用[31]。
2.5.1糖皮质激素与角膜溃疡糖皮质激素是是临床上使用最为广泛且有效的抗炎和免疫抑制剂。其可以通过相应受体进入细胞核,并与DNA上的糖皮质激素反应原结合,抑制结缔组织细胞的DNA合成、转录和增生,减少胶原纤维和基质的合成,提高胶原酶的活性[32]。
丁娟等[33]于2014年对白内障术后滴用妥布霉素地塞米松滴眼液者193例197眼进行临床回顾,其中24例25眼发生药源性角膜损伤,药源性角膜损伤以术后2~3wk发生的最多,以浅层点状角膜上皮混浊所占比例最高。以此说明白内障术后应用妥布霉素地塞米松可以引起药源性角膜损伤,并影响术后的视力恢复。而角膜上皮损伤之后,如长时间不愈合极有可能导致角膜溃疡的形成。对于眼部多次手术,术后反复、长时间应用糖皮质激素者,可导致机体免疫功能出现紊乱,可诱发罕见病原菌放线菌的感染,导致眼部疾病,角膜是其眼部最常见的感染部位,但其在感染性角膜炎中检出率小于1%,因此很多不明原因的角膜溃疡应考虑机会性致病菌放线菌感染的可能性,尤其是既往曾服用糖皮质激素的患者[34]。
2.5.2非甾体类抗炎药物与角膜溃疡双氯芬酸钠、溴芬酸等经典非甾体类抗炎药物(NSAIDs)作为术后减轻患者炎症和疼痛的药物也会引起一系列不良反应,如角膜炎、角膜溃疡甚至穿孔。非甾体类抗炎药的作用机制是抑制前列腺素合成的环氧化酶,阻止前列腺素的合成,但会引起白三烯类物质的合成,引起炎症反应、白细胞趋化,尤其是中性粒细胞等,引起血管扩张。白三烯通过上述反应会引起胶原酶的合成,后者会引起基质溶解引起角膜溃疡[35]。也有研究报道称局部使用NSAIDs患者出现角膜溃疡,组织病理学检查发现在角膜的基质部出现大量的MMP8的沉着[36]。
尽管NSAIDs会引起白内障术后非感染性角膜溃疡,但作为常规白内障术后使用的药物,其所引起的术后角膜溃疡发生概率极低,且也有学者报道,白内障术后不使用该类药物也有出现角膜溃疡的病例[37],因此,NSAIDs是否是引起术后角膜溃疡的原因仍有待商榷。
3 白内障术后非感染性角膜溃疡的处理原则
白内障术后发现角膜溃疡时,首先应仔细询问病史,排除感染的可能性。因此术后患者若出现角膜溃疡,尤其是伴有睫状充血、房闪、前房积脓等感染指征时,一定要行抗感染治疗,同时行病原学相关检查,以免造成视力的进一步损害。而对于白内障术后非感染性角膜溃疡可做以下处理。
3.1药物等保守治疗对于明确药源性引起的角膜溃疡应立即停用原有药物,给予促进角膜修复及抗炎的药物,以凝胶及眼膏制剂为主。对于干眼症引起的角膜溃疡,可在术后行人工泪液、维生素A眼用凝胶等治疗。有研究显示,与平衡灌洗液相比,手术中应用人工泪液保护角膜,术后发生角膜上皮病变的比例明显减少[38],同时证实玻璃酸钠可以降低滴眼液中防腐剂的不良反应[39];对于浅表溃疡,可行透明质酸钠、氰基丙烯酸盐粘合剂进行修复,后者在1968年首次被报道,是一种简单有效的治疗浅层溃疡的方法[40];对于全身性疾病患者,尤其是免疫性相关疾病患者可行全身用药,并联合免疫抑制剂如环磷酰胺的使用[41]。除药物治疗外,对于浅表的溃疡灶可行角膜软性接触镜等进行处理。
3.2角膜移植等手术治疗对于药物等保守治疗难以修复的角膜溃疡唯一的处理办法为角膜移植[42],对于溃疡程度尚轻的患者可行板层角膜移植,这可大大减少患者术后出现免疫排斥反应,但同时也应该根据患者的一般情况选择手术时机,也可对某些角膜溃疡患者行羊膜移植,以修复受损上皮[43]。对于全身状况差,尤其是合并全身免疫性疾病的患者应合理掌控适应证。对于干眼症引起的角膜溃疡可行泪点栓塞治疗。
3.3其他对于特殊类型的角膜溃疡如Mooren溃疡(蚕蚀性角膜溃疡),有报道称有新的治疗方法可以控制溃疡的进展。临床上有人曾用利妥昔单抗作为环磷酰胺的替代疗法进行角膜溃疡的治疗[44]。利妥昔单抗是一种人鼠嵌合抗CD20单克隆抗体,与B淋巴细胞上的CD20结合,并引发B细胞溶解的免疫反应[45]。因此对与免疫相关的角膜溃疡可能存在一定的治疗作用。
4 小结
白内障作为全球首位的致盲性眼病,目前多以超声乳化晶状体摘除术联合人工晶状体植入术进行治疗。医疗技术的进步极大提高了术后的效果,同时也降低了手术相关的并发症。但白内障手术依旧存在相关的手术风险,白内障术后非感染性角膜溃疡的发生率虽然不高,但一旦发生将会严重影响患者术后的视力,给医生和患者带来不小的挑战。
角膜细胞的正常功能对于角膜损伤的修复十分重要,角膜上皮细胞的更新与修复功能起着决定性的作用。细胞的更新与修复功能大致为角膜上皮细胞进行增殖,增殖后的上皮细胞沿基底膜透明层,移行到细胞缺损部位[46]。基底膜的的黏附功能出现问题也会导致角膜出现问题,严重者会导致角膜溃疡。孙旭光等经研究也发现白内障摘除术后角膜上皮功能障碍可表现为角膜上皮水肿、点状染色,如未能及时诊断与治疗,可发展为丝状角膜炎或角膜溃疡[47],因此重视角膜细胞的功能对我们了解白内障术后出现非感染性角膜溃疡是十分有帮助的。白内障术后的角膜溃疡可能与患者自身情况,尤其是与以风湿性疾病相关的全身免疫性疾病关系密切,因此临床上若发现平稳白内障手术后出现角膜溃疡的情况应首先明确患者是否存在全身免疫性疾病并及时排除感染的可能性,并秉承着相关处理原则,对症治疗,最大程度地保留患者现有的视力。由于本文报道的一些诊断为白内障术后非感染性角膜溃疡的病例在其诊断依据方面或有待完善,导致在治疗方面无较为确切的指导意义,因此需要临床医生在临床工作中遇到类似病例时应多加总结、分享交流。
- 国际眼科杂志的其它文章
- Effect of GSH and niacin combination on protein oxidation,ER stress,glycation and aggregation in HLE cells under high glucose condition
- Evaluation of cerebral visual functions in low myopic adolescents
- 模拟失重对成年小鼠闪光视网膜电图和视网膜微循环的影响
- LV-EGFP标记兔角膜基质细胞体外基质层移植的实验观察
- 沉默SIAH1基因对H2O2诱导的人晶状体上皮细胞凋亡的影响
- 杞菊地黄丸治疗干眼症有效性及安全性的Meta分析

