多排螺旋CT对胃癌T分期的诊断价值
胡 原,单秀红
(镇江市第一人民医院影像科,江苏 镇江 212002)
胃癌是一种起源于胃黏膜上皮的恶性肿瘤,在我国各种恶性肿瘤中发病居于首位,该病有明显的地域差别,在我国西北与东部沿海地区胃癌发病率明显高于南方地区[1-2],其患者以年龄>50岁的中老年人为主,且男性的发生率约为女性的2倍[3]。受人们饮食结构改变、工作压力增大等因素的影响,胃癌的发生率呈逐年上升趋势,且逐渐趋于年轻化。该病在胃的任何部位均可发生,但以胃窦部较为多见,且可累及胃大弯、胃小弯、前后壁[4-5]。其具有较高的致死率,而肿瘤分期是影响患者5年生存率的一项重要因素[6]。因此,及时了解患者胃癌分期,并采取有效措施进行处理,对尽可能降低患者的死亡率非常重要。目前,临床诊断胃癌的常用方法为多层螺旋CT,由于其在检出病灶、判断胃癌浸润深度及范围、观察淋巴结转移情况、发现腔外肿块等方面均具有积极作用,可为胃癌分期判断提供有效参考,故逐渐成为临床判定胃癌术前分期的首选方式。本研究旨在探讨多排螺旋CT对胃癌T分期的诊断价值。
1 资料与方法
1.1一般资料 选取2014年1月至2019年6月镇江市第一人民医院收治的75例术前经胃镜证实为胃癌的患者作为研究对象,其中男48例、女27例,年龄29~75岁,平均(55.3±3.0)岁。纳入标准:①患者均意识清醒,能够配合本研究;②患者均无精神疾病或意识障碍,且认知与理解能力正常。排除标准:①临床资料不全者;②伴有精神疾病、认知障碍、意识障碍者;③不愿参与本研究或中途退出研究者。本研究经镇江市第一人民医院医学伦理委员会批准,患者签署知情同意书。
1.2方法 所有患者术前均行多排螺旋CT(上海博钰医疗器械有限公司生产,型号:飞利浦Briliance CT16)三期增强扫描,扫描结果由具有丰富经验、高年资CT室诊断医师以双盲法进行评定,若评定结果不一致,需及时进行会诊、讨论,以达成一致;同时对手术情况、术后病理情况进行对比分析。
在进行多排螺旋CT三期增强扫描前,需叮嘱患者空腹4 h以上,检查前可指导患者进食温开水,饮用量控制在500~800 mL,促使患者胃腔充盈。螺旋CT机选用飞利浦Brilliance 256层,自食管下段,直至胃下缘,0.5~0.625 mm螺旋扫描,层厚为3 mm。
三期增强扫描:选用高压注射液器,自患者右肘正中静脉注入造影剂欧苏碘海醇,注射剂量为80~100 mL,以阈值触发扫描法进行扫描,扫描开始时间为造影剂达到峰值时;于造影剂注入60 s(门静脉期)及注入180 s(延时期)分别行延时扫描,然后将数据传至工作站进行处理与分析。
1.3观察指标及诊断标准 对多排螺旋CT的扫描结果进行分析,记录病灶情况,包括病灶部位、大小、病变情况等;同时分析多排螺旋CT对早期胃癌及进展期胃癌的检出情况、胃癌T分期的诊断准确情况、淋巴结转移的诊断准确性、预测可切除性的准确率等。
淋巴结转移诊断标准:局部淋巴结短径>10 mm,淋巴结短/长径不低于0.7,增强扫描呈现出轻到中度强化或环状强化现象,同时可见肿块状增大,多发者呈团块状或串珠状排列,且对血管造成压迫[7]。
判断胃癌浸润深度参照Ba-Ssalamah等[8]修订的螺旋CT诊断标准:①T0期,胃壁无明显异常增厚现象发生。②T1期,单层胃壁时可见胃壁局灶出现强化伴或不伴局灶性胃壁增厚现象,多层胃壁时可见相应黏膜下层完整低密度带。③T2期,单层胃壁时可见胃壁透壁性强化伴局灶性增厚现象,且可见外边界光整,病灶周围脂肪层清晰;多层胃壁时可见胃壁异常强化,且伴有中、外层消失,外边界浆膜面光整、病灶周围脂肪层清晰现象。④T3期,增厚胃壁外边界浆膜面无规则或呈条索状高密度影,病灶周围脂肪层模糊,可见结节或带状影。⑤T4期:胃壁增厚,且与邻近器官间的脂肪层消失,并对周围脏器造成明显侵犯。
2 结 果
2.1胃癌患者多排螺旋CT表现分析 75例患者经术后病理检查显示,21例患者为早期胃癌;54例患者为进展期胃癌。75例患者经多层螺旋CT检查显示,14例患者为早期胃癌,54例患者为进展期胃癌,诊断符合率为66.7%、100.0%,总诊断符合率为90.7%。胃癌多排螺旋CT表现:正常胃壁厚度通常不超过5 mm,可见1~3层结构,内层可见明显强化现象,外层可见轻度强化,并呈中等密度,中层则呈低密度。
所有患者经多排螺旋CT诊断可见不同程度胃壁增厚、胃壁异常强化现象,其中42例患者病灶局限于胃壁内,33例突入胃腔或胃壁外,并呈软组织块影。多排螺旋CT诊断结果具体表现为:胃壁僵硬、正常弧度消失;若肿瘤突破肌层、浆膜层累及周围组织器官,则可见结节状、条片状软组织块影,动脉期可见明显强化现象,延时期、静脉期可见不均匀强化现象。若胃壁全层受侵,则可见胃壁明显增厚、胃腔缩小现象。进展期胃癌患者多可见病灶突破肌层及浆膜层,累及邻近组织及器官的现象,与周围组织器官无明显界限。本研究54例进展期胃癌患者均可见病灶累及周围组织的现象。
2.2胃癌患者病灶形态分析 本研究患者均可见局限或广泛性胃壁增厚现象,柔软度消失;增厚的胃壁呈不规则状,且病灶与正常胃壁分界不清。75例患者中,55例患者表现为软组织肿块,且肿块呈鼓励隆起状,或增厚胃壁向胃腔内明显突出,肿块形态多呈不规则状,向胃腔内、外突出。另有20例患者表现为胃腔狭窄,狭窄的胃腔边缘僵硬,且呈不规则状,无溃疡形成。
2.3多层螺旋CT对胃癌T分期的总体诊断情况分析 多层螺旋CT对胃癌T分期总体诊断的准确率为90.7%(68/75);其中对T1、T2、T3、T4期诊断的准确率分别为76.5%、92.0%、95.2%、100.0%。见表1。
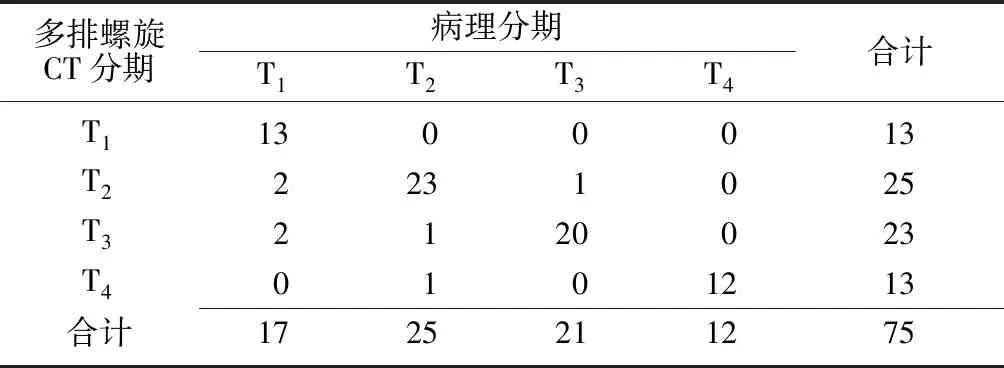
表1 多层螺旋CT对胃癌T分期的总体诊断情况分析 (例)
2.4多排螺旋CT对淋巴结转移的诊断情况分析 75例患者经病理学检查显示,60例出现淋巴结转移,其中36例为胃周淋巴结,24例为腹腔动脉旁、肠系膜根部、腹主动脉等部位淋巴结。经多排螺旋CT诊断显示,共57例淋巴结,准确率为95.0%(57/60),其中胃周淋巴结34例,准确率为94.4%(34/36);腹腔动脉旁、肠系膜根部、腹主动脉等部位淋巴结24例,准确率为95.8%(23/24)。
2.5多排螺旋CT对切除性的评估分析 多排螺旋CT对切除性的评估准确率为89.3%(67/75);75例患者中,59例患者行完全切除术治疗,16例患者行姑息手术切除治疗。
2.6多排螺旋CT评估胃癌N分期的效果分析 手术病理分期结果显示,患者胃癌N分期中N0期55例,N1期15例,N2期5例。经多排螺旋CT诊断显示,N0期47例,准确率为85.5%;N1期9例,准确率为60.0%;N2期3例,准确率为60.0%;总体诊断准确率为78.7%。
3 讨 论
胃癌为恶性肿瘤的一种,其主要起源于胃黏膜上皮,占我国恶性肿瘤疾病发生率的首位[9-11]。近年来,随着人们生活习惯、饮食结构的改变、生活节奏的加快及幽门螺杆菌感染等因素的影响,胃癌的发生率逐渐升高[12-13]。多数胃癌均属于腺癌,发病早期患者多无明显临床症状,部分患者可见嗳气、上腹部不适等症状,极易与胃溃疡、胃炎等慢性疾病混淆,从而导致漏诊或误诊,致使多数患者就诊时已处于中晚期,错过最佳治疗时机[14]。有数据显示,我国每年因胃癌而死亡的患者高达16万人,该病已占据消化道肿瘤死亡因素的首位,对人类健康与安全造成严重威胁[15]。因此,早期发现胃癌,并开展有效治疗措施对改善患者病情、提高患者存活率非常必要。
术前准确判断胃癌患者的肿瘤分期十分必要[16],其能为临床治疗方案的制订及预后效果的判断提供参考。胃癌T分期通常表示肿瘤侵犯胃壁的深度,同时也是影响胃切除率的重要因素。CT为目前临床诊断胃癌T分期的常用方式,其中能否清晰的对胃壁各层、浆膜浸润情况、邻近器官受侵情况进行观察是影响CT-T分期准确性的关键[17-18]。而多排螺旋CT具有多平面重建图像的功效,有利于提高病灶的检出率;同时其还可全面、清晰地对肿瘤对胃壁的浸润情况、病灶范围、大小、形态、邻近结构受累情况、远处转移情况等进行观察,从而更好地对胃癌分期情况进行判定[19-20]。此外,多排螺旋CT通过三期增强扫描还可清晰显示胃壁各层的结构特征,从而间接反映胃黏膜的病理变化,有利于操作者更好地观察、判定病灶情况。胃癌T2与T3期的区别主要为浆膜层是否受到侵犯,通过多层螺旋CT诊断能对浆膜轮廓征、胃周脂肪征、肿瘤局部突出症等进行观察,从而对浆膜受侵程度进行判断,达到判断患者胃癌分期的目的。胃癌T3期与T4期的区别主要为邻近组织器官是否受侵,而通过多层螺旋CT诊断能对患者的胰腺、横结肠、食管等受侵情况进行判断。本研究对75例胃癌患者的多排螺旋CT诊断结果进行了分析,结果显示多排螺旋CT对早期胃癌及进展期胃癌的诊断符合率分别为66.7%、100.0%,总诊断符合率为90.7%;对胃癌T分期总体诊断的准确率为90.7%;对淋巴结转移的准确率为95.0%;对切除性的评估准确率为89.3%,对胃癌N分期的总体诊断准确率为78.7%,提示多排螺旋CT在胃癌T分期诊断中能发挥积极作用。但现阶段多层螺旋CT诊断胃癌仍未能完全准确,其原因可能为:①本研究患者多数正常胃壁为单层结构,T1期与T2期病变极易被过高分期,特别是早期胃癌中的隆起型病变更为明显;胃壁显示为单层结构时,隆起型病变可见整个胃壁增厚、胃壁外层浆膜层不规则现象,从而极易被误诊。②解剖学因素,胃壁外层对应于固有基层及浆膜层,解剖学上在胃底后壁及小弯侧多无浆膜层覆盖,故发生于该部位的病变即使在多层螺旋CT上已表现为传播生长,但病理上仍被定为T2期。
综上可知,多排螺旋CT对胃癌T分期的诊断价值较高,且随着该技术的不断改进与成熟,其对胃癌的早期诊断及术前分期的准确性会大大提升,从而可为临床诊治胃癌、评估手术切除的可能性及预后情况评估提供有效参考。

