无张力翻身在老年骶尾部压力性损伤围术期中的应用
张冬梅,刘 畅,高 扬,王 鹏,李 红,朱雄翔
(南方医科大学深圳医院整形烧伤科,广东 深圳 518100)
压力性损伤在临床上十分常见,骶尾部的压力性损伤发生后给予局部伤口带蒂皮瓣移植修复术,通常是常规使用侧身枕和气垫床二者组合定时翻身,但在翻身过程中对术区皮瓣的牵拉和拖拽,极易出现皮瓣远端的血液循环障碍,造成皮瓣的坏死感染等并发症[1-3],使伤口愈合时间拖延而增加患者的住院时间。骶尾部的无张力翻身是指在固定局部伤口,最大幅度降低因人为因素对伤口周围皮肤的拖、拉、拽、扯,100%达到胸腰椎轴线翻身,使伤口在无张力的条件下愈合的护理翻身技术。为降低皮瓣远端因牵、拉、拖、拽等原因导致皮瓣的愈合不良和坏死,南方医科大学深圳医院采用自行改良的翻身辅助器具,提出无张力翻身的概念,探讨无张力翻身在带蒂皮瓣转移修复骶尾部压力性损伤老年患者的护理方法和效果,以期提高压力性损伤伤口带蒂转移修复皮瓣的成功率。
1 研究对象
1.1 纳入及排除标准
纳入标准:各种原因导致的骶尾部压力性损伤的老年患者,根据美国国家压疮咨询委员会(National Pressure Ulcer Advisory Panel,NPUAP)2016年4月13日发布在NPUAP网站(www.npuap.org)关于重新修订的压疮的定义和分期[4]。符合压力性损伤分级标准:创面局部有坏死组织,分泌物多;意识清楚,能配合完成调查;患者知情同意,自愿参与本次研究。本研究经医院新技术管理委员会审查批准并患者知情同意。
排除标准:近期接受过抗凝治疗:有出血倾向。符合以上任意一项即可排除。
1.2 研究对象及分组
2017年6月至2018年2月,南方医科大学深圳医院整形烧伤科应用带蒂皮瓣转移修复老年骶尾部压力性损伤患者,共40例,男12例,女28例,年龄65~101岁,平均(72.69±2.13)岁。其中高血压32例,糖尿病28例,截瘫36例,偏瘫4例。患者创面均为3期至不可分期的压力性损伤,创面面积(6 cm×8 cm)~(8 cm×12 cm),深度2~4 cm。部分伴有骨质外露或骨坏死及大量分泌物,恶臭,14例患者的创面分泌物可培养出金黄色葡萄球菌、绿脓杆菌或念珠球菌等菌群。皮瓣选择骶尾部临近皮瓣行转移修复。将患者按围术期翻身方式的不同分为对照组和观察组,每组20例。2组一般资料比较,差异均无统计学意义(P>0.05),见表1。2组除体位训练的工具不同,其他护理措施均相同。
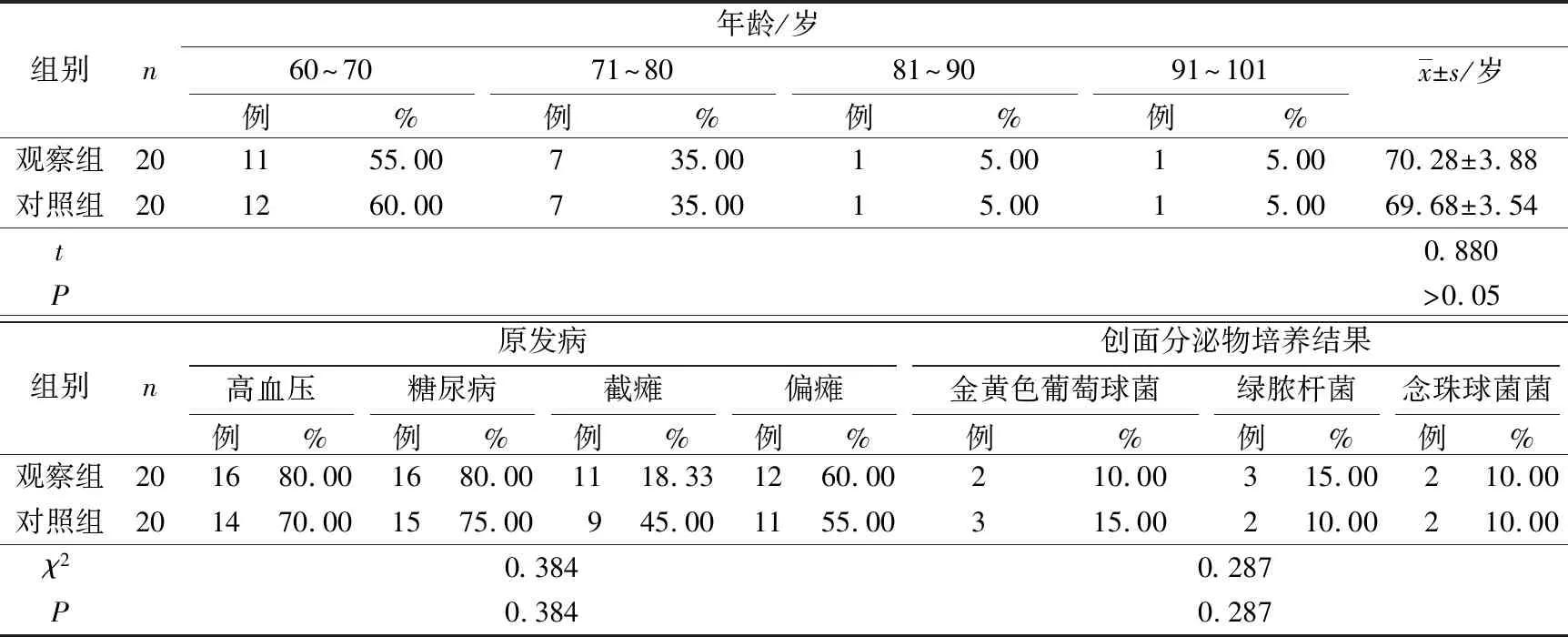
表1 2组基线资料比较
2 方法
2.1 护理方法
2组患者在入院后统一标准的心理护理,长期卧床的老年患者本身的基础疾病多,如糖尿病、高血压、脑梗死、截瘫、偏瘫,疾病病程持续时间长,患者、家属或照顾者在长时间治疗和护理过程中身体和心理上承担巨大压力,产生不同程度的焦虑抑郁,严重影响生活质量。护理人员在2组患者入院的第一时间行入院宣教,消除陌生环境带来的心理不适,通过有效细致的讲解使患者和家属积极投入治疗和护理中,建立良好护患关系,认真解答家属和患者提出的各种疑问,第一时间消除其顾虑,介绍围术期的体位训练的方法、方式,引导患者、家属或照顾者改变错误思想观念,给予正确的指导,改变认知模式,树立战胜疾病的信心,为预防压力性损伤再次发生。对照组:在围术期使用气垫床和侧身枕常规翻身2 h 1次,直至患者出院。观察组:在对照组气垫床和侧身枕的基础上加自行研发设计的无张力翻身器具,在入院后立即行体位训练,术后至出院后采用定时和稳定的无张力翻身。
2.1.1 无张力翻身器具的设计
无张力翻身器具的设计(专利号:201821155309.8)[5]。无张力翻身器具的组成:翻身单和胸腰椎支具,见封四图1。
1)带拉手扣的护理移动单:方便患者的上、下、左、右整体移动;2)拉手扣:可使护士操作时方便着力,减轻护理人员的劳动强度;3)胸椎部至大腿中断的固定支具:在固定骶尾部伤口的同时,又能保护患者的胸椎和腰椎,并达到100%的轴线翻身,预防胸腰椎的损伤。详见封四图1。胸腰椎支具的内衬采用透气网孔内衬,作用是从胸椎到骶尾部的固定保护,可最大程度保护和固定骶尾部伤口,预防因骨质疏松严重而发生的骨折。支具的内衬采用透气网孔内衬,可最大化保护患者的皮肤。
2.1.2 术前无张力翻身的体位训练
1)术前向患者、家属、照顾者介绍无张力翻身器具的组成和侧身枕的使用。2)通过前期录制的视频向患者家属或照顾者讲解无张力翻身的原理,取得理解与支持,提高依从性。3)护士与家属或照顾者一起使用应用上述的无张力翻身器具和侧身枕辅助每隔2 h给患者进行有效而正确的左右侧身,术前反复训练使患者、家属及照顾者形成行为习惯,为术后翻身做基础准备。具体操作:翻身单放置在患者的臀部至双肩部,患者右向左侧身时右侧的护理人员先用胸腰椎固定器固定骶尾部伤口,拉住对侧翻身单的拉手扣,左侧的护理人员撤除翻身枕后,患者平卧位,左侧的护理人员拉住对侧翻身单的拉手扣,右侧护理人员放置好侧身枕后,撤除患者伤口处的胸腰椎固定器。见封四图2。
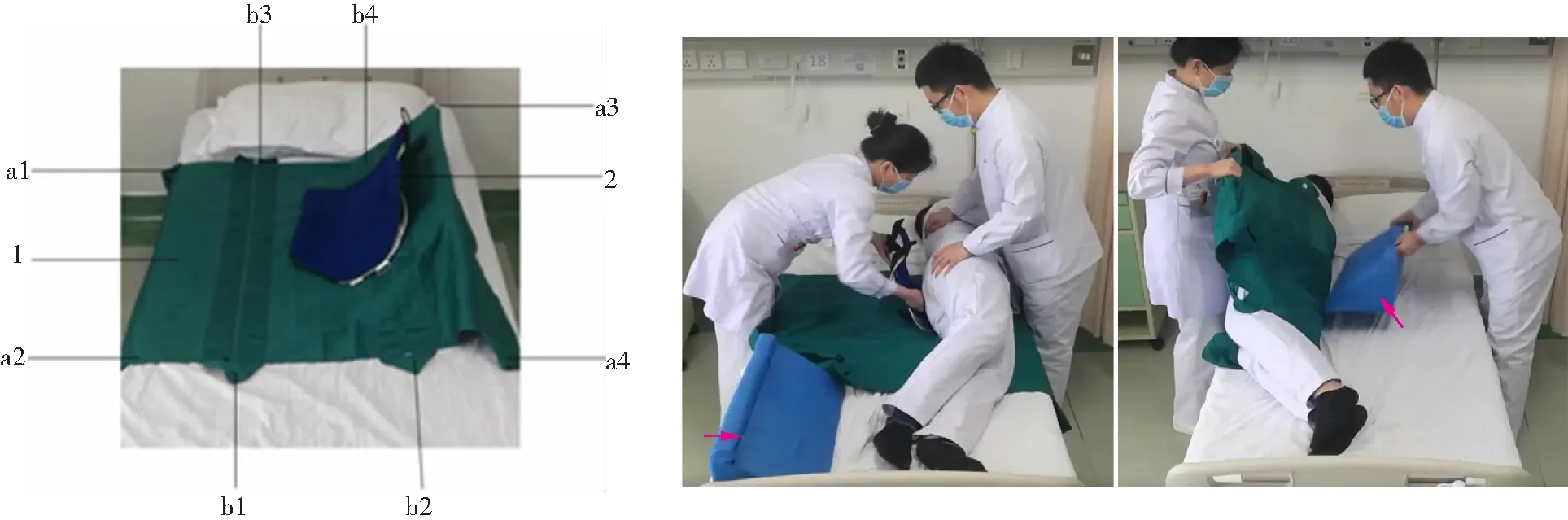
1:带拉手扣的护理移动单(长度为120 cm,宽度为98 cm);2:胸腰椎固定器(采用透气网孔内衬,胸椎部至大腿中断,固定支具的长度为60 cm);a1、a2、a3、a4为左右侧身的拉手扣;b1、b2、b3、b4为上下移动患者的拉手扣。
图1 无张力翻身器具
图2 无张力翻身器具辅助翻身的正确使用示范(箭头所示为侧身枕)
2.1.3 术后无张力翻身的定时和持续护理
1)体位安置。术后6 h采取平卧未,术区制动,保证血管不受张力的护理措施,避免牵拉、扭曲引起血管痉挛;术后6 h,在护士和家属或照顾者的共同努力下予患者行无张力的左右侧身位。无张力翻身的最大优点是保证肌肉层组织的不断裂,为组织的愈合创造无张力的最佳状态。
2)预防压力性损伤形成认知的再宣教。压力性损伤的形成、治疗、恢复是一个漫长的过程,如果患者及家属没有从思想上真正认识其危害性,再次发生压力性损伤的概率就非常高。只有从认知上真正认识到其危害性,才会在实践的预防上认真落实,避免压力性损伤的再次形成,护理人员在健康宣教中详细向患者及家属讲解压力性损伤的形成的机制,术后正确使用无张力翻身器具,真正做到规范、系统地预防压力性损伤。
2.2 效果评价标准
1)患者的舒适度。根据线性视觉模拟评分标尺制订患者骶尾部伤口制动舒适度评估量表,在标尺上有0~10的数字,0表示舒适(无症状),1~4表示轻度不适,5~7表示中度不适,8~10表示重度不适(无法忍受)[6]。患者入院时由护理组长向患者详细讲解标尺的使用方法,在患者入院第1次翻身、手术后12、48、72 h,由固定的护理组长对患者进行舒适度评估,评分结果由患者根据标尺自我评价得出。2)记录患者伤口愈合时间。3)记录护理人员的应用评价。
2.3 统计学方法

3 结果
观察组舒适程度高于对照组,伤口愈合时间短于对照组(P<0.05),见表2。参与使用无张力翻身工具的28名护理人员认为该工具方便、操作简单;可以有效固定患者骶尾部伤口。
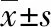
表2 2组患者舒适度、伤口愈合时间比较
4 讨论
人口老龄化增长和交通事故的频发,因神经、循环功能障碍和交通事故引发的截瘫导致长期卧床的患者的也逐年增加,90%以上骶尾部压力性损伤的发生是因患者长期卧床而无法自行翻身。因身体机能退化、自主生活能力降低,纤维细胞生长减少,血管胶原合成障碍,肌肉弹性降低,机体免疫功能下降等,长期卧床患者极易发生多部位不同程度的压力性损伤,骶尾部的压力性损伤更为明显[4]。2期以上的压力性损伤创面常伴有液体(白蛋白、球蛋白、各种电解质等)的持续渗出,营养供给和伤口的渗出处于负平衡的状态,即渗出大于机体的吸收,创面常年不愈合,反复感染,压力性损伤创面逐步增大,易发生败血症或脓毒血症从而危及生命[6],典型的“小伤口若不及时处理将引发大的生命健康问题”[7-9]。如何系统预防、治疗、护理压力性损伤的患者是医护人员深思、探讨、实践的问题。
无张力翻身器具能在保持术区制动,保证血管不受张力的护理措施,避免牵拉、扭曲引起血管痉挛,从而减少患者的疼痛增加其舒适度,提高患者的护理的依从性起到至关重要的作用,无张力翻身的最大优点是保证肌肉层组织的不断裂,为组织的愈合创造无张力的最佳状态。观察组经骶尾部压力性损伤伤口皮瓣转移修复术、无张力翻身术及思想认知压力性损伤系统预防,骶尾部伤口于10~14 d愈合拆线,明显低于对照组16~23 d,患者的舒适程度显著高于对照组,观察组和对照组患者的舒适度评分分别为(3.87±1.06)、(5.78±1.57)分,伤口愈合时间分别为(14.42±2.16)、(19.82±3.14)d,观察组舒适程度高于对照组,伤口愈合时间短于对照组(P<0.05)。无张力翻身的护理技术,在保证术后伤口固定的同时,保护了患者的胸椎和腰椎,防止因骨质疏松严重而发生骨折的情况。
本研究使用无张力翻身器具的28名护理人员认为该工具操作便捷、省时且固定安全有效,可减少因随意翻身导致伤口牵拉扯拽等造成皮瓣移位延迟愈合,减轻护士的工作量。笔者设计的翻身辅助器具联合侧身枕可提高护理工作的效率,增加护理人员的护理主动性,促使其发挥自身所长,确保高质量地完成护理任务,对伤口愈合产生积极影响。
总之,本课题组自行研究设计的无张力翻身器具在带蒂皮瓣转移修复骶尾部压力性损伤老年患者的围术期中应用,能使“医护患”三方均满意,不仅可提高患者的舒适性,家属的依从性和配合度,还可减轻患者痛苦,缩短住院时间。且该器具在患者出院后仍可继续使用,从照顾者的层面达到操作简单且节力省力的目的,鉴于此优点,对长期卧床患者也可考虑使用。

