观察无痛胃肠镜治疗消化系统疾病的临床效果
郑丽梅 陈治熙 陈亮任

【摘要】 目的 观察无痛胃肠镜治疗消化系统疾病的临床效果。方法 50例消化系统疾病患者, 随机分为对照组和观察组, 各25例。对照组采用常规胃肠镜进行治疗, 观察组采用无痛胃肠镜进行治疗。比较两组患者的诊疗操作效果、操作时间、Mullertr评分及咽喉反射发生情况、不良反应发生情况。
结果 观察组诊疗操作优良率为96.00%, 明显高于对照组的76.00%, 差异有统计学意义(P<0.05)。观察组操作时间(8.4±2.1)min短于对照组的(16.9±4.5)min, Mullertr评分(0.7±0.3)分低于对照组的(3.4±
0.5)分, 咽喉反射发生率4.00%明显低于对照组的28.00%, 差异有统计学意义(P<0.05)。两组不良反应发生率比较差异无统计学意义(P>0.05)。结论 无痛胃肠镜治疗消化系统疾病的临床效果显著, 患者依从性好, 操作质量高, 咽喉不适感明显降低, 且治疗安全性高, 具有积极的临床意义。
【关键词】 消化系统疾病;无痛胃肠镜;常规胃肠镜
DOI:10.14163/j.cnki.11-5547/r.2019.33.026
胃肠镜是消化系统疾病诊断和治疗的常用技术, 其创伤小, 诊治操作简单快速, 效果确切, 在临床应用广泛。但胃肠镜属于侵入性操作, 胃肠镜导管在进入咽喉部时会产生明显的不适反应, 容易发生恶心、呕吐、腹胀、腹痛等不良反应, 部分患者甚至出现心率加快、血压升高等血流动力学变化, 不利于诊治的顺利进行[1]。无痛胃肠镜利用镇静麻醉技术, 使患者在诊治过程中处于睡眠状态, 有利于肌肉的松弛, 降低导管插入时的应激性刺激, 稳定血流动力学, 且在治疗完成后能够较快清醒, 临床优势明显[2]。本文选取50例消化系统疾病患者, 进一步分析无痛胃肠镜治疗消化系统疾病的临床效果, 现具体汇报如下。
1 资料与方法
1. 1 一般资料 选取2015年12月~2018年12月本院消化内科收治的50例消化系统疾病患者, 随机分为对照组和观察组, 各25例。观察组患者男11例, 女14例;年龄33~
76岁, 平均年龄(59.6±10.4)岁。对照组患者男12例, 女
13例;年龄31~75岁, 平均年龄(59.1±10.8)岁。两组患者性别、年龄等一般资料比较差异无统计学意义(P>0.05), 具有可比性。所有患者均需行胃肠镜治疗, 美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级, 不存在胃肠镜检查禁忌。排除合并严重心、肝、肾疾病者, 神经系统及代谢性疾病者, 麻醉药物过敏者。
1. 2 方法
1. 2. 1 对照组采用常规胃肠镜治疗。术前禁食禁水10 h, 确保胃肠道处于清洁状态, 治疗时患者取左侧卧位, 鼻导管给氧, 流量2~4 L/min, 建立右上肢静脉通路, 服用盐酸利多卡因胶浆10 ml, 向患者讲解操作方法及配合事项, 之后开始治疗操作。
1. 2. 2 观察组采用无痛胃肠镜治疗。术前准备同对照组, 术前2 min静脉注射芬太尼0.05 μg/kg, 持续15 s, 之后缓慢静脉推注丙泊酚1~2 mg/kg、瑞芬太尼0.15 μg/kg, 待患者意识消失、全身肌肉松弛后进行操作, 期间持续静脉泵注丙泊酚0.05 mg/(kg·min)、瑞芬太尼0.05 μg/(kg·min), 若操作过程中发生肢体活动、皱眉、发声等追加丙泊酚用量, 操作结束前停止使用丙泊酚和瑞芬太尼。术前准备好阿托品、麻黄碱等药物, 用于术后纠正血压、心率[3]。
1. 3 观察指标及判定标准 比较两组患者的诊疗操作效果、操作时间、Mullertr评分、咽喉反射发生情况及不良反应发生情况。Mullertr量表总分4分, 得分越高则疼痛越明显。不良反应包括体动、恶心、呼吸抑制、心动过缓。诊疗操作效果判定标准:优:操作治疗顺利, 患者在术中感觉舒适, 无呕吐、疼痛等不良反应发生;良:操作治疗顺利, 患者在术中感觉尚可, 但可有恶心呕吐、疼痛症状, 尚能忍受;差:操作治疗不顺利, 患者在术中感觉不佳, 疼痛明显, 有严重不良反应发生[4]。优良率=(优+良)/总例数×100%。
1. 4 统计学方法 采用SPSS22.0统计学软件进行数据统计分析。计量资料以均数±标准差 ( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
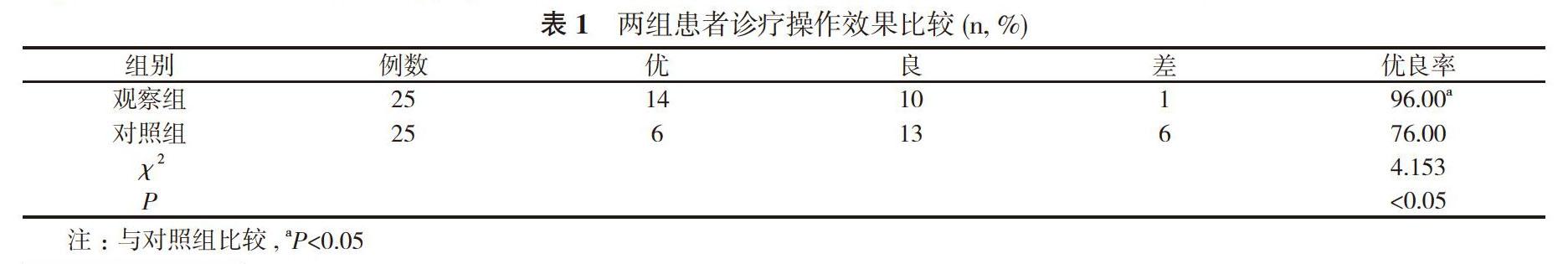
2. 1 两组患者诊疗操作效果比较 观察组诊疗操作优良率为96.00%, 明显高于对照组的76.00%, 差异有统计学意义(P<0.05)。见表1。
2. 2 两组患者操作时间、Mullertr评分及咽喉反射发生情况比较 观察组操作时间(8.4±2.1)min短于对照组的(16.9±4.5)min, Mullertr评分(0.7±0.3)分低于对照组的(3.4±
0.5)分, 咽喉反射发生率4.00%明显低于对照组的28.00%, 差异有统计学意义(P<0.05)。见表2。
2. 3 两组患者不良反应发生情况比较 两组不良反应发生率比较差异无统计学意义(P>0.05)。见表3。
3 讨论
消化系统疾病发病率较高, 与现代人生活习惯的改变和生活压力增大有直接关系。胃肠镜在消化系统疾病的诊治中具有重要地位, 其操作方便, 可直接明确病变性质或取得病变组织病理活检, 并可行内镜下止血、切除病变组织等操作, 获得良好治疗效果[5]。
常规胃肠镜在诊治过程中患者会感到明显的痛苦, 咽喉部不适、胃痛胃胀等, 同时在治疗时需要牵拉胃肠管, 可使血压急剧升高, 甚至造成心脏骤停[6]。另外, 部分患者可因耐受性不佳导致治疗效果受到影响, 甚至抗拒二次检查或治疗。这是由于常规胃肠镜可提高交感神经兴奋性, 激活交感-肾素-血管肾张素系统, 增加儿茶酚胺和血管紧张素Ⅱ的釋放, 引起了血流动力学的波动, 增加了治疗风险[7]。因此, 常规胃肠镜在临床使用受限。
无痛胃肠镜是较为可靠的治疗手段, 为消化系统疾病的治疗提供了新的选择。通过使用一定剂量的镇静及镇痛药物, 能够使患者在治疗过程中处于睡眠状态, 消除了治疗期间的记忆, 身心处于完全放松状态, 极大的降低了咽喉部不适感的发生率, 减少了应激反应发生率, 提高了患者的耐受性, 促进了治疗操作的顺利完成, 缩短了治疗时间, 也有助于治疗效果的提高, 并且术后清醒速度快, 经短暂休息后即可出院[8, 9]。因此, 无痛胃肠镜具有明显优势, 疗效性及安全性均有可靠保障。
综上所述, 无痛胃肠镜治疗消化系统疾病的临床效果显著, 患者依从性好, 操作质量高, 咽喉不适感明显降低, 且治疗安全性高, 具有积极的临床意义。
参考文献
[1] 何亚军. 胃肠镜治疗150例消化系统疾病的临床疗效分析. 当代医学, 2016, 22(8):59-60.
[2] 蒋冬梅. 胃肠镜治疗消化系统疾病的临床效果观察. 河南医学研究, 2017, 26(11):2019-2020.
[3] 夏忠艳, 周先洪. 胃肠镜治疗146例消化系统疾病的临床疗效分析. 吉林医学, 2013, 34(3):412-413.
[4] 李旭彤, 曹双军, 李伟男, 等. 无痛胃肠镜与常规胃肠镜在消化道疾病诊治中的临床对比分析. 现代生物医学进展, 2016, 16(12):2320-2322.
[5] 章建清. 无痛胃肠镜在诊疗消化道疾病中的安全性及应用价值分析. 中外医疗, 2018(13):91-93.
[6] 肖靜, 于子涵. 无痛胃肠镜在诊疗消化道疾病中的安全性及应用价值. 中国疗养医学, 2017, 26(1):56-58.
[7] 邓晓锋, 白慧荣. 无痛胃肠镜治疗40例消化系统疾病的临床分析. 中国民族民间医药杂志, 2014(23):50.
[8] 詹雪乳, 宾建平, 刘克猛. 无痛胃肠镜检查消化系统疾病200例临床效果分析. 中国实用医刊, 2016(13):116-118.
[9] 尹燕峰. 无痛胃肠镜治疗消化系统疾病的临床疗效观察. 临床合理用药杂志, 2018, 11(28):142-143.
[收稿日期:2019-06-03]

