血细胞指标在2型糖尿病微血管病变中的表现特点
施丹 袁丽华
[摘要] 目的 探讨血细胞指标在2型糖尿病微血管病变中的表现特点。方法 以2017年6月—2018年6月于该院住院治疗的106例2型糖尿病患者作为研究对象,伴有微血管病变患者和无微血管病变患者的血细胞检验结果进行比较分析。结果 与无微血管病变组相比,微血管病变组患者年龄明显增高,病程明显延长,FPG、TC、LDL、WBC、PDW以及MPV水平均明显增高,而RBC、PLT水平明显降低(P<0.05)。血细胞指标中WBC、RBC、PLT以及PDW是糖尿病微血管病变的危险因素(P<0.05)。结论 2型糖尿病微血管病变患者与无微血管病变患者相比可表现出FPG、TC、LDL、WBC、PDW以及MPV水平均明显增高,而RBC、PLT水平明显降低的特点,通过监测2型糖尿病相關血细胞水平的变化可为临床预判微血管病变风险提供帮助。
[关键词] 2型糖尿病;微血管病变;血细胞检验
[中图分类号] R587.2 [文献标识码] A [文章编号] 1672-4062(2019)10(b)-0018-03
[Abstract] Objective To investigate the characteristics of blood cell markers in microvascular disease of type 2 diabetes. Methods A total of 106 patients with type 2 diabetes who were hospitalized in the hospital from June 2017 to June 2018 were enrolled in this study. The blood cell test results of patients with microangiopathy and those without microangiopathy were compared. Results Compared with the non-microvascular disease group, the age of patients with microvascular disease was significantly increased, the course of disease was significantly prolonged, and the levels of FPG, TC, LDL, WBC, PDW and MPV were significantly increased, while the levels of RBC and PLT were significantly decreased(P<0.05). WBC, RBC, PLT and PDW in blood cell markers were risk factors for diabetic microangiopathy(P<0.05). Conclusion Compared with patients without microangiopathy, patients with type 2 diabetes microvessel disease can show significant increase in FPG, TC, LDL, WBC, PDW and MPV levels, while RBC and PLT levels are significantly reduced. By monitoring type 2 diabetes-related blood cells changes in levels, it can help clinically predict the risk of microvascular disease.
[Key words] Type 2 diabetes; Microvascular disease; Blood cell test
糖尿病是目前全球范围内影响人类健康和寿命的最常见慢性疾病之一,其中2型糖尿病的发病率仅次于肿瘤和心血管疾病,是位居第3的高发疾病。以糖尿病肾脏病变、糖尿病周围神经病变以及糖尿病视网膜病变为主的糖尿病微血管病变是2型糖尿病患者最常见的并发症,也是糖尿病患者致残致死的主要因素。目前临床尚缺乏糖尿病微血管病变的明确机制,因此多方面了解糖尿病微血管病变的临床特点可为其机制研究提供依据。该研究以血细胞指标作为研究点,对该院于2017年6月—2018年6月收治的2型糖尿病微血管病变患者资料进行整理分析,现报道如下。
1 资料与方法
1.1 一般资料
以该院住院治疗的106例2型糖尿病患者作为研究对象,诊断标准:①2型糖尿病:《中国2型糖尿病防治指南(2017年版)》[1];②糖尿病视网膜病变:依据散瞳后眼底镜检查或眼底照相结果,符合2017年《中国糖尿病视网膜病变防治指南(基层版)》中的诊断标准[2];③糖尿病肾脏病变:《美中国成人糖尿病肾脏病临床诊断的专家共识》[3];④糖尿病周围神经病变:采用10克尼龙丝检查浅感觉,采用美国Bio-Thesiometer感觉定量检测仪检测深感觉,符合《中国2型糖尿病防治指南(2017年版)》中诊断标准[1]。病例选取时排除合并有其他严重疾病、伴有代谢紊乱、感染等疾病,有烟酒不良嗜好以及近期有影响血细胞变化的相关治疗史者。
1.2 分组
该研究选取的106例患者中糖尿病伴微血管病变患者44例,为微血管病变组,其中糖尿病视网膜病变患者20例,糖尿病肾脏病变患者9例,糖尿病周围神经病变患者15例。单纯糖尿病患者62例,为无微血管病变组。
1.3 研究方法
所有患者于入院次日抽取空腹静脉血,采用全自动血细胞分析仪、全自动生化分析仪对胆固醇(TC)、空腹血糖(FPG)、糖化血红蛋白(HbA1c)、甘油三酯(TG)、红细胞计数(RBC)、高密度脂蛋白(HDL)、血小板计数(PLT)、白细胞计数(WBC)、血红蛋白(Hb)、低密度脂蛋白(LDL)、血小板分布宽度(PDW)及平均血小板体积(MPV)进行检测。
1.4 统计方法
将所得结果数据录入SPSS 24.0统计学软件进行统计学处理及分析。其中计量资料以(x±s)表示,采用两独立样本t检验。计数资料采以频数(n)表示,用χ2檢验。糖尿病微血管病变的影响因素采用Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
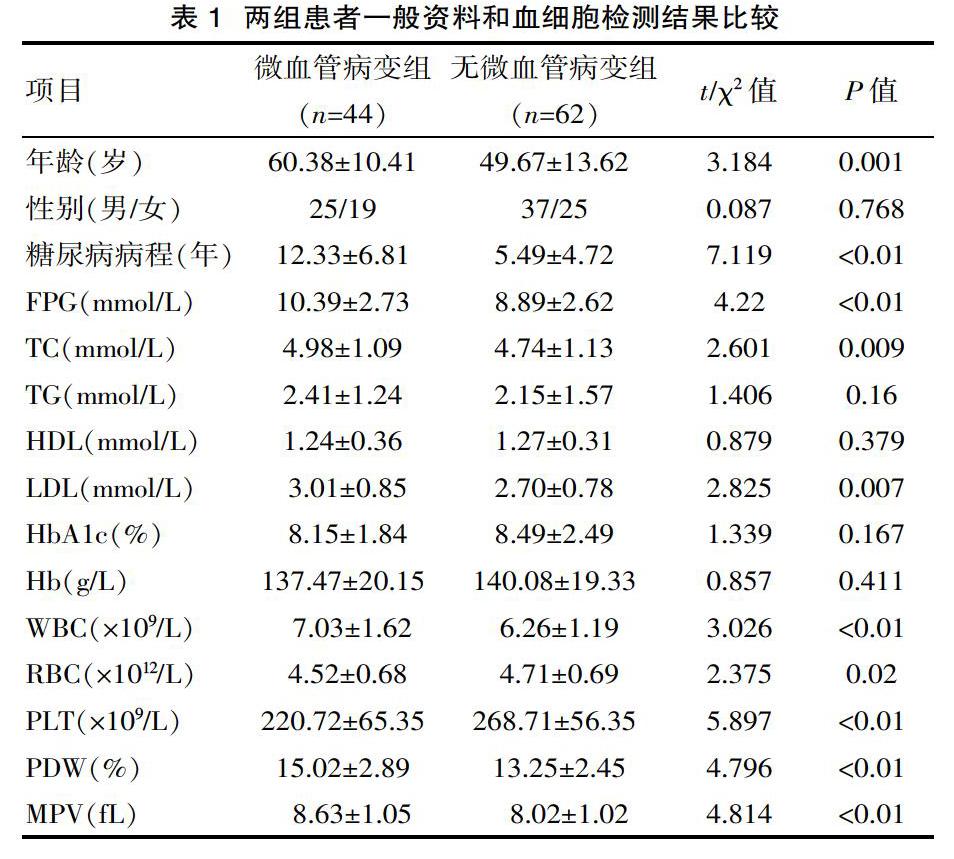
2.1 两组患者一般资料和血细胞检测结果比较
两组患者在年龄、糖尿病病程、FPG、TC、LDL、WBC、RBC、PLT、PDW以及MPV水平上差异有统计学意义(P<0.05)。与无微血管病变组相比,微血管病变组患者年龄明显增高,病程明显延长,FPG、TC、LDL、WBC、PDW以及MPV水平均明显增高,而RBC、PLT水平明显降低(P<0.05),见表1。
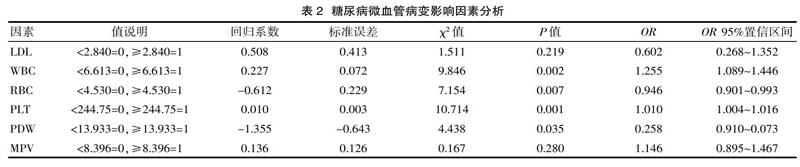
2.2 糖尿病微血管病变影响因素分析
因年龄、糖尿病病程、TC以及FPG水平已证实为影响糖尿病微血管病变的危险因素,因此该研究仅纳入各血细胞指标建立非条件Logistic回归模型。WBC、RBC、PLT以及PDW是糖尿病微血管病变的危险因素(P<0.05),见表2。
3 讨论
WBC是全身炎症反应的标志性指标,近年来临床诸多研究显示糖尿病患者体内存在不同程度的慢性炎症反应,长时期的低水平炎症可导致患者发生代谢紊乱,从而表现出WBC等相关血细胞水平的增高[2-4]。
RBC水平可反映出红细胞聚集的功能,当RBC减少可影响红细胞聚集功能,红细胞聚集后一方面可增加对微血管壁的摩擦,从而会加剧微血管壁的物理损伤。另一方面也可造成血流动力学的改变,造成缺血、缺氧,在糖尿病肾脏病变、糖尿病视网膜病变的发生、发展过程中均有重要的作用[5]。临床研究也证实,通过改善2型糖尿病患者的贫血症状对于减少微血管病的发生有显著的效果[6]。
血小板是参与生理止血、血栓形成的重要血细胞指标,相关研究表示,糖尿病微血管病变与血小板计数、血小板活化等密切相关。糖代谢异常是糖尿病患者最突出的表现,也是造成血小板损伤的重要条件。当血小板功能受损后,其粘附性和聚集性大大增强,通过与单核细胞和内皮细胞的相互作用可成为早期粥样硬化病变形成的基础,加上RBC水平的变化可增加组织细胞的缺血、缺氧以及血栓的形成,从而促进糖尿病微血管病变的发生和发展[7-8]。
临床研究表明,糖尿病患者普遍具有血小板消耗明显增多的特点,临床可见外周血小板减少,骨髓代偿性增生,进而导致外周血大体积血小板的增加,PDW增高。而大体积的血小板功能活性更大,因此相比正常血小板可释放更多的生物活性物质,增加血栓形成的风险[9-10]。
综上所述,该研究认为2型糖尿病微血管病变患者与无微血管病变患者相比可表现出FPG、TC、LDL、WBC、PDW以及MPV水平均明显增高,而RBC、PLT水平明显降低的特点,通过监测2型糖尿病相关血细胞水平的变化可为临床预判微血管病变风险提供帮助。
[参考文献]
[1] 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2017年版)[J].中华糖尿病杂志,2018,10(1):4-67.
[2] 中华医学会糖尿病学分会视网膜病变学组.糖尿病视网膜病变防治专家共识[J].中华糖尿病杂志,2018,10(4):241-247.
[3] 中华医学会内分泌学分会.中国成人糖尿病肾脏病临床诊断的专家共识[J].糖尿病临床,2016,10(6):243-253.
[4] 陈攀,蒋春霞,雷艺.2型糖尿病患者外周血突触融合蛋白8表达与慢性炎症、糖脂代谢的相关性[J].山东大学学报:医学版,2018,56(12):26-32.
[5] 传丰宁,高幼垣,田文青,等.糖尿病伴发贫血的原因分析[J].中华糖尿病杂志,2016,8(3):181-183.
[6] 陈曦,李莉.糖尿病肾病与贫血[J].中国医师进修杂志,2018, 41(4):366-370.
[7] 范志佳,徐黎明,王力,等.糖尿病患者血小板高活性状态研究进展[J].检验医学,2018,33(12):1144-1147.
[8] 梁旭满.2型糖尿病患者血小板参数监测及微血管病变的临床研究[J].血栓与止血学,2016,22(4):379-381.
[9] 文贤慧,张军华,桂嵘.不同状态下血栓弹力图与凝血功能、血小板数关系的探讨[J].中国实验血液学杂志,2018,26(6):1793-1799.
[10] 李丽娟,梁珊,何亚州,等.血小板自噬在动脉血栓形成中的作用研究进展[J].重庆医学,2019,48(3):470-472.
(收稿日期:2019-07-19)

