腰椎退变与腰椎骨密度的相关性分析
翟羽 高俊 陶宏明 伏治国 俞璐
随着中国社会老龄化以及医学检测水平的提高,腰椎间盘突出症及骨质疏松症这两大疾患在中老年人的疾病谱中显得尤为突出,两者常相互伴随出现,且同时又都能导致患者出现腰背痛的症状。因此,腰椎退变及腰椎骨密度之间的关系势必引起学者的广泛关注,以期通过两者关联的角度,在各自的发病机制、治疗手段等方面获得新的突破,但根据近来国内外的相关报道,两者之间是否存在必然的联系仍是众说纷纭[1-2]。本研究拟对55 岁以上的老年腰椎退变病患进行骨密度与腰椎退变程度分级的相关性研究,初步探讨腰椎退变与腰椎骨密度之间可能存在的关联。
1 材料与方法
1.1 一般资料
回顾性分析2019 年1 月—2019 年6 月因腰椎间盘突出症于常州市中医医院骨二科门诊及住院治疗的年龄大于55 岁,且行腰椎双能X 线吸收检测法(dualenergy X-ray absorptiometry,DXA)检测的患者,共62 例,男25 例,女37 例。
纳入标准:(1)符合腰椎间盘突出症的诊断标准;(2)年龄55~80 岁之间的男女患者均可。
排除标准:(1)半年内发生因腰椎骨折、肿瘤等导致腰椎骨质破坏的疾病;(2)慢性肝肾功能不全、代谢性骨病等影响骨代谢的疾病;(3)患有严重糖尿病、甲亢等内分泌性疾病的患者;(4)半年内曾使用过雌激素、糖皮质激素、钙剂等影响骨代谢的药物;(5)伴有低骨量代谢性疾病及其他严重的心脑血管疾病患者;(6)BMI 过低或过高的患者。
1.2 研究方法
1.2.1 腰椎退变分析 记录每个患者的椎间盘退变程度,按Pfirrmann 分级标准,评判L1~S1的每个椎间盘,Ⅰ级为1 分,Ⅱ级为2 分,Ⅲ级为3 分,Ⅳ级为4 分,Ⅴ级为5 分。每个患者整体的退变程度按L1~S1总分的平均分评定。小于3分归为轻度退变;3~4分为中度退变;4分或更高为严重退变。见表1。
1.2.2 骨质疏松诊断标准 根据2018 中国老年骨质疏松症诊疗指南[3],对于老年人,推荐直接进行双能X 线吸收检测法(DXA)进行骨密度检测。测量每个患者腰椎整体的T值。根据DXA 检测结果,对于本研究大于55 岁的人群,T 值低于1 个标准差及以内为正常,降低1~2.5 个标准差为低骨量;降低等于和超过2.5 个标准差可诊断为骨质疏松。
1.3 统计学方法
数据采用SPSS 19.0 进行统计分析,计量资料以(±s)表示,采用独立样本t检验。计数资料以百分率表示,采用χ2检验。相关性分析采用Pearson 分析。P<0.05 被认为具有统计学意义。
2 结果
2.1 腰椎退变程度与骨密度的关系
不同腰椎退变程度对应的骨密度分布情况,见表2。
随着腰椎退变程度的加重,骨量减少和骨质疏松的占比也明显增加(P<0.05)。
2.2 腰突症骨密度与性别的关系
腰椎间盘突出症患者骨密度与性别的关系,见表3。
2.3 腰椎退变评分与骨密度的关系
腰椎退变评分与骨密度相关性统计学分析,见表4。
椎间盘退变Pfirrmann 分级程度评分与骨密度T 值存在相关性,r值=-0.697,P<0.01,有统计学意义。由此表明,骨密度与退变程度之间存在负相关,即腰椎退变程度越高,骨密度就越低。
3 讨论
结合本研究的结果,我们可以看到,腰椎退变程度越高,骨密度就越低。同时根据目前的研究,我们可以认为,骨质疏松与腰椎退变密切相关。由于腰椎退变是一个复杂及渐进的过程,其主要体现在椎间盘结构的退变,而椎间盘是人体最大的无血管组织,其主要通过两条途径获得营养:终板途径和纤维环途径。其中终板途径为主要营养途径[4]。终板是椎间盘组织的组成结构,其位于上下椎体之间,与椎间盘相邻,其本身可分为骨性终板和软骨终板,骨性终板呈薄片,中央区聚集了大量微孔;软骨性终板位于骨性终板之上,厚度较薄,渗透性较差。终板是椎间盘营养供应的主要区域,具有保护椎体和椎间盘的作用以及营养椎间盘的作用[5],类似于关节软骨,终板软骨组织可发挥维持椎体正常形态的作用,保证应力均匀作用于椎体,防止椎间盘组织凸入及椎体内的毛细血管和神经末梢侵入椎体[6]。随着年龄增加,早期,逐渐衰老、凋亡的终板软骨细胞及合成减少的细胞外基质造成终板组织表面出现龟裂和裂隙,而到了晚期,则发生钙化、骨化,厚度变薄,甚至还可出现局部缺损。因此,终板的变化与椎间盘的退变密切相关,其一是因为终板应力的原因[7],其二,还有终板作为营养通道作用的原因[8]。而由于腰椎骨密度的降低,可能导致腰椎终板的微小骨折,终板与椎体的结合疏松,由于结构的变化,导致应力减弱,椎间盘组织和神经末梢侵入椎体,同时也造成椎间盘获得营养途径的破坏,从而加速腰椎椎间盘的退变。国内马震学者同样发现腰椎退变与骨密度之间的负相关,也提出了骨质疏松症对腰椎间盘突出症的发生有显著影响[9]。此外,也有研究发现,导致骨质疏松原因之一的低雌激素水平也会导致终板钙化而加速椎间盘的退变,其原因由动物实验推测可能与终板软骨的血管容积变少相关[10]。

表1 腰椎退变Pfirrmann 分级标准

表2 退变与骨密度分布[例(%)]
表3 骨密度与性别关系(±s)
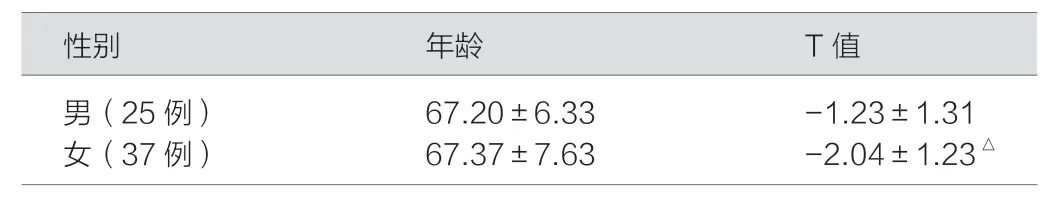
表3 骨密度与性别关系(±s)
注:△62 例腰椎间盘突出症患者中,男性和女性年龄无明显差异,男性的t 值高于女性,差异有统计学意义(P <0.05)

表4 退变评分与骨密度关系
但也有相关报道认为骨质疏松患者较正常人的腰椎退变发生率要低。骨密度较低的椎体由于骨性结构疏松,导致终板血管芽较正常骨密度的椎体增多,反而丰富了椎间盘的血供;也由于骨质疏松,导致椎间盘压力的减少,反而增加了椎间盘营养物质的转运,延缓了整个椎间盘退变的过程[11]。
由于存在以上争论,我们认为由DXA 检测的骨密度结果来观察腰椎退变还存在着不少缺陷。显而易见,腰椎的退变,常常表现为髓核的失水,软骨终板钙化及周围骨赘的形成,这些结构的改变,在进行DXA 检测时,可能会对最终的结果造成影响[12]。由于腰椎骨密度仅仅是针对椎体的前方结构,而进行DXA 时,其二维投射的目标还包括椎体的附件,由于退变造成的骨赘、硬化的终板等都被投射为目标,从而干扰混淆整个DXA 检测的骨密度结果。因此,有学者为规避干扰,选择股骨颈骨密度来观察其与腰椎退变的关系,却发现退变与骨密度并不相干[13];而选择QCT 检测腰椎骨密度,发现二者之间存在关联[14]。
因此,本研究中发现,由DXA 测定的腰椎骨密度与腰椎退变之前存在关联,相关文献也报道,通过加强骨质疏松治疗能够缓解腰椎退变的过程[15],同时,也能提高腰椎手术早期内固定的稳定性及椎间植骨的融合率[16-17]。但由于受到检测手段、退变结构变化及样本量等多方面的影响,还需要更加深入的研究来揭示腰椎骨密度与腰椎退变之间的关系。

