肠易激综合征人群小肠细菌分布现状及炎症程度的分析
陈颖,吴佳民,朱利勤
肠易激综合征(irritable bowel syndrome, IBS)属消化内科较为常见的一类胃肠道功能性疾病,以反复腹痛为特征表现,且常伴随着排便习惯的改变以及腹胀或腹部膨胀的症状[1-2]。个别病情严重患者表现为腹泻与便秘的交替,该病对患者造成了极大的痛苦,但其主要发病原因目前尚未明确[3-4]。有学者提出,IBS在我国的发病率约为8.75%[5-6]。目前临床缺乏对IBS导致的症状进行较为完善的生化改变异常的阐述,对IBS严重程度的评估产生了较大的困难[7]。随着研究进展发现IBS与肠道菌群的分布情况具有高度的相关性,肠道菌群分布异常常导致肠道黏膜屏障被破坏,使得肠道动力发生紊乱,进而使得肠道黏膜的免疫反应被激活,增高了内脏的感觉敏感程度,从而导致便秘、腹痛、腹泻的发生[8-9]。为探究IBS人群小肠细菌分布现状及炎症程度,本课题组对120例研究对象展开对照研究,现将结果报道如下。
1 对象与方法
1.1 研究对象
本研究获得黄冈市黄州区人民医院医学伦理委员会批准(批准号YXLL2015121101),选取2016年12月至2018年12月黄冈市中心医院60例IBS患者和60例健康体检的正常居民进行对照研究。IBS患者纳入标准:经中华医学会标准确诊为IBS患者[10];无胃肠道或腹部外科手术既往史,研究对象及其家属知情并签署知情同意书。IBS患者排除标准:合并严重重要脏器疾病患者;合并糖尿病、高血压患者;患有精神类疾病患者;急性肠胃炎患者,依从性较差者。健康居民采用系统抽样的方法在体检中心进行抽样。两组人群基本情况比较差异均无统计学意义(P>0.05),两组人群均衡性好,可比性高。具体见表1。
60例确诊为IBS患者,根据其症状严重程度进行量化评分(0~3分),综合征患者根据其病情严重程度分为重度组(n=10),中度组(n=21),轻度组(n=29)。具体评分方法见表2。
1.2 检测方法
所有研究对象检查前晚禁食豆制品、奶制品以及富含纤维素类食品等,晚饭后到检查结束前禁烟酒、禁食;检查当天晨起洗漱及排便后,饮用250 mL温水一杯;检查试验过程中所有研究对象保持安静,不能运动,不能睡眠[11]。
1.2.1 小肠细菌过度生长发生率(SIBO)和口盲传输时间(OCTT) 保证呼吸频率为静息状态下测得基础呼气氢的浓度(单位为ppm),取4次检查的最高值作为结果,基线水平为4个值的平均值;随后研究对象用250 mL水送服乳果糖10 g,测定9个时间点的呼气氢的浓度,要求每一个时间点的测定次数为2次,统一标准每15 min测定1次,均取其最高值来作为结果。参照国际常用标准来对SIBO及OCTT的结果进行判定[12]。
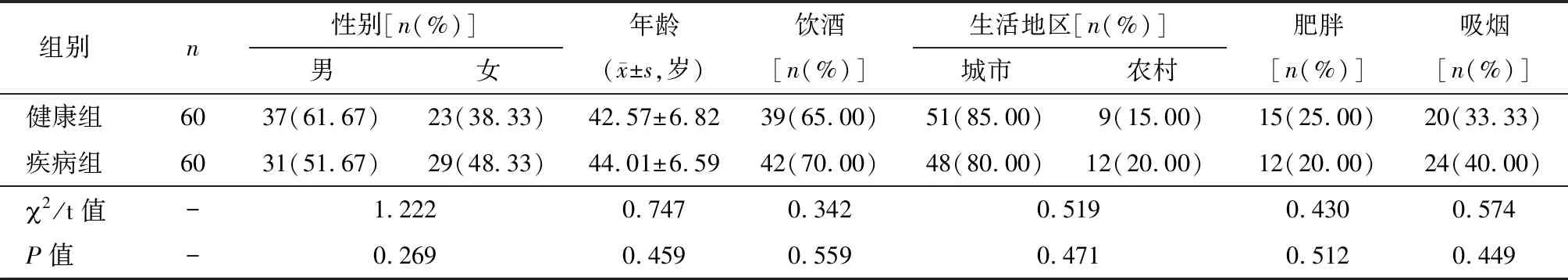
表1两组基本情况比较
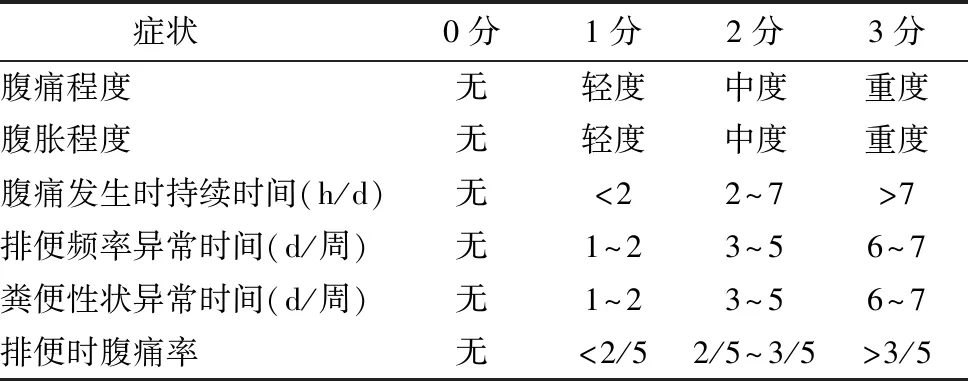
表2IBS临床症状积分表
1.2.2 炎症因子浓度 抽取研究对象的空腹静脉血5 mL,冷藏后,置于离心机以3 500 r/min进行离心,取上层血清,使用由美国R&D公司生产的试剂盒按照使用说明进行检测,使用ELISA法来检测研究对象的IL-18、TNF-α、IL-23及IL-10等炎症因子浓度。
1.3 统计方法

2 结果
2.1 两组小肠细菌过度生长发生率和口盲传输时间的比较
疾病组人群SIBO、OCTT显著高于健康组人群,差异有统计学意义(P<0.05),见表3。
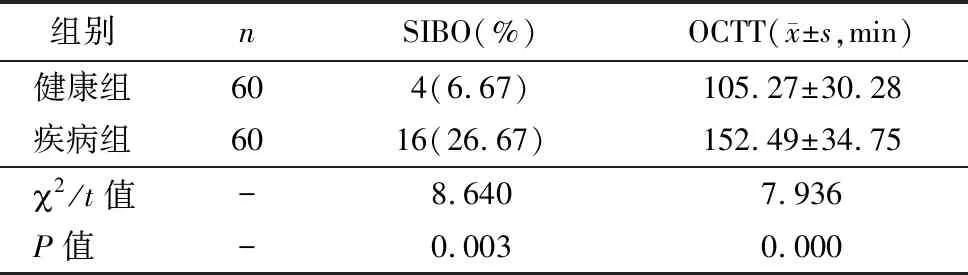
表3两组小肠细菌过度生长发生率和口盲传输时间的比较
2.2 两组炎症因子水平比较
疾病组IL-18、TNF-α、IL-23显著高于健康组,疾病组IL-10显著低于健康组,差异均有统计学意义(P<0.05),见表4。
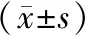
表4两组炎症因子的比较
2.3 不同程度IBS患者小肠细菌过度生长发生率和口盲传输时间的比较
轻度患者SIBO低于中、重度患者,差异均有统计学意义(P<0.05),见表5。
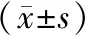
表5不同程度IBS患者SIBO和OCTT比较
注:与重度患者比较,aP<0.05;与中度患者比较,bP<0.05
2.4 不同程度IBS患者炎症因子水平比较
轻度患者IL-18、TNF-α、IL-23显著低于重度患者,轻度患者IL-18、IL-23显著低于中度患者,轻度患者IL-10显著高于中、重度患者(P<0.05);中度患者TNF-α、IL-23显著低于重度患者,中度患者IL-10显著高于重度患者(P<0.05),见表6。
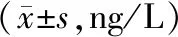
表6不同程度IBS患者炎症因子水平比较
注:与重度患者比较,aP<0.05;与中度患者比较,bP<0.05
3 讨论
随着人们生活方式和饮食结构的改变,IBS的发病率正逐年上升,是主要威胁人们胃肠道系统的功能性疾病之一,主要表现为内脏感知觉异常、肠胃蠕动异常等生理学异常病变[13]。由于IBS是由多种因素引起的一类涉及交感神经和副交感神经异常的胃肠异常型疾病,故IBS的发病机制也较为复杂,其临床表现为菌群失调、腹压不足、排便困难[14]。据相关资料显示,IBS主要是由于胃肠动力紊乱、环境因素、胃容纳舒张功能异常、内脏高敏性、精神心理障碍、免疫反应、感染后肠道反应等原因引起的,且易反复、病程长,给患者造成反复的身心影响,严重影响患者的生活质量[15-17]。有调查发现,IBS的病情严重程度与肠道菌群的分布情况关系密切,并针对肠道菌群失调对IBS展开了相关治疗性研究调查[18]。
本次研究表明,IBS患者的小肠细菌过度生长发生率(26.67%)明显高于健康组(6.67%),同时疾病组OCTT为(152.49±34.75)min,明显少于健康组的(105.27±30.28))min,充分说明IBS患者肠道菌群相对紊乱,其生理功能也有一定程度的改变。同时,IBS人群的IL-18、TNF-α、IL-23显著高于健康组人群,IBS人群IL-10显著低于健康组人群;同时轻度组患病人群SIBO低于中、重度组患病人群;轻度组患者IL-18、TNF-α、IL-23显著低于重度组患者,轻度组患者IL-18、IL-23显著低于中度组患者,轻度组患者IL-10显著高于中、重度组患者;中度组患者TNF-α、IL-23显著低于重度组患者,中度组患者IL-10显著高于重度组患者。由此表明IBS患者小肠细菌生长和分布情况均严重与健康人群,且炎症损害的可能性也远大于健康人群。这可能与肠道菌群分布异常,增长过快而导致体内免疫代谢无法正常保护机体免疫消化系统,而引起IBS发生有关。小肠菌群失调是指由于某种原因打破了原来存在于肠道的菌群平衡,导致小肠中的致病菌群过度繁殖而引发的菌群紊乱[19]。由于致病菌群的增加,其产生的内毒素或外毒素侵袭胃肠消化系统而导致产生临床病理性改变。相关研究表明,IBS患者的口盲传输时间(OCTT)延长,主要是因为IBS明显降低了移行性复合运动的频率,通过清除过度繁殖的小肠菌群可以有效的增加移行性复合运动的频率,从而能够有效的保持小肠干净,防止小肠瘀滞[20]。与此同时,致病菌产生的肠毒素会激活炎症因子,使得IL-18、TNF-α、IL-23等炎症因子增加,进一步对机体造成炎症损伤。
综上所述,IBS患者的小肠细菌分布明显丰富于健康人群,且分布状况与IBS严重程度关系密切;临床通过对SIBO和OCTT进行监测可以有效的控制IBS的病情。

