基于症状管理理论的急性心力衰竭患者延迟就医影响因素分析
王飞宇,刘晓梅,惠 蓉
(陕西省人民医院1心内二科,2护理部,西安 710068)
急性心力衰竭(AHF)是住院和死亡的常见原因。AHF恶化后延迟治疗是心衰患者住院和高死亡率的重要原因。前期研究表明,患者从感知症状到寻求治疗往往要延迟3~7 d,致使症状进一步恶化从而导致住院治疗和死亡[1]。
然而,目前研究多数都重点关注与延迟就医患者相关的社会人口学和疾病特点,如年龄、教育背景、收入水平、医疗状况和疾病严重程度等[2-3]。尽管这些因素有助于描述延迟就医的人群和疾病特点,但无法从患者个体的角度考察延迟就医的原因。根据症状管理理论,患者是否及时寻求治疗受症状体验的影响,症状体验包括症状感知,症状评估和对症状的反应。这些因素是个人(社会人口和心理),健康和疾病(临床)以及环境(社会和文化)因素的补充[4-5]。通过对症状体验评价来研究急性心衰患者的住院延迟的原因可能具有更重要的意义。本研究的目的是,基于症状管理理论考察症状体验(包括症状感知,症状评估和症状反应)与急性心衰患者延迟就医的相关性,以便医护人员更好地解决急性心衰患者的延迟就医问题。
1 资料和方法
1.1 研究对象2018年2-12月在陕西省人民医院心血管内科和急诊科入住的,年龄18岁以上,符合急性心力衰竭的诊断标准[6]的患者。排除有心理疾病或认知功能低下,无法提供知情同意或回答研究调查问卷的患者。共有109例患者完成研究,平均年龄为(74.9±12.0)岁,64.2%的患者为男性。47.7%的受试者是因为缺血性心脏病导致的AHF,44.0%的患者曾因AHF住院治疗。根据病历记录,81.7%的患者NYHA 心功能分级为III~IV级。环境因素中,16.5%的患者独居,24.8%的人就业,23.9%的人使用救护车作为从家到医院的交通工具。见表1。
1.2 访谈调查问卷使用结构化访谈调查问卷评估症状体验评分,主要内容包括:(1)症状开始的初始时间;(2)首先确定症状的人;(3)所感知症状的种类;(4)症状发生时所处的环境;(5)对症状的行为反应(例如,休息,减少钠水摄入,告知家属症状);(6)对症状的认知反应(例如,患者认为引起症状的原因);(7)对症状的情绪反应(例如,与症状相关的焦虑和恐惧的强度)。
1.3 量表中文修订版控制态度量表(Control Attitudes Scale-Revised,CAS-R)[7]。感知控制是个人认为他们有能力应对负面事件的信念。本研究采用CAS-R评估患者对疾病控制的态度和控制能力的信念。量表共8个条目,采用Likert 5级计分,1分代表完全不同意、2分代表不同意、3分代表无意见、4分代表同意、5分代表完全同意。条目总分即量表的总分范围为8~40分。得分越高说明患者感知控制力越好。CAS-R量表重测信度为0.825,分半信度为0.512,Cronbach’α系数为0.874,各维度的Cronbach’α系数在0.735~0.862。

表1 受试者的一般特征(n=109)
中文版心力衰竭特异性健康素养量表(Heart Failure-Specific Healthliteracy Scale)[8-9]。该量表共分为3 个方面,包括功能性(functional)、互动性(communicative)和批判性(critical)健康素养,共12 个条目。量表采用Likert 4 级评分法,包括“不适用(1分)”,“几乎不适用(2分)”,“有时适用(3分)”,“十分适用(4分)”;量表总分共48 分,分数越高代表患者的健康素养水平越好。中文版的心力衰竭特异性健康素养量表Cronbach’α系数为0.87;量表水平的内容效度指数(Scale-level CVI,S-CVI)为0.879,条目水平的内容效度指数(Item-level CVI,I-CVI)为0.834 ~1.0,具有较高的效度。
1.4 其他资料研究中的健康和疾病因素包括AHF,合并症,住院前处方药物,既往AHF住院和AHF严重程度等指标从病历记录中采集。AHF的严重程度采用美国纽约心脏病学会(NYHA)心功能分级和住院后超声心动图的左心室射血分数(LVEF)。

2 结果
2.1 延迟就医的时间延迟就医时间为(60.5±62.4)h,中位数(四分位数间距)为36.5(12.0~93.8)h。其中24 h内入院的患者46例,占总例数的42.2%。患者在感知症状后前往医院的时间长短不等,由此导致延迟时间变化很大,见图1。

图1 从症状感知到医院就医的时间分布
2.2 延迟就医相关变量的单因素分析单因素分析发现年龄、功能健康素养、感知控制、就业状况、感知症状时在家中、疲劳感和心悸等因素与延迟就医有显著相关性(P均<0.05),见表2。
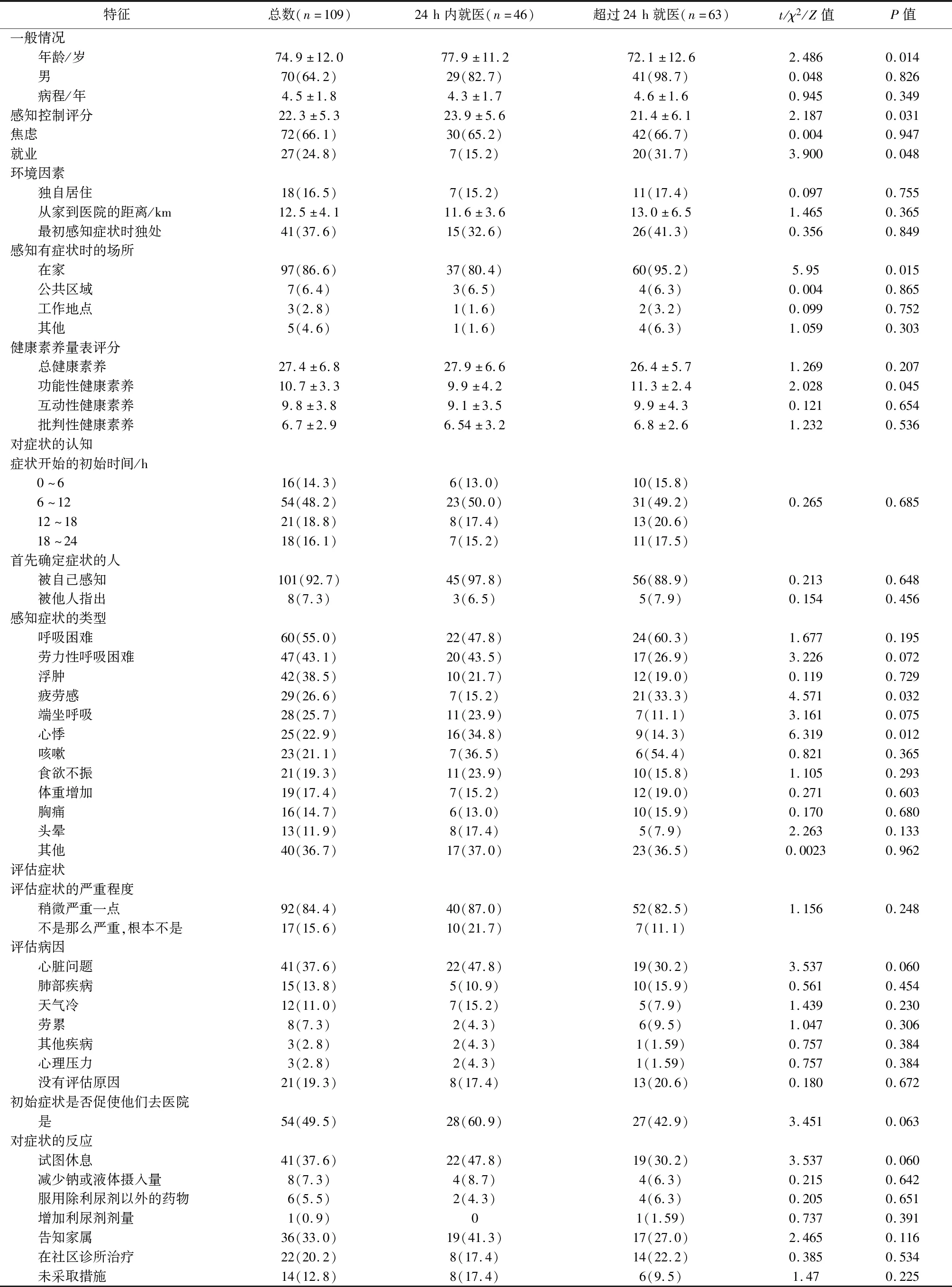
表2 受试者对症状的感知、评估和反应
2.3 与延迟就医相关因素的Logistic回归分析在使用这些变量的多元回归分析中,只有疲劳感(OR:0.355,95%CI:-1.627~-0.467,P<0.001)和年龄(OR:0.969,95%CI:-0.058~-0.004,P=0.031)与就医延迟有关,见表3。

表3 与延迟就医相关因素的Logistic回归分析
3 讨论
本研究中使用的总延迟时间,是指从症状发作到到达医院的时间,而不是从症状发作到患者开始反应的时间。因为前者更能准确地反映患者从症状恶化到实际获得医疗救助的时间,对患者来说更具有临床意义。所以本次研究把患者从家到医院的距离、感知症状时所在的场所等都纳入了考察指标。类似的文献[10-12]也都采用这种计算时间的方法,这些作者结合文献数据、临床经验、AHF疾病的实际情况以及统计学的考量,主张把24 h作为是否延迟就医的分组依据。
疲劳感是AHF患者入院时常见的症状。然而,疲劳感是一种多因素,非特异性症状,因此,AHF患者较难发现和识别疲劳感是心脏病恶化的症状,往往会错误地采取休息方式等待疲劳感的缓解,从而导致就医延迟[13]。另一方面,疲劳感可能是一种早期症状,并且可能进展缓慢。越是进展缓慢的症状越容易导致AHF患者忽视,从而导致延迟就医。此外,54%~96%的稳定性AHF患者会出现疲劳感,这类患者平时多数时间都存在疲劳感,当病情恶化时即使疲劳感加重,也不足以引起足够的警觉[14-15]。医护人员需要向患者强调认知和评估疲劳感的重要性,让病人知道疲劳感可能是AHF恶化的标志之一。
与老年患者相比,本研究中年轻患者的就医延迟时间更长。Lee等[16]报告了类似的发现,即随着年龄的增长,就医延迟持续时间减少。即使老年患者无法准确判断症状的恶化是由AHF导致的,但是老年患者因为合并症更多、病情更复杂,病情发作时个人的痛苦感更强,从而迫使他们提前寻求治疗[17]。
本研究有一些局限性。首先,没有评估研究参与者的轻度认知障碍。轻度认知障碍的存在可能影响对症状的感知和评估以及对症状的反应。其次,这类研究不容易区分受试者报告的症状是否确实是由AHF引起的。但先前的一些研究[11-12]报告的急性AHF患者出现各种症状与本研究结果类似。
疲劳感和年龄较小与AHF患者延迟治疗有关。症状体验的几个特征可能会促使AHF患者在症状恶化时及时寻求治疗。这提示护士、家属医护人员需要强调增加疲劳的重要性,将其视为AHF恶化的标志。同时应及时识别AHF患者的症状体验以便促使患者及时就医。

