慢性阻塞性肺疾病合并曲霉菌感染患者的临床特征及预后分析
李小美 包金星(通讯作者) 李家树 郑宏 温燕 孟祥珍
(1 连云港市第一人民医院呼吸与危重症医学科 江苏 连云港 222000)
(2 连云港市第一人民医院老年医学科 江苏 连云港市 222000)
慢性阻塞性肺疾病(Chronic obstructive pulmonarydisease,C0PD)是一种由多种致病因素所致的以气流受限为特征的慢性气道炎症性疾病[1]。随着医学的发展,临床工作中免疫抑制剂、抗菌药物、肾上腺皮质激素等得到了广泛应用,有创诊疗技术如气管插管、深静脉置管等的蓬勃开展,很多危重患者得到了及时救治。但同时也带给了真菌可乘之机,文献报道真菌感染的发病率逐年增加,尤其是曲霉菌的感染有逐年增多的趋势。目前,COPD合并曲霉菌感染的临床表现多无特异性,临床上早期发现及诊断都存在一定困难,本研究旨在探讨COPD并曲霉菌感染患者的临床特征及治疗转归。
1.资料与方法
1.1 一般资料
本研究中收集了连云港市第一人民医院呼吸与危重症医学科2017年6月—2019年6月慢性阻塞性肺疾病合并曲霉菌感染住院患者,17例作为实验组,其中男性15例,女性2例,年龄49~94岁,平均72.35岁;同时随机抽取相同时间内住院的未合并肺部真菌感染的COPD急性加重患者,40例为对照组,其中男性28例,女性12例,年龄50~ 91岁,平均72.75岁。两组患者在年龄分布、性别构成方面相似,差异无统计学意义(P>0.05)。比较两组患者的心脑血管疾病及糖尿病、吸烟指数、空腹血糖、白蛋白、BMI、外周血淋巴细胞计数、机械通气时间、住院时间、抗菌药物费用、住院总费用及转归发生率。
1.2 诊断标准
上述两组患者均符合中华医学会呼吸病学分会制定的《慢性阻塞性肺疾病诊治指南》[2]。其中慢性阻塞性肺疾病合并曲霉菌感染的患者,诊断标准须符合《侵袭性肺部真菌感染的诊断标准和治疗原则》[3]。
1.3 排除标准
(1)冠心病、左心功能不全者。(2)支气管扩张、肺癌、间质性肺疾病等,可导致肺功能下降的结构性肺病。(3)消化道出血、肠梗阻、肠穿孔或近期曾行消化道手术患者。(4)颜面部损伤、畸形者。(5)实验期间因患者依从性差或经济等原因放弃治疗自动出院者。
1.4 痰留取具体流程
57例患者均需清晨漱口后深咳痰,留取痰标本,并立即将痰置于无菌痰杯中,30分钟内送检。无痰者可采取4.5%高渗盐水雾化诱导痰法留取痰液。存在呼吸衰竭,有气管插管的患者,可采用密闭式吸痰。如连续3次痰培养中2次及以上曲霉菌生长,或支气管镜检查防污染刷或肺泡灌洗液培养曲霉菌阳性。以上采集的标本均要求30分钟内送微生物实验室培养。
1.5 统计学方法
本研究中所有数据均使用SPSS20.0统计软件来完成,其中计量资料采用t检验,计数资料则采用卡方检验,P<O.05为差异有统计学意义。
2.结果
两组慢性阻塞性肺疾病患者中,两组的年龄分布、性别比相似,差异不具有统计学意义,其中合并心脑血管疾病及糖尿病率、吸烟患者比例、空腹血糖水平、白蛋白血症水平接近,差异不具有统计学意义。慢性阻塞性肺疾病合并曲霉菌感染组患者体重指数BMI、外周血淋巴细胞计数均小于对照组,差异具有统计学意义(P<0.05)。实验组机械通气比率、住院时间、抗菌药物费用及住院总费用均明显高于对照组,差异有统计学意义(P<0.05)。经治疗后曲霉菌感染组患者好转率明显低于对照组,未愈及死亡患者比例较对照组明显增多,差异有统计学意义(P<0.05),见表1。
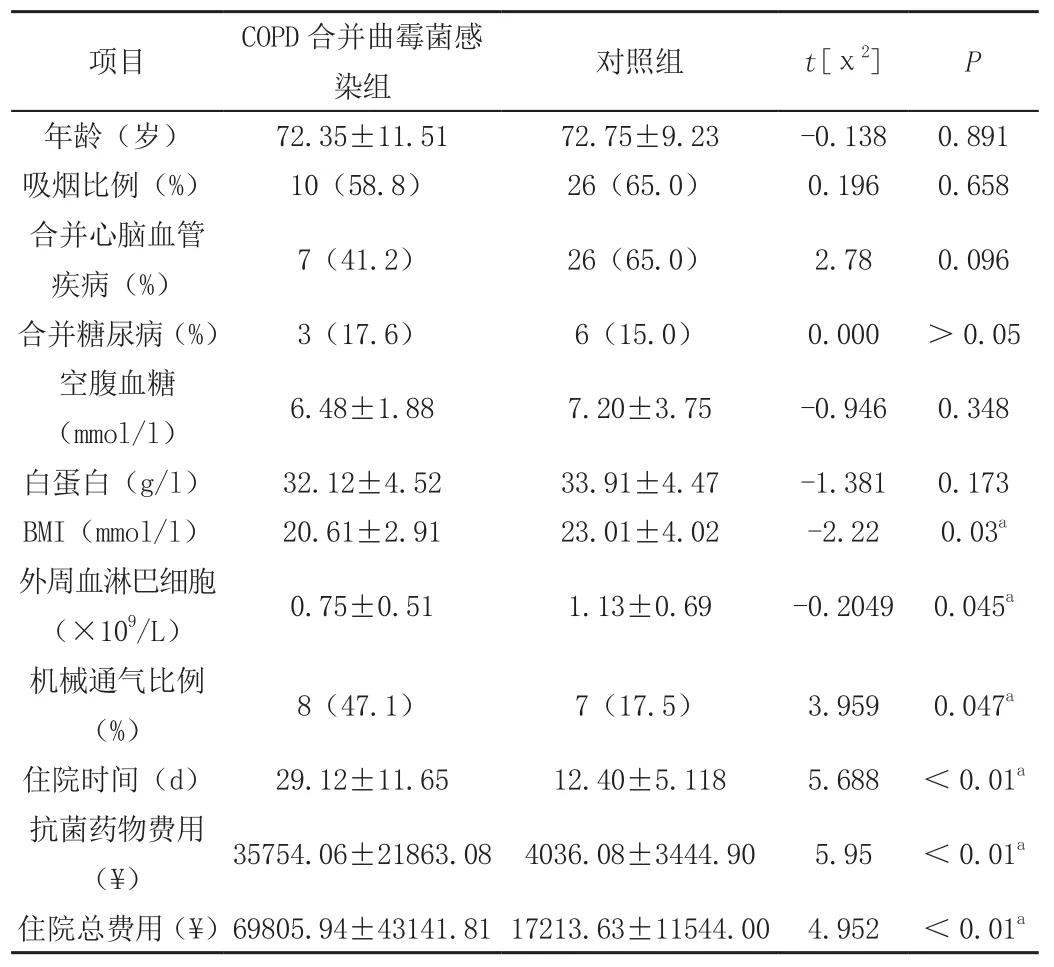
表1 COPD合并曲霉菌感染患者及对照组临床特征比较
治疗后,COPD合并曲霉菌感染组17例,好转10例,未愈或死亡7例;对照组40例,好转38例,未愈或死亡12例。两组的疗效差异有统计学意义(P<0.01),见表2。
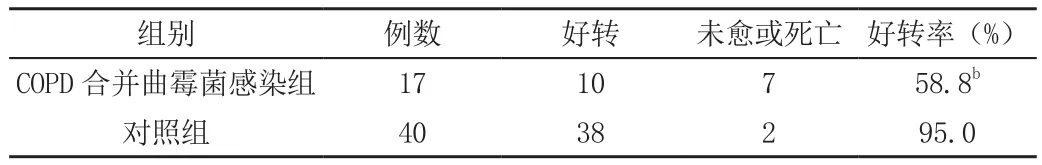
表2 两组患者治疗效果比较
3.讨论
近年来,慢性阻塞性肺疾病(chronic obstructive pulmonary diseases,COPD)并发侵袭性肺曲霉菌病(invasive pulmonary aspergillosis,IPA)的病例不断增加,此病花费高,治疗难度大,病死率高[4]。在临床工作中,如果我们能够薄茧抽丝,及早识别慢性阻塞性肺疾病并发曲霉菌感染,或可以使这类患者得到及早治疗,改善患者预后,降低治疗费用,降低社会及家庭负担。在本研究中,慢性阻塞性肺疾病合并曲霉菌感染组和对照组在糖尿病的发病率及空腹血糖水平相似,差异不具有统计学意义,这和国内杜俊凤等[5]研究结果相同。
丁宗励等[6]研究显示,糖尿病、血清清蛋白水平与IPA 相关,糖尿病、清蛋白水平、长期使用抗菌药物是COPD并发IPA的危险因素不完全相同。本研究中实验组BMI、外周血淋巴细胞数均较对照组低。这或许可以说明慢性阻塞性肺疾病患者中营养状态差者更易疾患曲霉菌感染。早有研究表明,营养状况差,影响免疫物质的合成,淋巴细胞数量减少,使得机体的免疫和防御功能下降[7]。考虑与慢性阻塞性肺疾病患者气道粘膜受损,使得气道黏膜纤毛运动及清除功能明显下降,使得曲霉菌更容易在气道粘膜上繁殖,出现气道炎症及痉挛,从而出现咳嗽、气喘、呼吸衰竭症状。低体重、淋巴细胞减少的患者,营养状态差,由于免疫功能受损,呼吸系统的防御功能下降,导致曲霉菌发病率的增加。宣晓峰[8]的研究中发现营养不良患者较无营养不良患者住院时间长、住院费用多,与本研究结果相同。
在临床工作中,慢性阻塞性肺疾病、矽肺、间质性肺疾病等患者,随病程延长,肺功能逐年下降,如出现呼吸衰竭,气管插管及呼吸机辅助通气是挽救患者生命的重要手段,但在实施治疗的同时也可能增加感染风险,所以辅助通气治疗是把双刃剑。本研究中COPD患者合并曲霉菌感染者中辅助通气比例较高,这或许与曲霉菌感染后引起小支气管阻塞,导致喘息发作,气道痉挛,肺通气功能进一步下降有关。
本研究中发现,慢性阻塞性肺疾病合并曲霉菌感染患者较无真 菌感染者预后差,好转率低,未愈或死亡患者明显增多,差异具有统计学意义,这与国外文献报道一致[9]。表明慢性阻塞性肺疾病合并曲霉菌感染患者,病情更为凶险,更易出现呼吸衰竭,预后更差,住院费用高,给社会及家庭带来了沉重的负担。
综合上述结果,低体重指数及低淋巴细胞计数的COPD患者更易合并曲霉菌感染,住院时间比未合并真菌感染的COPD患者长,住院费用高,预后更差,发生死亡的危险性更大。由此可得出,曲霉菌感染不仅发生在免疫受损等特定人群,COPD患者也是曲霉菌感染的高危人群。在临床工作中,如我们医务工作者能够见微知著,及早诊断和治疗,可以提高慢性阻塞性肺疾病患者的生存率。慢性阻塞性肺疾病患者肺功能受损,通过气管镜刷检或肺泡灌洗取得标本较困难,确诊过程艰难,目前对慢性阻塞性肺疾病患者合并曲霉菌感染的临床特点、诊断方法等缺乏深入的研究,值得我们积极去探讨。

