碳青霉烯类耐药肺炎克雷伯菌及大肠埃希菌的分布及耐药性分析
江硕
(成都大学附属医院检验科,四川 成都610081)
肺炎克雷伯菌、大肠埃希菌为肠道正常定植 菌群,当机体抵抗力下降或出现免疫抑制情况时可能播散到肺部等机体其他部位,最常引起呼吸道感染。近年来,随着临床抗生素的不合理应用,细菌耐药性越来越严重。碳青霉烯类抗生素为非典型β-内酰胺类广谱抗生素,对革兰阴性菌、革兰阳性菌均有较强的作用[1]。在肺炎克雷伯菌及大肠埃希菌临床感染的治疗中碳青霉烯类药物是重要的治疗药物。但随着临床药物的滥用,出现了碳青霉烯类耐药的肠杆菌科细菌(carbapenem-resistant enterobacteriaceae,CRE),俗称超级细菌。超级细菌的耐药机制复杂,主要是产生碳青霉烯酶[2-3],其次包括产超广谱β-内酰胺 酶(Extended Spectrum Beta-Lactamases,ESBLs)和(或)AmpC过度表达所致外膜蛋白(OmpF、OmpC等)的缺失,药物作用靶位的改变(青霉素结合蛋白PBP)以及主动外排系统的活跃等。碳青霉烯酶可以水解所有的青霉素类、头孢菌素类、氨曲南及碳青霉烯类抗生素,克拉维酸不能抑制其活性,导致产青霉烯酶菌株呈现广泛耐药现象[4],对大多数抗菌药物包括β-内酰胺类、碳青霉烯类、氨基糖苷类、大环内酯类和喹诺酮类等抗菌药物都具有广泛耐药性,仅对多粘菌素和替加环素敏感[5],给临床感染治疗带来很大困难。我院近年来对碳青霉烯类抗生素耐药的肺炎克雷伯菌及大肠埃希菌感染也呈现逐步上升趋势。为了解碳青霉烯类耐药大肠埃希菌(carbapenem-resistant Escherichia coli,CR-EC)及碳青霉烯类耐药肺炎克雷伯菌(carbapenemresistant klebsiella pneumonia,CR-KP)在全院及重症监护室(ICU)分布差异、耐药情况,对我院2018年1月至6月临床微生物培养送检标本中分离出的CR-EC及CR-KP的临床分布及耐药检测数据进行回顾性分析,现报道如下。
1 材料与方法
1.1 标本来源 选择2018年1月至6月本院住院及门诊患者微生物培养标本作为监测对象。标本类型包括痰液、伤口拭子、脓液、创面分泌物(包括烧伤创面)、胸腹水、血液、尿液等,并分别进行分离培养。剔除同一患者分离的重复菌株。
1.2 标准质控菌株 大肠埃希菌ATCC25922,金黄色葡萄球菌ATCC25923,铜绿假单胞菌ATCC27853,产酶大肠埃希菌ATCC35218,肺炎克雷伯菌ATCC700603,均来自于国家卫健委临床检验中心。
1.3 仪器、培养基 法国梅里埃公司VITEK2-compact细菌鉴定仪,德国西门子公司Microscan WalkAway 40微生物鉴定仪,美国BD公司BD血培养仪,成都瑞琦科技有限公司血平板和巧克力平板。
1.4 细菌鉴定及药敏试验 依照《全国临床检验操作规程》的要求对所收集标本进行分离培养,再采用Microscan WalkAway 40微生物鉴定仪、VITEK2-compact细菌鉴定仪进行鉴定。根据2017年美国临床实验室标准化协会(CLSI)-M100标准判断药敏结果。
2 结果
2.1 致病菌标本来源构成比 2018年1月至6月全院共分离出肺炎克雷伯菌224株,其中CR-KP 67株;大肠埃希菌193株,其中CR-EC 4株。全院的CR-KP、CR-EC均主要来源于痰液,其构成比分别为74.62%、100%。ICU的CR-KP主要来源于痰液,占84.00%;CR-EC未检出。肺炎克雷伯菌及大肠埃希菌包括CR-KP、CR-EC的标本来源构成比见表1和表2。
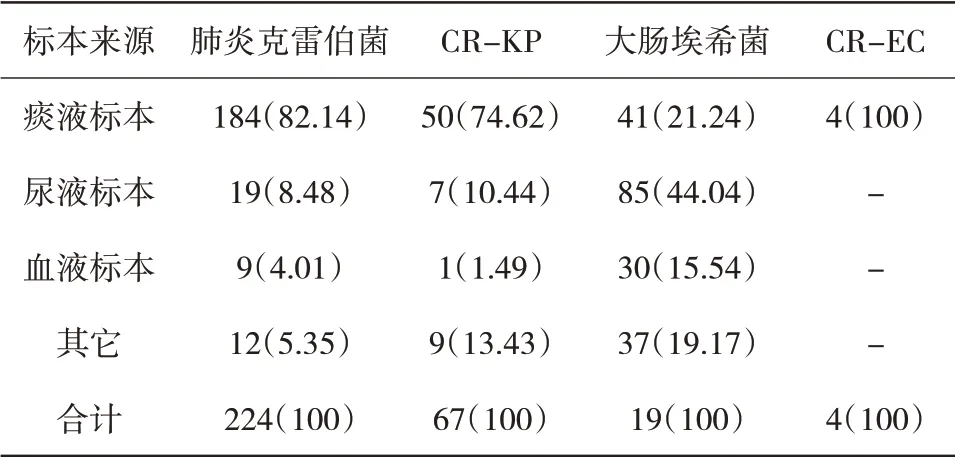
表1 全院来源致病菌标本构成比[n(%)]
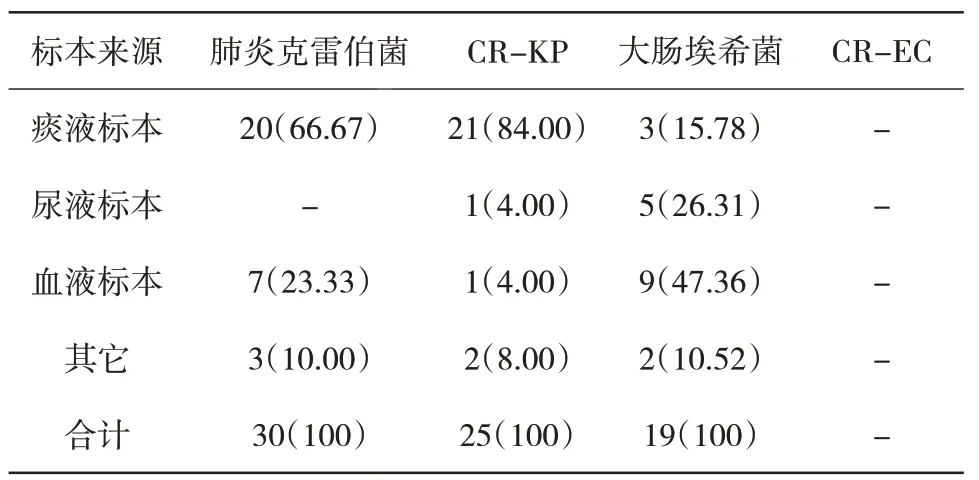
表2 ICU来源致病菌标本构成比[n(%)]
2.2 全院检出CR-KP/CR-EC培养标本在临床各科室分布情况 CR-KP在ICU病区检出率最高,为37.31%;CR-EC未检出;CR-KP在呼吸科检出率为29.85%,CR-EC检出率为75%。全院检出CR-KP/CR-EC培养标本在临床各科室分布情况见表3。
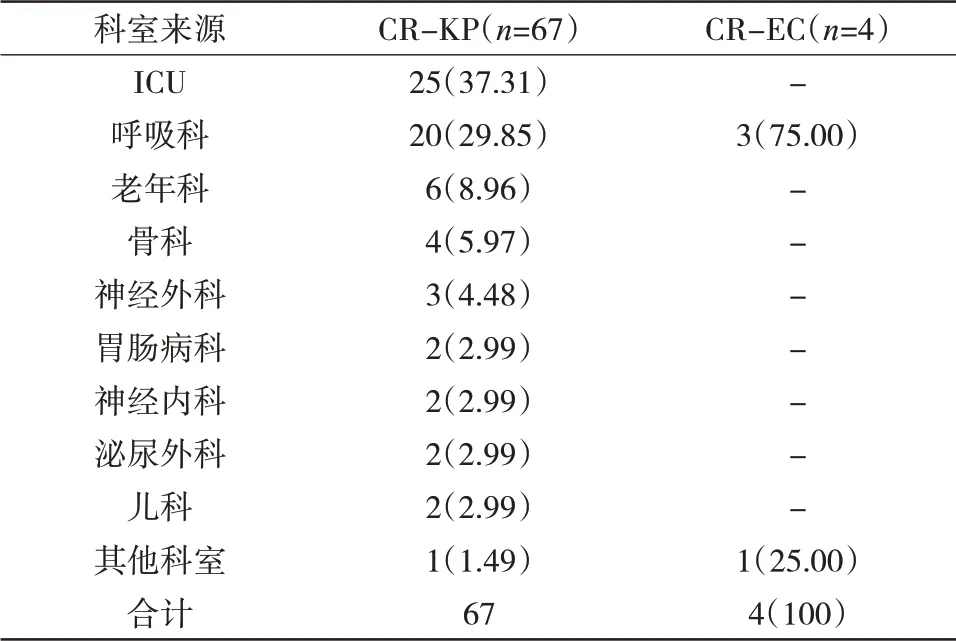
表3 全院检出CR-KP、CR-EC培养标本在临床各科室分布情况[n(%)]
2.3 CR-KP及CR-EC的耐药情况 全院检出的CR-KP对厄他培南、美罗培南、亚胺培南、阿米卡星、替加环素的耐药率分别为100%、89.55%、92.54%、73.13%、0;CE-EC对厄他培南、美罗培南、亚胺培南、阿米卡星、替加环素的耐药率分别为100%、100%、100%、0、0,见表4。ICU检出的CR-KP对厄他培南、美罗培南、亚胺培南、阿米卡星、替加环素的耐药率分别为100%、100%、100%、96.00%、0,见表5。
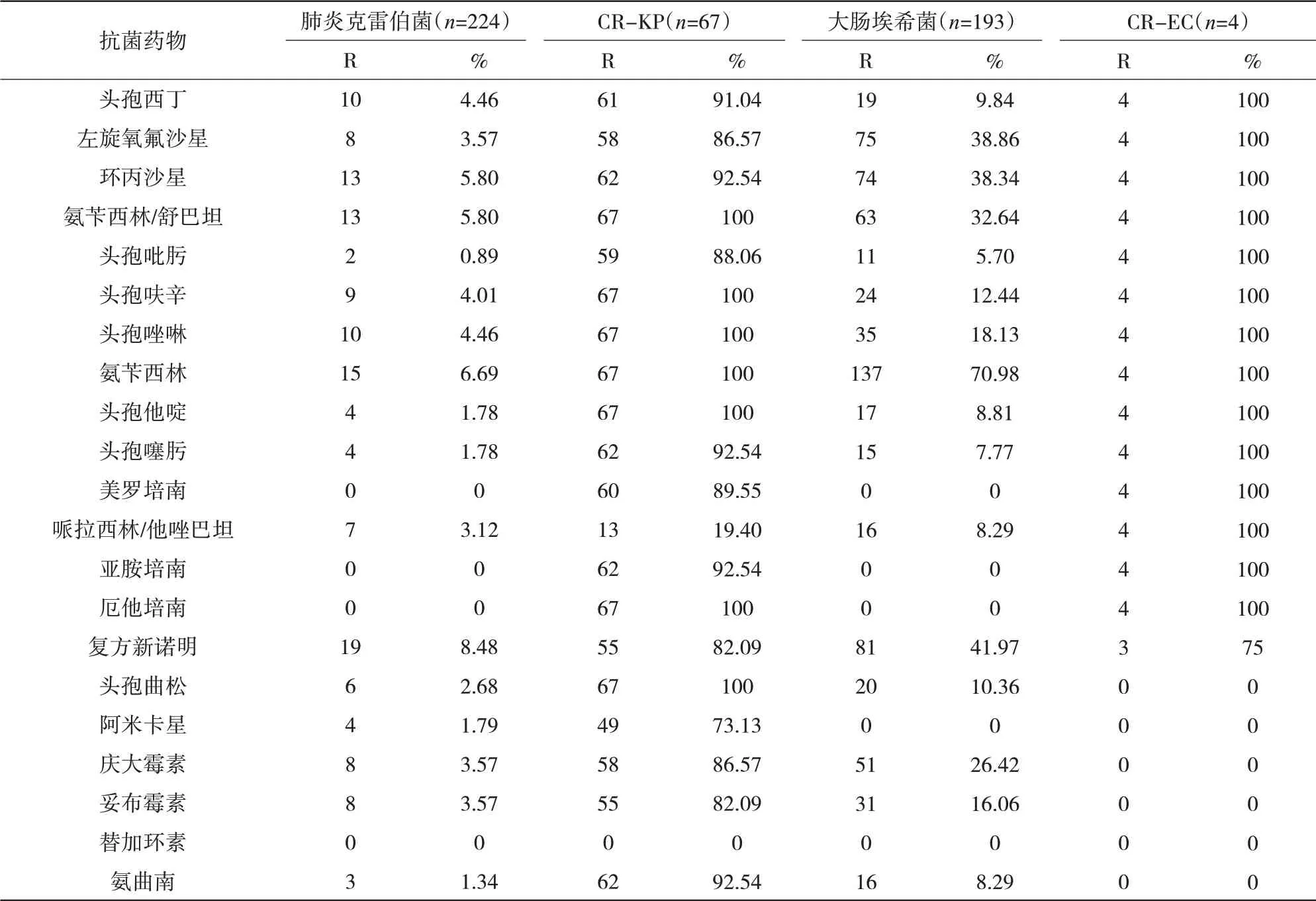
表4 全院肺炎克雷伯菌、大肠埃希菌及CR-KP、CR-EC耐药情况
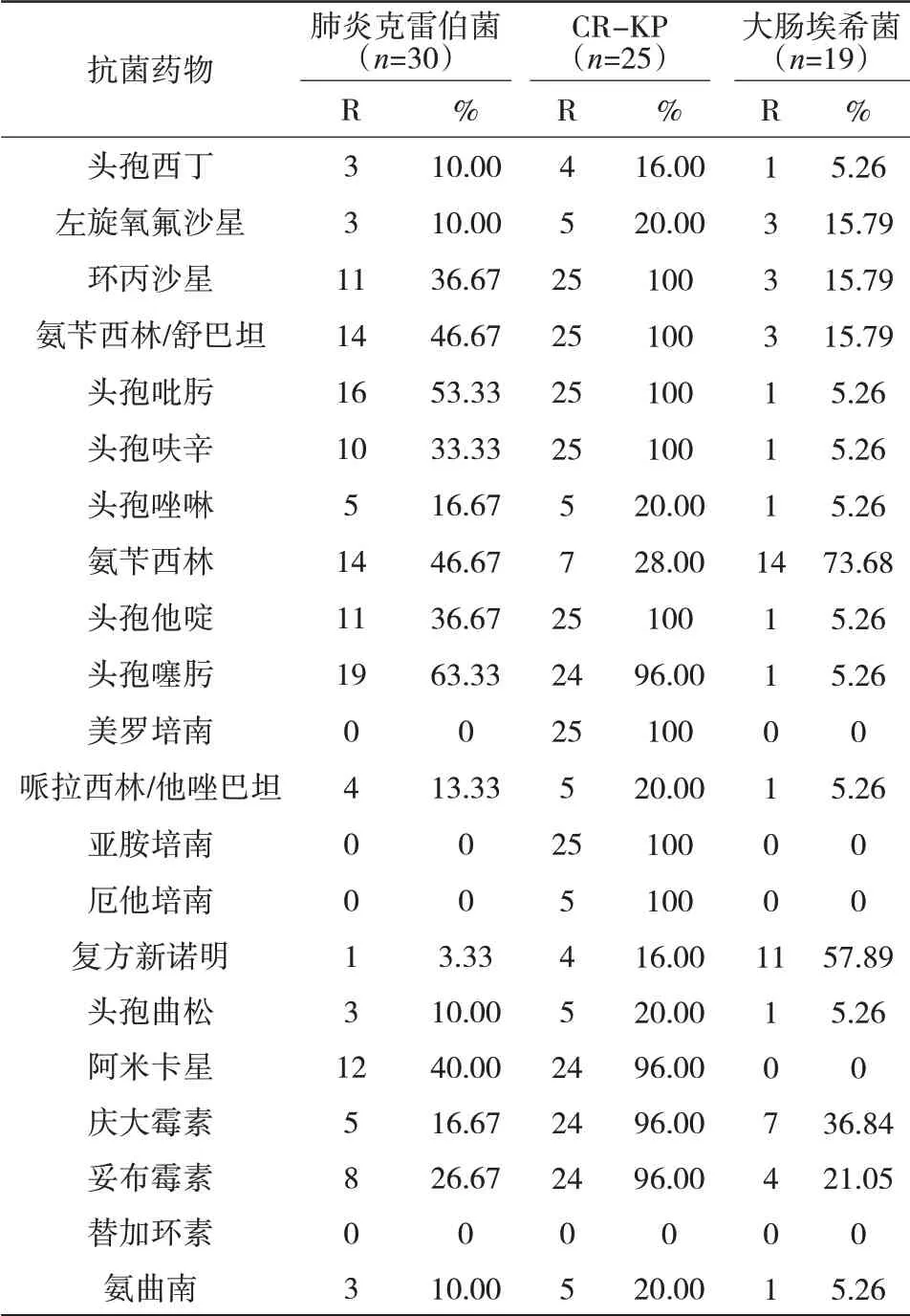
表5 ICU病区肺炎克雷伯菌、大肠埃希菌及CR-KP耐药情况
3 讨论
有研究表明,ESBLs的肺炎克雷伯菌在近几年检出率已高达80%,碳青霉烯类抗生素是目前临床上治疗感染ESBLs肺炎克雷伯菌疾病的首选药物[6]。但随着临床广泛使用,对碳青霉烯类产生耐药性的CRE检出率不断升高。目前认为造成碳青霉烯类耐药的机制主要有三种:(1)细菌产生碳青霉烯酶;(2)由细菌质粒或染色体介导的β-内酰胺酶合并外膜蛋白的缺失或减少;(3)药物作用靶位的特异性改变[7-8]。CRE涉及多个菌属,我院检测结果以克雷伯菌属及埃希菌属为主,这其中又以肺炎克雷伯菌和大肠埃希菌所占比例位居前两位,与国内多篇研究报道[9-12]相似。CR-EC在我院的检出情况有所不同,2018年1至6月分离培养的细菌中除呼吸科及少数科室外,ICU等其他科室未检出CR-EC。本院分离培养细菌的检出来源结果显示:在检出CRE的各类标本中,痰液标本最多,与相关报道[10,13]一致。有统计分析表明,碳青霉稀类抗生素的滥用、长期住院、免疫功能低下以及各类侵袭性操作:气管插管、吸痰、留置导尿等都是CR-EC及CR-KP定植与感染因素[14-15]。其他研究显示也提示年龄、脓毒性休克、心功能不全、肺部疾病、肾功能不全及ICU住院天数延长等也可能与CR-KP感染或定植患者死亡相关[16]。这些因素可能与我院CR-KP在ICU高发有重要关系。
CR-KP及CR-EC对多种抗生素均可产生耐药性,仅对氨基糖苷类、多粘菌素、替加环素等少量抗生素敏感。判断肺炎克雷伯菌及大肠埃希菌是否为CR-KP或CR-EC,通常将美罗培南、亚胺培南、厄他培南作为判断肺炎克雷伯菌及大肠埃希菌是否产生耐碳青霉烯酶的重要标志性药物。替加环素作为第一种被美国食品药品监督管理局(FDA)批准上市的甘氨酰四环素类抗菌药物,在抗耐药菌感染方面具有独特的地位,已经成为了CRE尤其是CR-KP的首选用药[17]。药敏试验显示,CR-KP仅对氨基糖苷类(尤其是庆大霉素)、多粘菌素B、氨曲南、替加环素、磷霉素敏感[18-19]。我院此次检出的CR-KP及CR-EC对美罗培南、厄他培南、亚胺培南耐药率基本都达到 或 接 近100%,与 文 献 报 道[4,201]一 致。本 院CR-EC在除了呼吸科等极少科室有个别检出外,其余科室均未检出,表明我院对CR-EC的医院感染防控有较好的防控措施。
本研究结果为临床医生对我院2018年1至6月CR-KP及CR-EC的检出情况、细菌分布、耐药情况等提供了一个良好的展示。相关研究表明,潮湿、低温、搜污染的水槽排水系统都有利于多药耐药肠杆菌科细菌的藏身[21]。根据文献报道,由于肺炎克雷伯杆菌碳青霉烯酶(klebsiella pneumonia carbapenemase,KPC)可在不同菌株及菌种间快速扩散,使得KP抗菌谱不断扩大,导致临床治疗失败[5]。随着大量抗生素的不合理使用,耐药菌株被筛选出来。一部分出现CR-KP及CR-EC感染的患者可能为长期住院患者,这些患者由于病情复杂或长期住院导致机体免疫力降低,为方便针对性治疗,多在各病区间轮换住院可能引起CRE的院内传播及爆发。当病区一旦出现CRE时,相应科室应加强病区有效消毒措施,完善相关环境监测措施,强调医护人员手卫生,对污染环境进行彻底消毒,减少暴发流行的发生[22]。我们强烈建议临床医师提高CRE送检率,同时结合临床症状,严格根据相关药敏结果进行针对性治疗,减少对单一抗生素的经验性大剂量使用。当出现CR-KP及CR-EC时,临床应立即上报院内感染控制科,做好患者的隔离,加强对相关医务人员耐药菌防护监测工作的培训,将耐药菌的传播污染控制在最小范围内,减少发生耐药菌大规模爆发的可能性。
面对严峻的挑战,我们首先应该提高微生物培养标本的送检率,同时加强院内感染控制,提高临床医生对CRE细菌的防治重视,对于因CRE导致的感染必须根据病情和药敏结果针对性用药。CR-KP及CR-EC的防治离不开临床医生、院内感染控制科与检验科的三方协作。及时的药敏结果,有效的防护隔离,严格的消毒措施,完善的环境监管手段是避免CRE在全院暴发流行的根本措施。

