全科护理模式在社区高血压患者健康管理中的应用
陈秋菊
近几十年来,健康促进一直是国内外持续推动并予以落实的卫生保健方式。21世纪由于人们寿命延长,加上疾病形态已由传染病、急性疾病转为以慢性病为主。健康促进更是值得探讨的议题。高血压是老年人罹患慢性病之首,更是并发其它疾症导致失能甚至造成死亡的主要原因,基于此,罹患高血压高龄者在健康促进生活形态的执行,乃至于适应慢性病及老年期的生活,以获得生活满意的晚年生活是值得正视与探讨的议题[1]。选取2016年5月—2017年5月到我中心就诊的64例高血压患者,实施社区护理干预,取得了明显疗效,进行下列报道。
1 资料与方法
1.1 一般资料选取2016年5月—2017年5月到我中心就诊的64例高血压患者,随机将其分为2组,均为32例患者,观察组中,16例男性、16例女性;患者年龄37~78岁,平均年龄为(56.7±3.8)岁;患病时长1~12年,平均时长为(6.3±1.5)年。对照组中,15例男性、17例女性;患者年龄38~76岁,平均年龄为(56.2±3.4)岁;患病时长1~11年,平均时长(6.2±1.3)年。2组在病情、性别以及年龄方面没有明显差异,具有可比性。见表1。
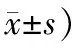
表1 2组患者的一般资料比较 (例,
1.2 方法对照组采用传统高血压社区护理模式实施护理。观察组采用社区卫生全科护理模式提供护理服务,具体如下。
1.2.1 降压药的选择最近几年,降压药飞速发展,针对各类患者,可以联合或单用各种降压药。目前常用降压药可归纳为六大类:利尿药、β受体阻断药、钙拮抗药、血管紧张素转换酶抑制剂、血管紧张素受体竞争性拮抗剂、抗肾上腺素药和复方制剂。在选择降压药时,主要考虑的是药物的不良反应与降压效果,选取的药物必须能够对血压进行有效控制,以及可以长期服用。高血压患者一般需终身治疗,如患者的血压已长期得到控制,可以在严密监测下逐步地减少服药次数或剂量。家庭治疗中应教会患者及家属观察药物治疗效果和不良反应,注意血压降低不宜过快、过低,预防直立性低血压。
1.2.2 血压升高后的处理方法当血压比平时高20 mmHg,则患者只是稍感不适,并没有出现其他症状,则可以按时服药,注意休息,减少诱发血压升高的各种因素,如过度疲劳等;若血压骤然升高,比平时高40~50 mmHg,收缩压>180 mmHg,出现心悸、头痛等症状,此时应当让患者安静平卧,再舌下含服10 mg心痛定,半小时后,血压仍未下降,立即拨打120或医院急救电话,去医院就诊。如果血压下降,缓解后也应去医院就诊检查。
1.2.3 康复护理指导休养环境应舒适与安静,在室内,保持新鲜空气以及温湿度恰当。做好保暖措施,避免患者因受到寒冷刺激而升高血压;日常生活中应保持心情愉快,避免情绪激动。在工作中要劳逸结合,不要承担过重的工作;不宜剧烈活动,以免血压突然升高,甚至造成脑血管意外。应根据个人健康状况确定体育锻炼活动强度,以力所能及为宜,如散步、慢跑、做广播操、练太极拳等;在饮食方面,应以低热量、低脂肪、低胆固醇食物为主,少吃或不吃甜食,多吃水果、蔬菜,控制体质量,防止超重。限盐,戒烟限酒;坚持按时服药,将血压控制在理想水平。定期到医院复查,便于早期发现问题,及早处理。
1.2.4 心理护理高血压患者心理健康与否将决定治疗与康复的成败。患者的心理康复与护理的主要目的是使患者提高对高血压的认识和对治疗的重视程度,建立与疾病做长期斗争的信心,树立积极向上的生活态度,消除各种不良因素(包括家庭及社会环境因素)对情绪的影响,能够心情愉快、积极地参与治疗与护理,从而能有效地控制血压,预防并发症,最终达到提高生活质量的目的。心理护理是非药物治疗中十分重要的内容,主要有支持性心理治疗、情绪松弛疗法、音乐治疗等方法。上述不同的治疗与护理方法均需根据患者的具体情况而定,如患者的年龄、性别、人格特征、家庭功能等情况,综合分析,制定适合患者的个体化、有针对性的心理调适与护理的方案。通过心理护理使患者保持良好的心境,以应对其他内外因素对机体造成的不利影响。
1.3 观察指标详细观察并对比2组患者的疾控效果、血压恢复时间、干预方案的实施时间。
1.4 统计学方法运用程序SPSS 19.0收集并整理分析研究数据,计数资料行卡方检验,P<0.05表示存在明显差异。
2 结果
在高血压的疾控效果上,观察组比对照组更好,对比存在明显差异(P<0.05);在血压恢复时间与干预方案的实施时间上,观察组比对照组明显要短,对比存在显著差异(P<0.05)。见表2、表3。
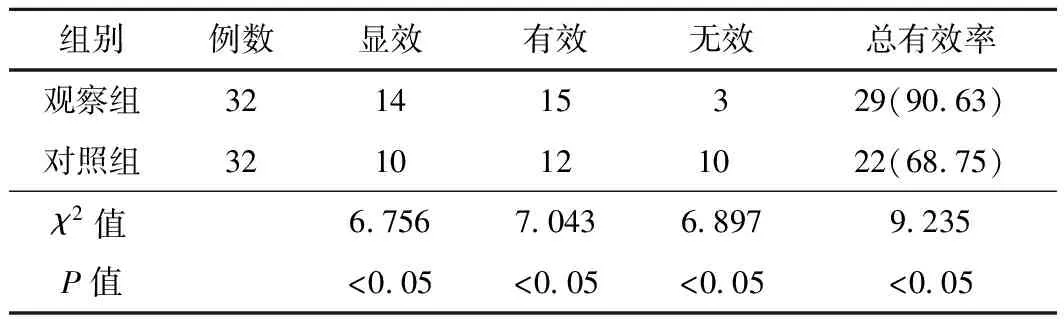
表2 2组患者高血压病情治疗效果比较 (例,%)
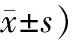
表3 2组患者血压水平恢复正常时间和干预方案实施时间比较 (例,
3 讨论
高血压为动脉血压升高,指的是当血液流过血管时,对血管壁造成的压力过大,可能的原因有2个,其一为心脏一次收缩输出的血液量过大,另一个原因是周边小动脉对血液流动的阻抗[2]。当心脏收缩时,可借由血液流出心脏的数量及动脉管壁弹性测得收缩压;当心脏放松时,可借由血管壁对流动的阻抗程度测得舒张压[3]。通常高血压的测量由收缩压决定,当收缩压介于140~159 mmHg 时,则为轻度高血压,介于160~179 mmHg 时,则为中度高血压,当收缩压高于180 mmHg 就为重度高血压[4]。血压的持续偏高可以在一段长时间内多次测量血压得知,一般而言,最少要在3次以上不同时间内测得血压有升高现象,才能诊断为高血压。依据成因,高血压可分为原发性高血压(Primary Hypertension)及续发性高血压(Secondary Hypertension)[5~7]。原发性高血压又称本态性高血压,这类型高血压目前医学研究仍找不出确切原因,可能是遗传、生理老化、自身体质、肥胖、动脉硬化、内分泌、运动不足、饮食不均衡、不良嗜好、环境和压力等复杂因素纠结而成[8]。这类型患者占高血压人数的90%,需长期服用药物来控制血压,且不可随意停药,否则会提高中风的机率。
据统计,高血压排列在十大死因中第十名,与高血压相关的疾病包括心脏疾病、脑血管病变、糖尿病、肾炎与肾征候群及肾性病变[9]。高血压是脑血管疾病或中风的最主要因子,也是心脏病的重要因子之一,血压值在115/75 mmHg到185/115 mmHg的40~70岁成人中,每当收缩压增加20 mmHg,或是舒张压增加10 mmHg,则心血管病的发病几率就会加倍。其所造成的并发症对心血管及全身直接、间接的危害相当严重,同时也因此造成接受长期照顾的人数与日俱增[10]。结合近年来各项研究调查,当成年人的血压超过120/80 mmHg,即便不符合高血压标准,但是高血压与心血管病的患病几率都会大大增加[11]。因此,JNC 7将处于正常血压与高血压之间的血压,定义成高血压前期,需要详细观察血压变化,并采取有效、合理的预防措施。血压可经由一些可调整危险因子(如:肥胖、抽烟、饮酒、压力、营养摄取及活动量)来降低高血压疾病的危险性,并配合药物治疗来控制疾病的发展[12]。一般非药物治疗可使40%轻度高血压患者的血压获得控制,或严重程度更高的高血压患者减少对药物的需求[13~15]。另外针对自我照护与控制高血压的做法可自我达到包含:戒烟、不喝酒或适量饮酒、控制体质量、经常运动、良好饮食习惯与食物摄取均衡、避免太咸与油腻的高热量饮食、多食蔬菜水果等高纤维低热量食物、规律作息与充足睡眠、调适压力、定期量测血压、按时服药,定期复诊等健康促进行为以预防及控制高血压[16]。本研究资料显示,在社区服务中心,针对高血压患者应用全科护理模式取得的护理效果非常明显,值得临床推广应用。

