国际三大肝细胞癌诊疗指南之异同
辛海光 周惠娟 谢青
目前,肝细胞癌(HCC)已成为全球性的卫生健康负担。由美国肝病研究协会(AASLD)、亚太肝脏研究协会 (APASL)和欧洲肝脏研究协会(EASL)发布的肝癌诊疗指南是公认的最重要的三大指南[1-3]。但其中针对HCC的管理仍然有明显的地区差异。本文对最近发布的三大国际肝癌诊疗指南的异同做一比较,以期为肝病医生在临床实践中提供更好的借鉴。
一、预防
肝癌的预防是一个全球性的公共卫生问题。2018年AASLD指南并没有关注这一话题。而2017年APASL和2018年EASL指南则建议对所有婴儿(APASL)或新生儿和高危人群(EASL) 接种乙型肝炎病毒疫苗,并都提出通过抗病毒治疗预防肝癌发生。APASL指南对慢性乙型肝炎患者的抗病毒治疗给出了推荐意见,但对丙型肝炎患者的DAA抗病毒治疗没有给出明确的推荐意见。另外,EASL指南首次明确,鼓励慢性肝病患者喝咖啡从而降低肝癌发生风险。
二、监测
三大指南均认为肝硬化患者是肝癌的高风险人群,应进行长期随访监测。APASL和EASL指南还提到对非肝硬化的肝癌高风险人群进行监测,而AASLD指南并未提及。在监测手段上,各指南均推荐通过超声检查进行监测,但是否联合甲胎蛋白(AFP)检测却持不同意见。APASL指南推荐必须进行AFP检测, AASLD指南推荐为可选,而EASL指南未推荐。其主要原因是来自亚洲的一项研究发现,联合AFP可以提高超声检查的敏感性和特异性(超声联合AFP vs 超声:92.0%/72.4% vs 99.2%/68.3%)[4];而EASL指南发现有关肝癌生物标志物(包括AFP)的有限可用数据提示,尽管超声联合AFP检测有更高的检出率(联合vs 超声vs AFP: 92% vs 84% vs 69%),但联合检测的假阳性率和成本也有不可忽视的升高(分别为7.5%/$3 639 vs 2.9%/$1 982 vs 5.0%/$3 029),在长期随访的成本效益方面并非最优[5]。但笔者认为在中国,超声联合AFP仍不失为HCC筛查监测的重要手段。
三、诊断
(一)影像学检查 指南均推荐使用CT或MRI诊断肝癌。但对超声造影(CEUS)意见不一致。AASLD指南没有推荐;APASL指南认为其和CT或MRI同样敏感;EASL指南则推荐用于结节直径≥1 cm的肝硬化患者的诊断。这主要是因为部分研究认为CEUS无法鉴别肝内胆管细胞癌(iCCA)。但不管如何,CT和MRI是诊断肝癌的首选方法。
(二)不确定肝脏结节的管理 AASLD指南建议可选择其他影像学检查进行随访或使用不同造影剂,或选择肝活检确诊。APASL指南也建议进一步检查。而EASL指南建议先选择其他影像检查,在仍不确定的情况下可选择肝脏活检。
对于直径< 1 cm的不确定结节,三个指南推荐意见略有不同,AASLD指南推荐意见同上。APASL指南则建议每3~6个月CT或MRI检查随访。EASL指南推荐在第一年每≤4个月进行超声检查,如果之后结节大小或数量没有增加,可开始常规监测。
(三) 肝活检 AASLD指南反对为每个不确定结节进行肝活检,而APASL指南建议对直径≥1 cm的结节进行活检,EASL指南推荐对非肝硬化肝癌患者进行活检,对肝硬化患者可根据情况选择。之前的AASLD指南推荐对所有首次超声探查到的不确定结节进行活检,而本次指南在权衡获益和风险(疼痛、出血和肿瘤播散)的情况下没有推荐,但也同意根据临床和影像学检查基于个性化原则选择活检。EASL指南建议对非肝硬化患者进行活检,其目的是为了避免出现影像学误诊(如肝细胞腺瘤和富血管性转移瘤等)。
四、治疗
目前已有多种有效的治疗手段可供HCC患者选择。包括:外科治疗(肝移植和肝切除)、局部治疗(消融、经动脉栓塞化疗TACE)和系统性治疗。三大指南均详细阐述并给出了与肿瘤分期相关的建议(图1)。
(一) 手术切除 AASLD指南中推荐对于Child-Pugh A级肝硬化和可切除的T1或T2期 HCC患者建议肝切除而不是射频消融。APASL指南则明确推荐肝切除作为Child-Pugh A级、可切除HCC患者的一线治疗。EASL指南推荐肝切除作为非肝硬化HCC患者的可选方案,也可用于任何大小的单个肝癌,以及肿瘤直径>2 cm的肝硬化患者。但三个指南对这类患者均不推荐肝切除后的辅助治疗。
(二)肝移植 AASLD指南没有提供关于肝移植的明确建议。相反,他们建议对等待肝移植的肝硬化和T1 期HCC患者进行影像学随访观察,而不是进行治疗。APASL和EASL则建议对Child-Pugh B和C级患者以及符合米兰标准的患者将其作为一线治疗。
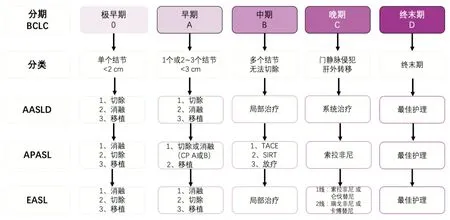
注:BCLC,巴塞罗那临床肝癌分期;CP,Child-Pugh分级;TACE,经动脉栓塞化疗;SIRT,选择性内放射治疗

图1 三大指南与肿瘤分期相关的治疗方案推荐
关于桥接治疗,AASLD支持符合米兰标准(T2期)的患者接受桥接治疗;APASL指南没有给出明确的建议;EASL指南则建议在可行的情况下可以接受桥接治疗。关于降期治疗,AASLD指南建议对于超出米兰标准的患者在成功降期后“应该”考虑移植,而EASL指南则对此类患者建议“可以”考虑。APASL指南并没有这方面推荐,但建议将TACE作为这一人群治疗的一线选择,这主要是因为治疗方式和移植的可及性存在地区差异,缺乏足够的数据来支持推荐。
肝移植挽救治疗在AASLD指南未提及;APASL和EASL指南则将其作为在接受手术或消融治疗后肝癌复发或持续存在的二线治疗,前提是仍符合肝移植标准。
(三) 局部治疗 AASLD指南建议对有肝硬化无法手术切除或移植的肝癌(T2和T3期,没有血管侵犯)患者采用局部治疗,但并未推荐治疗方法(射频、TACE或经动脉栓塞放疗TARE),主要是现有研究尚不能明确哪一种方式更好。APASL指南推荐对Child-Pugh A或B级、肿瘤结节≤3个、单个结节直径≤3 cm的HCC患者除选择切除外,也可采用消融治疗。此外,对于这类患者如果肿瘤直径≤2 cm甚至推荐消融作为一线治疗。EASL指南则推荐消融作为不可切除的BCLC 0期和A期患者的标准治疗,对直径2~3 cm的单结节HCC患者推荐作为除手术切除以外的可选方案,如果肿瘤位置合适,也可作为BCLC-0期可手术患者的潜在一线治疗。消融与手术切除治疗有着相似的预后,但由于肿瘤位置的影响,现实世界中只有少数患者能够同时适用于这两种治疗方案。
对于经皮酒精注射,APASL指南推荐在消融治疗风险较大时可作为一种选择,EASL指南则建议当消融技术上不可行时可作为备选方案,特别是对直径< 2 cm大小的肿瘤。
关于TACE治疗,APASL和EASL指南一致推荐其作为不可切除、无血管侵犯或肝外扩散(BCLC- B期)的、巨大或多灶性肝癌的一线治疗。此外,APASL支持超选栓塞用于因肿瘤小而消融困难的患者,对于不适合或多次TACE无反应的患者,建议改变治疗策略。
关于选择性内放射治疗(SIRT), APASL指南认为它是不可切除HCC的一种替代治疗方法。EASL指南未给予建议,但指出其具有良好的安全性和局部肿瘤控制效果,但并未能有效提高患者总生存期。因此,哪类患者适合SIRT治疗仍有待确定。
(四) 放射治疗 APASL指南将放射治疗视为其他局部治疗失败后的一个合理的选择,而EASL指南却没有找到足够充分的数据来支持这个观点。
但近年来,立体定向放射治疗(SBRT)在肝细胞癌治疗中的作用逐渐凸显,相比传统放疗更加精准,不良反应更小,病灶控制效果更好,已广泛用于巨大肿瘤、多灶性肿瘤、伴大血管侵犯以及只有单个转移或低转移肝癌(指≤5个的转移部位)患者的治疗。现有数据显示,SBRT对Child-Pugh A、B级晚期肝癌患者的2年病灶控制率达64%~95%,2年总生存率达40%~81%[6]。另外,与其他方式的联合治疗也显示出了良好的效果。一项SBRT联合TACE与索拉非尼比较治疗Child-Pugh A级初治不可手术HCC患者的II期临床研究发现,联合治疗较索拉非尼治疗疗效更显著(12周PFS: 86.7% vs 34.3%,P<0.001; mOS: 55周 vs 43周,P=0.04)[7]。进一步针对无法手术且不适合其他局部治疗(包括RFA和TACE)肝癌患者的III期临床研究(RTOG 1112,NCT01730937)正在进行中,该研究比较索拉非尼标准治疗和索拉非尼序贯SBRT治疗对患者OS的影响,其结果将更有助于进一步确立放疗特别是SBRT在HCC治疗中的作用[8]。
SBRT针对低转移性肝癌患者的治疗,目前还缺乏有效的临床研究数据,但一项针对其他类型转移性肿瘤(乳腺癌、肺癌、结肠癌、前列腺癌)的随机对照研究发现,SBRT联合靶向治疗与单用靶向治疗相比,可获得更长的PFS和OS(分别为12个月 vs 6个月,P<0.001;41个月 vs 27个月,P=0.09)[9]。尽管还需要更深入的III期研究加以证实,但这一结果说明放疗在低转移肿瘤特别是系统性治疗后进展的肿瘤局部治疗中的作用越来越重要。
(五)系统性治疗 系统疗法是近年来临床实践中进展最突出的领域。多个多激酶抑制剂如瑞戈非尼、仑伐替尼、卡博替尼以及单克隆抗体雷莫芦单抗的III期临床试验已被证实对晚期肝癌有效。纳武单抗(CheckMate 040试验)和帕博利珠单抗(KEYNOTE-224 试验)也被美国FDA批准作为索拉非尼治疗后晚期肝癌的二线治疗。由于数据更新迅速,因此,AASLD仅对Child-Pugh A级或部分B级肝硬化患者伴有大血管浸润和/或肿瘤转移的晚期HCC患者推荐了系统治疗,但未指定药物。但APASL和EASL指南则推荐索拉非尼作为Child-Pugh A级且不适合局部治疗的(BCLC-C期)晚期肝癌患者的一线治疗。APASL指南还提醒对Child-Pugh B级患者使用索拉非尼需谨慎。EASL指南还推荐对于早期肿瘤进展或不适合局部治疗的患者在无法切除或移植的情况下使用索拉非尼治疗(治疗分期迁移原则)。虽然APASL指南未推荐其他系统性药物,但EASL指南推荐仑伐替尼作为索拉非尼的非劣效选择,还推荐瑞格菲尼作为索拉非尼治疗后进展、Child-Pugh A级以及一般状况良好患者的二线治疗方案。此外,EASL指南介绍了卡博替尼作为索拉非尼失败的二线治疗的优势,并总结了雷莫芦单抗的数据。关于HCC的免疫治疗,EASL指南认为目前数据还不足以明确推荐纳武单抗治疗肝癌,同时也没有讨论关于帕博利珠单抗的数据。
五、述评与展望
三大国际肿瘤诊疗指南尽管在概念或治疗方案推荐方面有细微差异,但其中仍有多个共同点(见表1),包括:(1)对肝癌高危人群如肝硬化人群应持续监测;(2)通过CT和MRI诊断肝癌;(3)肝移植、肝切除以及消融治疗是肝癌治愈的可选方案;(4)对于不可切除、巨大和/或多结节肝癌、无大血管侵犯或肝外转移的患者可选择TACE治疗;⑸对于晚期肝癌(伴大血管侵犯或肝外转移、BCLC-C期)患者可给予系统性治疗。细观这些差异,笔者认为其原因一方面是由于新的药物和手段不断问世,肝癌治疗手段呈现多元化,其疗效仍有待更多临床研究加以证实;另一方面则是由于真实世界研究和传统临床试验研究的差异、研究人群的异质性(包括肝功能异质性、肿瘤负荷异质性)、地区差异以及肿瘤分期标准的不同等因素所导致的研究结论差异。例如,AASLD指南对TACE或TARE局部治疗方案未给出明确的推荐,主要是因为有部分真实世界非随机队列研究发现,这两种治疗方案的总生存期(OS)无统计学差异,而一项严格随机对照研究则发现,TARE较TACE有更长的无进展生存期(TTP),以及更好的OS[2]。然而,这些差异并不应影响医生对治疗方案的选择,临床医生应根据当地肝癌特点、患者具体病情,参考循证医学证据综合评估后为患者提供最好的治疗方案。
对于放射治疗,虽然三大指南未有明确推荐,但精准定向放疗对肝癌的局部治疗效果也已被越来越多的研究所证实,随着更多、更深入的研究结果公布,放射治疗的作用及地位在今后的指南中将进一步得以体现。
AASLD、APASL和EASL肝细胞癌诊疗指南是基于很高的循证医学证据支撑的目前最具影响力的国际指南,但这些推荐意见并非是最优、最全面的。除此以外,还有其他地区指南如日本肝病学会指南(JSH)、中国临床肿瘤学会指南(CSCO)、美国国立综合癌症网络指南(NCCN)以及EASL和欧洲癌症治疗研究组织联合发布的指南(EASL-EORTC)等都代表着各自地区肝癌诊治的最高水平。总体上说,欧美地区的指南推荐意见较为相似,亚太地区如APASL、CSCO和JSH指南的推荐意见较为相似。前者更注重所采纳数据的规模和结论的确定性,而后者既立足于现有循证医学证据,也会充分考虑到真实世界的实践研究。特别是我国CSCO发布的指南在肝癌的治疗建议方面更加灵活,甚至与国际共识差异较大,这既与患者异质性有关,也和我国国情和医学人文背景相关。这些差异将有助于促进国内外肝脏肿瘤专家的交流讨论。相信随着我国在肝癌领域的基础和临床研究水平的不断提高,中国数据会越来越多地受到国际同行的认可和推荐,也更有助于“中国意见”在国际权威指南中得以体现和推广。
总之,随着技术进步、新药研发和实践的不断深入,有关HCC的各大国内外指南都将迅速更新,指南之间的差异也会不断变化,肝癌的诊治将进入一个快速发展的新时代。

