跟骨骨折后距下关节僵硬预后的影响因素和防治措施研究
李铭锡 罗慧钦 谢爱彬
( 江门市蓬江区中西医结合医院骨三区 , 广东 江门 529000 )
全身骨折中跟骨骨折所占的比例约为2%,跗骨骨折中跟骨骨折所占的比例超过半数[1]。造成跟骨骨折的主要因素包括交通事故、高处坠落受伤以及运动受伤,其中约有80%-90%为关节内骨折,跟骨骨折的致残率超过20%[2]。跟骨对足纵弓后部起到支持作用,是足部跗骨中最大的一块,跟骨形状为不规则长方体,包括4个关节面[3]。跟骰关节面位于跟骨前部的靠前的位置,包括前距、中距以及后距3个关节面,前距、中距以及后距关节面分别和距骨的前跟、中跟以及后跟关节面构成距下关节,距下关节在行走以及负重等方面扮演着重要角色,人体接近半数的重量为该部分所承担[4]。跟骨骨折的治疗十分复杂,这主要是由于:跟骨具有特殊的解剖结构;跟骨骨折的损伤机制十分复杂;跟骨骨折分型相对特殊[5]。在足踝部的运动过程中,距下关节发挥着十分重要的作用,足部的内翻、外翻活动度以及内收和外展等活动主要由距下关节进行控制[6]。有报道指出,跟骨骨折往往会导致距下关节僵硬,患者行为活动受到限制,会对患者的内翻、外翻活动度以及内收和外展等运动造成影响,运动往往出现疼痛,严重影响患者的日常行动以及生活质量[7]。本研究即探究影响跟骨骨折后距下关节僵硬的预后相关因素,并提出具有针对性的防治措施,以为临床诊治提供理论依据。报告如下。
临床资料
1 一般资料:选择2015年5月-2017年10月我院行距下关节松解术治疗的跟骨骨折患者31例。本研究已经获得医院医学伦理委员会批准,且受试者均已签署书面知情同意书。入组标准:(1)18-60岁的跟骨骨折患者;(2)经保守治疗后疗效不显著者;(3)Stephens和Sanders的CT分型为Ⅰ型和Ⅱ型者;(4)距下关节僵硬者;(5)同意治疗方案并积极配合者。排除标准:(1)不符合上述病例选择标准;(2)有全身性疾病,不能接受行距下关节松解术治疗者;(3)存在皮肤破溃感染、骨髓炎或骨外露者;(4)颅脑发生病变,合并下肢功能障碍者;(5)拒绝配合治疗者;(6)负重疼痛的患者。
2 距下关节松解术的步骤:踝关节外下切口,切口位于跟腱前缘与腓骨后缘中点,弧形向下至第5 跖骨底近端,切开显露并保护腓肠外侧皮神经,腓骨肌腱,跟骨外侧壁和距下关节。结合术中所见和术前影像检查,行腓骨肌腱松解、凿除跟骨增生的外侧壁和距下关节松解。由跟骨结节到跟骰关节凿除外侧丘增生部分和外侧距下关节周围增生的骨质。
3 治疗效果评估标准
3.1 美国足踝外科协会(AOFAS)踝与后足(Ankle-Hindfoot Scale)功能评分标准:该功能评估标准满分为100分,将低于50分、50-74分、75-89分以及90-100分分别代表差、可、良、优4个等级,详见表1。
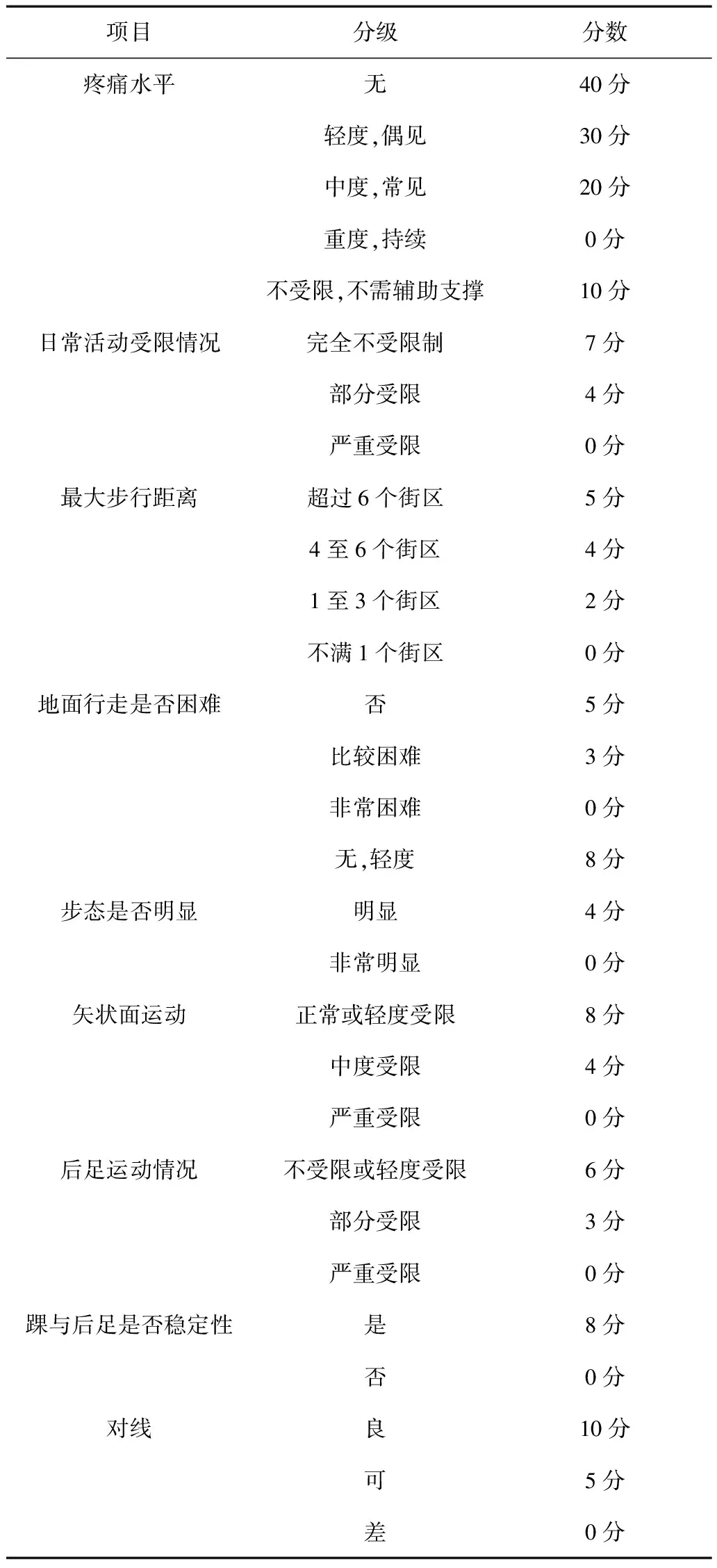
表1 美国足踝外科协会踝与后足功能评分标准
3.2 踝关节运动的疼痛评分标准:踝关节运动的疼痛评分标准是患者根据视觉模拟评分(Visual analogue scale,VAS)标准进行自我打分,该功能评估标准满分为10分,将0-2分、3-5分、6-8分以及超过8分分别代表优、良、可、差4个等级,详见表2。

表2 踝关节运动疼痛评分标准
5 结果
5.1 受试患者基本资料:受试患者年龄、骨折治疗后负重时间、骨折到本次住院手术时间、手术时间、骨折原因、治疗方式的一般信息以及临床资料,见表3。
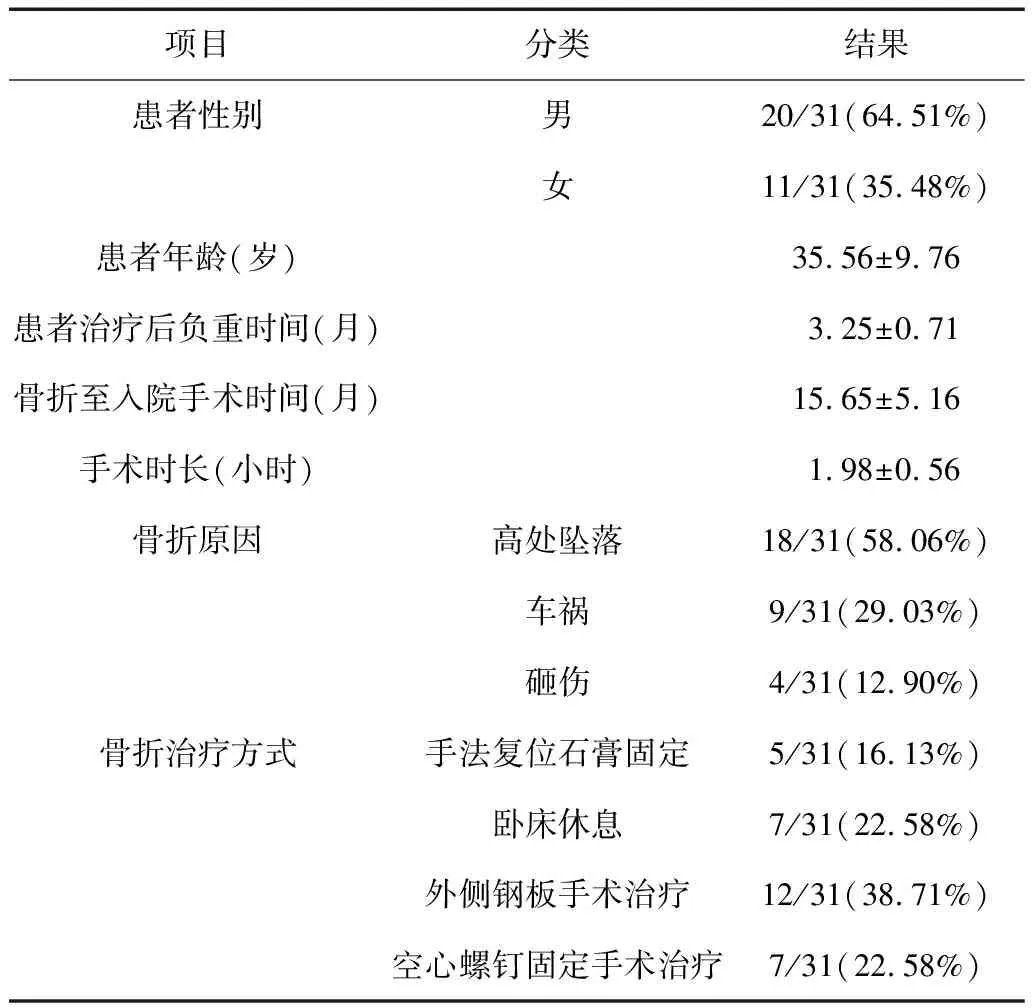
表3 受试患者基本资料
5.2 术前与术后6个月临床指标比较:患者行距下关节松解术术前与术后6个月间跟骨内翻角度、外翻角度、后足功能以及疼痛视觉模拟评分存在显著差异(P<0.05);患者行距下关节松解术术前与术后6个月间踝关节跖屈不存在显著差异(P>0.05),详见表4。

表4 患者手术前与术后6个月各项临床指标比较
5.3 术后6个月与术后1年临床指标比较:患者行距下关节松解术术后6个月与术后12个月间各项指标均不存在显著差异(P>0.05),详见表5。

表5 患者术后6个月与术后1年各项临床指标比较
5.4 患者距下关节僵硬logistic回归分析结果:根据logistic回归方程计算可得,患者术前血钙每增加1mmol/L,患者骨折后距下关节僵硬的发病概率和不发病概率之间的比值为0.023;麻醉方式每变化1个等级,患者骨折后距下关节僵硬的发病概率和不发病概率之间的比值为0.744;中药使用后患者骨折后距下关节僵硬的发病概率和不发病概率之间的比值为0.421,详见表6。
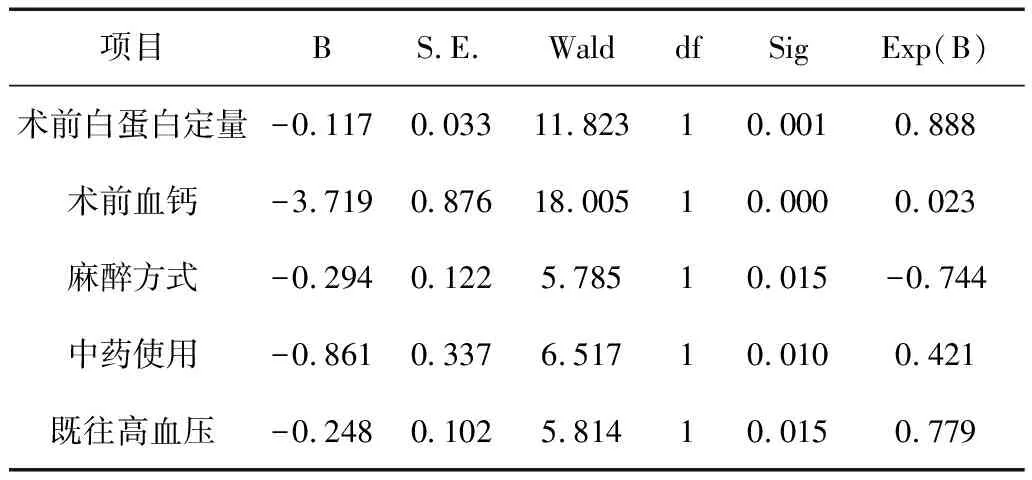
表6 患者距下关节僵硬的影响因素logistic回归分析结果
讨 论
跟骨骨折后可出现距下关节僵硬,表现为患者行为活动受到限制,会对患者的内翻、外翻活动度以及内收和外展等运动造成影响[8],运动往往出现疼痛,对患者的日常行动以及生活质量产生严重影响。随着医疗水平的不断提高以及人们对跟骨骨折了解的不断深入,对跟骨骨折的治疗方法进行了不断完善,然而由于跟骨骨折的复杂性与特殊性,对其治疗还有需要进一步提升以满足医疗要求。医疗机构以及患者应该对跟骨骨折后的距下关节僵硬等并发症加以重视。
本研究表明,患者行距下关节松解术术前与术后6个月间跟骨内翻角度、外翻角度、后足功能以及疼痛视觉模拟评分存在显著差异;患者行距下关节松解术术前与术后6个月间踝关节跖屈无显著差异;患者行距下关节松解术术后6个月与术后12个月间各项指标亦无显著差异。logistic回归分析表明跟骨骨折后距下关节僵硬的预后与患者术前血钙、麻醉方式、中药使用相关。距下关节发生融合后足部的内收以及外展会受到限制,距下关节活动的功能得以保留对于距舟关节以及胫距关节的功能具有重要作用。有报道指出,距下关节发生融合后,跟内外翻活动度、骰关节屈伸、距舟关节屈伸以及内收外展运动水平均显著降低,此外,距下关节融合会导致胫距关节退变的速度增加,还会增加关节炎的发生率[9]。距下关节活动范围缩小,也导致患者走路姿态发生异常,脊柱和下肢发生病变以及活动受到限制,由此可以推断跟骨骨折患者距下关节僵硬受到以下因素的影响:腓骨肌腱粘连、跟骨外侧壁外膨、腓骨肌痉挛以及距下关节关节间隙变窄,关节咬合度降低、关节面尚未完全恢复或不平整。Stephens和Sanders的CT分型为Ⅰ型和Ⅱ型的跟骨骨折对于踝关节僵硬的影响不大。跟骨骨折患者发生距下关节僵硬后,在行距下关节松解术术前应该对患者进行常规行影像学检查,对关节炎的范围及程度以及肌腱等组织进行全面地掌握。在手术的过程中,应该观察关节面的退变情况。本研究手术过程中发现,Stephens和Sanders的CT分型为Ⅰ型和Ⅱ型的跟骨骨折患者,关节面的退变情况不明显或发生轻微退变,推荐对该类患者行非融合距下关节手术[10]。本研究手术发现,跟骨骨折后首次行手术治疗的患者,对椎管内进行麻醉之后,跟骨内翻以及外翻活动度未发生明显的改善,手术过程中可以看到腓骨肌腱和其周围软组织以及骨质发生粘连,距跟关节的周围存在骨痂包裹,若要显露距跟关节间隙需要去除骨痂,还可见到关节间隙较为狭窄,上述现象是导致距下关节僵硬的主要因子;对跟骨骨折患者行距下关节松解后,跟骨的内翻以及外翻活动度还未能达到正常水平,这可能是由于关节囊发生挛缩,还需要进行进一步的手法松解。本研究术中发现1例患者出现腓骨肌腱脱位,并与其周围组织发生粘连,这可能与腓骨肌上支持带损伤以及术中剥离相关。因此,造成跟骨骨折后距下关节僵硬的主要原因包括:距下关节僵硬的关节内部因素主要有骨折之后关节内形成瘢痕组织或血肿发生机化、关节面不平整或间隙较为狭窄、关节囊及其周围韧带形成瘢痕或发生挛缩;距下关节僵硬的关节外部因素主要有软组织出现瘢痕或发生粘连、关节周围的肌腱发生粘连痉挛或挛缩、皮肤以及筋膜弹性降低等。在临床中,跟骨骨折后距下关节僵硬的产生往往是由许多因素共同作用的结果。跟骨骨折后行距下关节松解手术后关节功能的主要影响因子是关节周围的软组织粘连。故而,对跟骨骨折后行距下关节松解手术后尽早进行康复治疗,有助于患者肢体功能进行恢复。
综上所述,跟骨骨折后距下关节僵硬的预后与患者术前血钙、麻醉方式、中药使用相关;距下关节松解手术能够有效治疗Stephens和Sanders的CT分型为Ⅰ型和Ⅱ型的跟骨骨折导致的距下关节僵硬。可通过选择恰当的麻醉方式以及合理使用中药来改善患者的关节活动度,使得患者的生活质量得到显著提高。

