鼻窦球囊杂交技术治疗慢性鼻窦炎*
张 杰 朱 丽 孙健斌 张迎宏 谢立锋 胡伟倪
(北京大学第三医院耳鼻咽喉科,北京 100191)
慢性鼻窦炎(chronic rhinosinusitis,CRS)如药物治疗无效,功能性鼻内镜鼻窦手术(functional endoscopic sinus surgery,FESS)是首选的外科治疗手段[1]。但该手术仍难以避免窦口黏膜损伤、破坏解剖结构与出血、术后瘢痕形成等医源性损伤[2]。2006年Brown等[3]提出鼻窦球囊扩张术(balloon sinuplasty,BS)治疗慢性鼻窦炎,但在慢性鼻窦炎伴鼻息肉、结构异常、筛窦病变中,鼻窦球囊扩张术仍有技术局限性[4]。Garvey[5]报道鼻窦球囊杂交手术(hybrid technique using balloon sinuplasty),即FESS联合鼻窦球囊扩张术,使鼻窦手术更加安全可靠、微创[6]。我院2018年1~12月行鼻窦球囊杂交手术治疗慢性鼻窦炎20例(54个鼻窦),现进行回顾性分析,探讨其安全性和有效性。
1 临床资料与方法
1.1 一般资料
本组20例,男7例,女13例。年龄21~64岁,(40.5±11.0)岁。均有流脓涕、鼻塞、头痛等症状。鼻内镜检查见中鼻道有分泌物或息肉样组织(图1A)。鼻窦CT见明显鼻窦炎症(图2A、图3A)。鼻窦炎累及的鼻窦有上颌窦24个,额窦7个,蝶窦7个,筛窦16个,伴不同程度中鼻道息肉,钩突过大(图1A),中鼻甲结构异常,鼻窦囊肿,鼻中隔偏曲(图1A)等。符合中国慢性鼻窦炎诊断和治疗指南(2018)的诊断标准[1]。术前应用规范的药物治疗3个月以上无效。
手术纳入标准:18岁以上慢性鼻窦炎伴或不伴鼻息肉,规范的药物治疗3个月以上无效,未经手术治疗者。
排除标准:难治性鼻窦炎[7],变应性真菌性鼻窦炎,累及窦口鼻道复合体及各窦口的鼻及鼻窦骨异常增生,纤维囊性变,鼻窦肿瘤,纤毛运动障碍,孕妇,精神异常不能配合完成量表评估。
1.2 方法
1.2.1 材料和器械 采用德国STORZ鼻内镜系统及光源,美国美敦力动力系统及常规鼻窦手术器械,广州曼翔医药有限公司凯福瑞鼻窦球囊扩张器械(鼻窦引导管、鼻窦球囊扩张管、导丝、球囊充水加压泵、鼻窦冲洗管、引导管手柄)(粤械注准20162661580)。
1.2.2 手术方法 手术由同一术者完成。患者取仰卧位,气管插管全身麻醉。
FESS采用Messerklinger术式,从前组筛窦开始,从前向后深入。矫正偏曲鼻中隔,切除中鼻道息肉,切除钩突开放筛窦,暴露额隐窝,中鼻甲部分处理,暴露蝶筛隐窝等[8]。
鼻窦球囊扩张手术:在鼻内镜直视下,将相应角度的球囊引导管头端置于将要开放的窦口处(上颌窦窦口使用90°或110°,额窦窦口使用70°,蝶窦窦口使用30°),将接有光源的导丝沿导管经鼻窦口缓缓送入窦腔,额窦及上颌窦可通过导丝前端的光源在颜面部透照的部位来判断导丝是否进入窦腔。待导丝进入窦腔后,将鼻窦球囊扩张管沿导丝送入,并将球囊置于鼻窦口。使用球囊加压泵将球囊充水加压(加压至10 atm,1 atm=101.325 kPa)。此时可见球囊隆起,鼻窦口扩张。维持10 s左右,压力泵减压,球囊回缩。如有必要,可反复进行球囊加压扩张鼻窦口2~3次,使鼻窦口扩张至所选球囊直径大小即可。已行FESS暴露上颌窦自然窦口、额隐窝、蝶筛隐窝者,可直接将球囊置于鼻窦口进行球囊加压扩张。鼻窦口扩张后,进一步以吸引器吸除窦腔内分泌物,连接鼻窦冲洗管冲洗窦腔。窦内病变不能清除者,继续用切割吸引钻或其他鼻窦器械进一步扩大窦口,清除窦内病变。术后鼻腔填塞。
1.2.3 疗效评估 术后1、3、6个月行鼻内镜检查,术后6个月行鼻窦CT检查,用Lund-Mackey鼻窦CT评分系统及Lund-Kennedy鼻内镜评分系统行客观病情评估,并用鼻腔鼻窦结局测试SNOT-20调查表行手术前后主观病情、生活质量评估[1]。
Lund-Mackey鼻窦CT评分标准:①鼻窦:0=无异常,1=部分浑浊,2=全部浑浊;②窦口鼻道复合体:0=无阻塞,2=阻塞。每侧0~12分,总分0~24分。
Lund-Kennedy鼻内镜评分标准:①息肉:0=无息肉,1=息肉仅在中鼻道,2=息肉超出中鼻道;②水肿:0=无,1=轻度,2=严重;③鼻漏:0=无,1=清亮、稀薄鼻漏,2=黏稠、脓性鼻漏;④瘢痕:0=无,1=轻,2=重(仅用于手术疗效评定);⑤结痂:0=无,1=轻,2=重(仅用于手术疗效评定)。每侧0~10分,总分0~20分。
鼻腔鼻窦结局测试SNOT-20评分:包含需要擤鼻涕,打喷嚏,流清涕,咳嗽,鼻涕倒流(咽喉),流脓鼻涕,耳闷胀,头晕,耳痛,头面部疼痛或压迫感,难以入睡,半夜容易苏醒,夜间睡眠质量不好,睡醒后觉得累,疲倦,工作效率下降,注意力不集中,沮丧、焦躁、易怒,忧虑,感觉不安或难堪共20项问题。0=无任何困扰,1=轻度的困扰,2=中度的困扰,3=重度的困扰。并请患者选出影响整体健康最重要的问题(最多5项)。
2 结果
96%(23/24)上颌窦、86%(6/7)额窦、86%(6/7)蝶窦、0%(0/16)筛窦完成鼻窦球囊杂交手术。16个筛窦经FESS开放前、后筛窦;1例真菌性蝶窦炎、1例真菌性上颌窦炎,因鼻窦过于气化,真菌球团块嵌入周围隐窝不能通过扩张的窦口清除,采用FESS进一步扩大窦口,清除真菌;1例额窦口骨性狭窄,引流通道曲折,未能通过球囊扩张窦口,改为Draf术式开放窦口。手术时间(67.3±17.1)min,术中出血量(22.0±11.2)ml,均在术后1~2 d取出鼻腔填塞,术后1~3 d出院。无大出血,无眼眶肿胀、脑脊液鼻漏等并发症,无术后感染、发热等。门诊随访6~9个月,(6.6±0.9)月。术后见术腔不同程度黏膜水肿、囊泡、干痂、分泌物潴留,内镜引导下行分期鼻腔清理,并规范化、个性化使用黏液促排药物、局部鼻喷激素、抗组胺、抗白三烯等药物治疗[9]。术后3个月2个窦口狭窄,但窦口未闭合。经FESS开放的1个上颌窦口(图4)、1个蝶窦口及Draf术式开放的1个额窦口出现轻度瘢痕,鼻窦CT显示窦内仅有轻微黏膜增厚,无分泌物潴留。2例伴过敏性鼻炎,窦内分泌物潴留及黏膜水肿增厚,随过敏症状加重而变化,但窦口开放良好,过敏症状缓解后均能在内镜下经窦口清理窦腔分泌物。术后脓涕、鼻塞、头痛等症状消失,内镜下未见息肉复发,无鼻腔粘连,无窦口闭合(图5),鼻窦CT检查见经手术治疗的鼻窦无明显软组织影(图2B、3B)。20例慢性鼻窦炎患者术后恢复良好,手术效果满意,无需再次修正手术。Lund-Kennedy内镜评分、Lund-Mackay鼻窦CT评分、SNOT-20调查评分较术前明显降低,差异具有统计学意义(P<0.05),见表1。
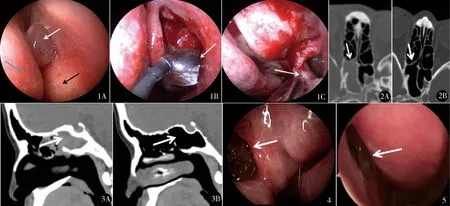
图1 鼻内镜所见:A.术前左侧中鼻道钩突与中鼻甲附着处见小息肉(白色箭头),钩突过于膨大(黑色箭头),鼻中隔偏曲(蓝色箭头),不能窥及中鼻甲;B.矫正偏曲鼻中隔,FESS切除息肉及钩突,暴露中鼻甲、中鼻道、筛泡、上颌窦自然窦口,置入鼻窦球囊扩张上颌窦自然窦口(白色箭头);C.尽量保留上颌窦口的黏膜,尤其是窦口下缘黏膜(白色箭头) 图2 术前CT(A)示右侧蝶窦见软组织影,术后6个月复查(B)右侧蝶窦内未见软组织影 图3 术前CT(A)示蝶窦内及后筛见软组织影,术后6个月复查(B)蝶窦内及开放的后筛未见软组织影 图4 右侧上颌窦行FESS开放窦口后3个月,鼻内镜见窦口少许瘢痕,水肿图5 右侧上颌窦球囊扩张窦口后3个月,鼻内镜见窦口开放,未见瘢痕,无水肿,未见窦内分泌物潴留

表1 手术前后各评分比较
3 讨论
FESS具有创伤轻、术野清楚、视角开阔、操作精确等优点[10],但环形扩大开放上颌窦自然开口后,只有13.3%的上颌窦黏液纤毛传输途径仍为开口的下缘,56.7%的上颌窦出现改道,30%的上颌窦出现窦内与鼻腔之间的传输中断[11]。可见,绝大多数术后上颌窦的黏液纤毛传输清除率受到影响,对进入上颌窦的细菌、病毒及粉尘颗粒等的清除率下降。鼻窦球囊扩张术现已成为国际上广泛接受的鼻腔鼻窦疾病的手术治疗方法,多项临床研究已证明其可行性及有效性[12,13]。其主要优点是容易操作,安全性好,可有效保护黏膜,术后窦口闭合率低[14]。鼻窦球囊导管侵入性很小,使内镜下开放阻塞或显著狭窄窦口的同时,最大限度地保存组织结构,减少医源性黏膜损伤[15]。但在慢性鼻窦炎伴鼻息肉、结构异常、筛窦病变中,鼻窦球囊扩张术具有局限性。球囊杂交手术结合上述两种鼻窦主流手术于一体,既可矫正结构、清除病变,又可通畅引流、保留窦口黏膜,近年来在国外使用呈明显上升趋势[16]。
我科2013年开始将鼻窦球囊扩张术用于慢性鼻窦炎等鼻窦疾病的治疗,取得良好的效果[17],在此基础上开展球囊杂交手术治疗慢性鼻窦炎。本组20例慢性鼻窦炎伴鼻中隔偏曲、鼻息肉、钩突过大、中鼻甲结构异常、筛窦病变等,FESS采用Messerklinger术式,矫正鼻中隔,切除中鼻道息肉、过于肥大的钩突,开放病变筛窦,重塑鼻甲、暴露额隐窝等;鼻窦球囊扩张用于扩张窦口,最大限度保留窦口黏膜,尤其是窦口下缘黏膜的保护,冲洗窦腔至清洁。1例真菌性蝶窦炎、1例真菌性上颌窦炎窦口经球囊扩张后,再进一步行FESS扩大窦口,1例额窦使用Draf术式开放窦口。术者应熟练掌握FESS技术及鼻窦球囊扩张技术,才能在术中根据病情改变手术方式,使手术达到更好的效果。部分病例因切除息肉、钩突、筛窦气房及鼻甲塑形后已暴露上颌窦、蝶窦、额窦自然窦口,熟练掌握鼻窦球囊扩张术时,可将球囊内部不常用的鼻窦导丝去除,精简球囊配套,可直接经窦口插入进行窦口扩张,减少操作流程,节约手术时间,且手术过程安全,无假道、眶板及脑板损伤等并发症,窦口出血较FESS更少,尤其是蝶窦口的扩张开放。精简球囊配套还能降低成本和手术费用。在额窦口扩张时,若因角度鼻内镜不能窥及窦口,则仍需导丝引导置入扩张球囊扩张额窦窦口。术前应仔细阅片,明确各个窦口的引流通道,否则容易产生假道,延长手术时间,损伤窦口黏膜,增加出血量,导致术后窦口挛缩及瘢痕几率增加。对于鼻窦前壁囊肿及较大真菌球,目前的球囊手术器械难以通过扩张的窦口处理,仍需不断地发展及改进微创手术器械。本组20例规范化、个性化药物治疗及鼻内镜术后处理,鼻窦CT复查恢复良好,无复发需修正手术病例。因球囊杂交手术仍需鼻腔填塞明胶海绵或膨胀海绵,术后当日舒适度与FESS相似。术后Lund-Mackey鼻窦CT评分、Lund-Kennedy内镜评分、SNOT-20评分较手术前均明显降低,手术效果满意。
综上所述,球囊杂交手术切除鼻腔不可逆病变后,保留窦口纤毛功能正常,术后恢复良好,疗效满意,治疗慢性鼻窦炎微创、安全、有效。

